NURSING PEDIATRIE - lucrari practice
Ingrijiri, tehnici,
tratamente la copil - nursing
Ingrijirea copilului este un proces complex care
necesita participarea familiei la acordarea sprijinului medical,
respectarea particularitatilor de varsta ale copilului,
cunoasterea de catre personalul medical a temperamentului copilului,
a situatiei familiale ale acestuia, a situatiei religioase, a
cadrului legal pe care se sprijina actul medical.
Asistenta medicala trebuie sa castige
increderea familiei si in primul rand al copilului pentru a avea o
buna colaborare in realizarea ingrijirilor. Ea va explica familiei si
copilului in termeni obisnuiti interventia ce urmeaza a fi
facuta explicandu-le avantajele tratamentului pentru ameliorarea
sanatatii copilului si starea lui de bine.
In acest capitol am inclus notiuni referitoare la
ingrijirea copilului pornind cu legislatia actului medical si
continuand cu pregatirea psihologica a copilului pentru
interventie, pregatirea copilului in functie de varsta
si particularitatile lor anatomo-fiziologice, in functie de
temperament.
Asistenta medicala trebuie sa aiba
cunostinte vaste privind modalitatile de evaluare a micului
pacient, de efectuare a interventiilor, cunostinte privind
promovarea sanatatii copilului si prevenirea
imbolnavirilor.
Concepte
generale referitoare la procedurile pediatrice
Acordul in cunostinta de cauza se
refera la necesitatea etica si legala ca pacientii
sa inteleaga in totalitate tratamentele propuse, ca si
riscurile pe care le presupun. De asemenea, pacientii trebuie
informati asupra avantajelor tratamentului propus, asupra unor tratamente
alternative si asupra riscurilor. Pentru a obtine acordul, trebuie
indeplinite trei conditii (Hogue, 1988):
Persoana
trebuie sa fie apta pentru a-si da acordul; trebuie sa fie
majora (adica la varsta cand un copil devine adult) si apta
(adica sa aiba capacitatea mintala de a face o alegere si
de a suporta consecintele).
Persoana
trebuie sa primeasca toate informatiile necesare pentru a lua o
hotarare.
Persoana
trebuie sa actioneze voluntar atunci cand isi exercita
libertatea de a alege, fara nici o constrangere, ca forta,
frauda, inselaciunea, presiunea.
Multe legislaturi au adoptat legi referitoare la acordul
in cunostinta de cauza (tabel 1). Personalul trebuie
sa inteleaga ce se impune in practica lor si sa
revizuiasca legile din fiecare jurisdictie in care activeaza.
Totusi, exista cateva principii generale legate de acord care se
aplica in toate statele. Discutia ce urmeaza abordeaza
termeni generali si nu reprezinta un sfat legal. Desi doctorul
are responsabilitatea de a informa pacientii sau parintii asupra
riscurilor, avantajelor si alternativelor, asistentele medicale (AM) sunt
cele care se ocupa de semnaturile pacientilor pe formulare.
In cazul copiilor, apar probleme legate de persoana care
va semna atunci cand parintii nu sunt prezenti. In cazul
adolescentilor, e importanta varsta majoratului, iar in cazul
minorilor retardati sau inapti mintal, e importanta calitatea de
a fi apt. Prin urmare, AM trebuie sa fie in tema cu acest subiect
deosebit de important si de complex si sa fie la curent cu
aspectele legale ale muncii lor in comunitatea respectiva.
Tabel 1
Acordul in
cunostinta de cauza si accesul parintilor
la fisa medicala a copilului
Accesul
la diferite informatii inainte de a da acordul include si accesul
la fisa medicala? Din moment ce procesul de a-si da acordul
are loc si pe parcursul tratamentului, au parintii acces la foaia
de observatie?
Raspunsul
la aceste intrebari difera in functie de legile statului
respectiv. In unele state, parintii au dreptul de a vedea o copie a
fisei medicale a copilului. In altele, nu exista legi in
aceasta privinta. In aceste state, cel mai bun lucru este ca
parintii sa primeasca o copie in conditii
rezonabile, adica intr-o perioada de timp rezonabila. In plus,
specialistii trebuie sa evite restrictiile, cum ar fi accesul
numai in prezenta unui clinician. Mai degraba ar trebui sa
existe un specialist care sa raspunda la orice intrebare pe
care o pun parintii.
|
Acordul unui parinte sau imputernicit legal este
cerut de obicei in tratamentul medical sau chirurgical al copiilor, inclusiv in
proceduri de diagnosticare. Acordul trebuie obtinut in cazul unor
proceduri chirurgicale sau de diagnosticare, dar si in situatii anume
care nu sunt direct legate de tratamentul medical (tabel 2).
Tabel 2
PROCEDURI SI
SITUATII
CE IMPUN ACORDUL IN
CUNOSTINTA DE CAUZA
|
|
Operatii
majore
Operatii
minore - taieturi, biopsie, extractie dentara, sutura unei
rani (mai ales cu efect cosmetic), inlaturarea unui chist,
fractura.
Teste
de diagnosticare cu factor de risc - bronhoscopie, biopsie, cateterizare
cardiaca, angiografie, electroencefalograma, punctie
lombara, ventriculografie, aspiratia maduvei oaselor.
Tratamente
medicale cu factor de risc - transfuzii de sange, toracocenteza sau
paracenteza, radioterapia, terapie de soc.
Fotografierea
in scopuri medicale, educationale sau publice.
Mutarea
copiilor din centrele de ingrijire in ciuda recomandarilor medicale.
Examinari
postmortem, cu exceptia deceselor inexplicabile, cum ar fi moartea unui
bebelus, moartea violenta, sinucidere.
Dezvaluirea
de informatii medicale.
|
Consimtamantul pentru tratamentele propuse ar
trebui obtinut de la copiii peste 7 ani in perioada tratamentului, care
trebuie informati asupra tratamentului propus sau al planului de ingrijire
si sa-si dea acordul sau sa colaboreze cu deciziile luate
de persoana care si-a dat deja consimtamantul. Prin includerea
copilului in procesul de luare a deciziilor si acceptare a lor, copiii
sunt tratati cu respect. Consimtamantul trebuie obtinut
si in cazul copiilor implicati in programe de cercetare. Folosirea
copiilor ca obiect de studiu este un subiect controversat, iar nursele trebuie
sa cunoasca normele si cerintele legale si etice
inainte de a initia procesul de cercetare.
Conditiile
necesare pentru a-si da acordul
In majoritatea situatiilor, acordul este dat ori de
un parinte ori de tutorele legal. Totusi, apar probleme cand
parintii nu au posibilitatea de a-si da acordul, cand copilul
necesita anumite tratamente, cand copilul e considerat emancipat sau cand
parintii refuza sau ignora tratamentul copilului minor.
Sistemul judiciar poate interveni atunci cand atitudinea parintilor
si interesele copilului intra in conflict (Nix, 1991). Oricum, legile
favorizeaza autoritatea parintilor si trebuie prezentate
probe clare si convingatoare inainte de interventia curtii
de justitie.
Mai apar probleme cand parintii
sunt divortati. In general, atat parintii care detin
custodia, cat si ceilalti, au dreptul de a-si da acordul pentru
copilul lor minor. Acordul uneia dintre parti e suficient; nu e
necesar acordul ambelor parti.
Acordul parintilor sau
al tutorelui legal. Parintii sunt pe deplin responsabili de
ingrijirea si cresterea copiilor minori, inclusiv de controlul legal
asupra lor. Astfel, cat timp copiii sunt minori, parintii sau
tutorele legal sunt cei care trebuie sa dea acordul inaintea
aplicarii unui tratament sau unei alte proceduri asupra copilului.
Parintii au dreptul de a-si retrage acordul ulterior.
Dovada acordului. Formularul
semnat de parinte sau tutore este dovada faptului ca acordul a fost
dat; legal, nu este obligatoriu. O alta dovada este acordul verbal.
Cand parintii nu sunt in posibilitatea de a semna, ei isi pot da
acordul prin telefon. La fel se procedeaza si daca
parintele nu poate semna din cauza unor leziuni. E indicat sa existe
un martor la acordul verbal. O alta nursa poate asista la semnarea
formularului sau la convorbirea telefonica. Ambele nurse
inregistreaza acordul numele, adresa, gradul de rudenie al persoanei care
a dat acordul si semneaza.
Acordul copiilor "maturi" Legile
statale difera in privinta varstei majoratului. Cu toate diferentele,
copiii devin adulti la varsta de 18 ani in majoritatea statelor.
Adultii isi pot da propriul
acord. Totusi, unele state permit
minorilor sa-si dea propriul acord pe baza doctrinei minorilor
maturi. Aceasta permite minorilor sa-si dea acordul chiar daca
practic nu sunt adulti, atata timp cat inteleg consecintele
deciziei lor.
In multe state legile permit
minorilor sa-si dea acordul in anumite tratamente, cum ar fi:
Bolile
cu transmisie sexuala
Contraceptia
Sarcina
Consumul
de droguri si alcool
Nursele trebuie sa cunoasca legile din statele in
care lucreaza pentru a sti cand au minorii dreptul la propriul acord.
Un asa-numit minor emancipat
este acela care legal nu are varsta majoratului, dar are capacitatea
legala a unui adult in situatiile prevazute de lege. Minorii
devin emancipati in urmatoarele situatii:
Sarcina
Casatorie
Absolvirea
liceului
Viata
independenta
Serviciul
militar
In unele state minorii trebuie sa apara in
fata tribunalului pentru a-si demonstra statutul. Astfel de audieri
au ca rezultat ordine ale curtii care folosesc nurselor ca dovada a
emanciparii si a capacitatii de a-si da acordul. In
alte state, situatiile mentionate mai sus sunt dovada
emanciparii fara alte dovezi. Acordul in caz de avort este mai
complex. Curtea Suprema a S.U.A. a hotarat ca acordul
parintilor sa nu fie necesar inainte de avort. Acest aspect este
inca neclar, iar legile privind avortul difera de la un stat la altul
in SUA.
Tratamente
fara acordul parintilor. Exceptiile
apar cand copilul necesita tratament de urgenta sau
interventie chirurgicala, iar nici un parinte nu poate semna sau
respinge acordul. In absenta parintilor, persoana care
ingrijeste copilul poate semna uneori. In caz de urgenta, acordul
nu e necesar; este presupus prin lege. Urgentele inseamna
periclitarea vietii sau daune permanente.
Refuzul de a da acordul apare atunci cand tratamentul
contravine credintelor religioase ale parintilor, cum ar fi in
cazul transfuziilor de sange. Toate statele admit aceste exceptii si
dispun de proceduri care sa permita tratamentul daca viata
sau sanatatea minorului sunt in pericol sau daca amanarea
tratamentului este un risc. Statul poate sa intervina in
situatii care pun in pericol sanatatea si bunastarea
copilului si daca parintii aplica pedepse excesive
copiilor. In majoritatea comunitatilor, exista proceduri prin
care custodia unui copil poate fi trecuta guvernului sau unei agentii
private daca abuzurile parintilor pot fi dovedite.
Etape de pregatire a interventiilor
Pregatirea copiilor pentru interventii
diminueaza nelinistea acestora, asigura cooperarea, le
dezvolta capacitatile de cooperare si altele si le
confera un sentiment de control in experiente cu potential de
stres. Metodele de pregatire pot fi formale, ca pregatirea in grup
pentru spitalizare. Majoritatea strategiilor de pregatire folosite de
nurse sunt informale si pun accent pe informatiile despre noua
experienta si procedurile care pot cauza stres sau durere.
Desi s-au facut studii despre diferitele tipuri de pregatire (cu
ajutorul papusilor, cartilor, casetelor video, jocurilor),
nici o metoda nu e mai eficienta decat alta. Totusi, in general,
copiii raspund mai bine jocului si cei mai mari, filmelor.
Copiii au fantezii sau idei eronate in lipsa de
informatii. Amenintarile necunoscute sau stresul imprevizibil
sunt mai grave decat cele pe care le cunoaste, intelege si
asteapta (Mansson, Fredrikzon si Rosberg, 1992).
Interventiile pregatitoare sunt mai eficiente `in privinta
tulburarilor de comportament reduc rata durerii si semnele de
tulburari fiziologice (bataile inimii, presiunea sangelui,
saturatia de oxigen) (Broome si Lillis, 1989; Broome, Lillis si
Smith, 1989).
In tabelul cu indrumari pentru pregatirea
copiilor sunt date cateva sugestii generale, iar cele in functie de sunt
prezentate in tabelul 4. Nursele trebuie sa ia in considerare
temperamentul copilului, strategiile de cooperare si experintele
anterioare. Copiii foarte activi, ca si cei care inteleg mai greu,
pot avea nevoie de sedinte individuale, mai scurte pentru copilul
activ, dar mai lungi pentru cel timid (McLeod si McClowry, 1990). Copiii
care coopereaza bine necesita accentul pe abilitatile
prezente, iar cei care nu prea coopereaza necesita mai mult timp
pentru strategii ca relaxarea, respiratia, numaratul, cantatul.
Copiii cu experiente anterioare in spital au inca nevoie de
pregatire pentru interventii care se repeta sau sunt noi, dar
nursele trebuie sa afle ce stiu deja, sa corecteze
neintelegerile, sa le dea noi informatii, sa le dezvolte
noi abilitati de cooperare. Mai ales in cazul unor proceduri
dureroase, cea mai buna pregatire este informarea asupra procedurilor
si ajutorul pentru utilizarea diferitelor metode, ca imaginatia sau
relaxarea (Broome, 1990).
Tabel 3
INDRUMATOR
Pregatirea
copiilor pentru diferite proceduri
|
|
Aflati
toate detaliile despre procedura ce va urma sa fie aplicata.
Verificati
nivelul de intelegere al parintilor si copilului.
Planificati
oferirea informatiilor in
functie de varsta copilului si nivelul de cunoastere al
acestuia.
Includeti
parintii, daca doresc, si mai ales daca se vor ocupa
de ingrijirea copilului.
Explicati-le
parintilor care este rolul lor
in timpul interventiei, cum ar fi sa stea la capul copilului
sau in campul lui de vedere si sa-I vorbeasca usor.
In
timpul pregatirii, purtati discutii pe temele predate si
asigurati feed-back-ul.
Folositi
termeni concreti, nu abstracti, si suport vizual pentru a
descrie procedura. De exemplu, desenati un baiat sau o fata
dintr-o linie si indicati partea corpului care va suferi
interventia.
Subliniati
nici o alta parte a corpului nu va fi afectata.
Daca
acea parte a corpului are o anume functie, subliniati modificarea sau lipsa de implicare a acelei
abilitati (dupa scoaterea amigdalelor, copilul poate vorbi).
Folositi
cuvinte pe masura nivelului de intelegere al copilului ( o
regula de baza pentru numarul de cuvinte este varsta plus 1).
Evitati
cuvintele sau expresiile cu sens dublu.
Explicati
toate cuvintele necunoscute ( ex. Anestezia e un somn special).
Subliniati
aspectele senzoriale ale procedurii - ce va simti, vedea, mirosi, atinge
copilul, dar si ce poate face in timpul procedurii (ex. Stai intins,
numara cu voce tare, fa semn cu mana,
imbratiseaza o papusa).
Lasati
copilul sa repete acele operatiuni care necesita cooperare
(ex. Sa se intoarca, sa respire adanc, folosind un spirometru
sau o masca).
Lasati
la urma informatiile care pot produce nelininiste (ex.
injectia).
Fiti
sincer in privinta aspectelor neplacute ale interventiei, dar evitati
sa provocati griji inutile. Cand spuneti ca va fi
neplacut, subliniati ca senzatia e diferita de la om
la om si intrebati copilul ce a simtit el insusi.
Subliniati
cum se va finaliza interventia si ce urmeaza dupa (va
merge acasa, se va intalni cu parintii). Subliniati
avantajele (ex. Dupa ce ti se scot amigdalele, nu vei mai avea
asa frecvent dureri in gat).
|
SUGESTII
Pregatiti un cos cu jucarii in
apropierea zonei de tratament. Cosul ar trebui sa contina:
o bagheta magica, facuta dintr-un tub sigilat la capete, cu
lichid in interior si confetti de metal; o minge usoara;
solutie pentru baloane de sapun; carti cu imagini
tri-dimensionale; echipament medical real; seringa, bandaje, alcool;
markere; un carnet de notite; betigase. Lasati copilul
sa aleaga un obiect pentru a-i distrage atentia si a se
relaxa. Dupa interventie, lasati copilul sa
aleaga un obiect cadou sau sa se joace cu echipamentul medical
(Heiney, 1991).
Copiii sunt diferiti in dorinta
lor de a cauta informatii; unii cer informatii despre
procedura, altii le evita. Parintii pot ajuta nursele
referitor la cantitatea de informatii care ar fi suficienta
copilului, deoarece ei stiu cu ce fel de raspunsuri este
multumit copilul. E important sa intrebam copiii mai mari cat
vor sa stie. Intrebari ca " vrei sa stii totul despre
noile experiente sau doar datele de baza?" sau " cat vrei din
explicatie - doar ce vei simti sau tot ce ti se va face?" sunt
folositoare pentru a evita supra sau sub-informarea. Desenele facute de
copii pot fi folositoare in determinarea nivelului de intelegere al
copilului, a neintelegerilor si a grijilor in privinta
mutilarii, a imaginii corporale sau a pierderii controlului pe care
copilul nu le poate exprima (Abbot, 1990; O'Malley si McNamara, 1993).
Momentul destinat pregatirii pentru o
interventie difera in functie de varsta si de tipul
procedurii. Nu exista reguli stricte, dar, in general, cu cat copilul e
mai mic, cu atat explicatia trebuie sa fie mai aproape de interventie
pentru a evita fanteziile si grijile. In cazul interventiilor mai
complexe, e nevoie de mai mult timp pentru asimilarea informatiilor, mai
ales la copiii mai mari. De exemplu, explicatia despre injectie poate
fi data inainte de injectia propriu-zisa la toate varstele, dar
pregatirea pentru operatie poate incepe cu o zi inainte la copiii
mici si cu cateva zile inainte la cei mai mari.
Castigarea increderii si sprijinul. Nursa care a petrecut
mai mult timp cu copilul si are deja stabilita o relatie
pozitiva va castiga mai usor cooperarea acestuia. Daca
relatia e bazata pe incredere, copilul o va percepe ca furnizoare de
confort si placere, si nu ca pe o persoana care aduce
necazuri. Daca nursa nu cunoaste copilul, ar fi bine sa ii fie
prezentata de altcineva din personalul medical, in care copilul are
incredere. Prima intrevedere cu copilul pune copilul in centrul atentiei
si apoi incep explicatiile despre interventie; interventia
directa trebuie evitata. Cand vorbeste cu copilul, nursa trebuie
sa foloseasca regulile generale de comunicare cu copiii.
Prezenta parintilor. Copiii au nevoie de sprijin in
timpul interventiei, iar copiii mici gasesc in parinti cel
mai bun sprijin. Totusi, exista controverse in privinta rolului
pe care parintii il au in timpul interventiei, mai ales
daca e vorba de disconfort . Nursele trebuie sa decida daca
prezenta parintilor e benefica. Trebuie luate in
considerare dorinta parintilor de a asista, observa sau de a
astepta afara, ca si dorinta copilului de a sta un
parinte cu el. Dorintele copiilor trebuie este bine sa fie
respectate (Rollins si Brantly, 1991). Parintii care vor sa
ramana trebuie sa primeasca informatii si
explicatii adecvate, deoarece ei nu stiu ce sa faca, unde
sa stea si ce sa-i spuna copilului in timpul
interventiei. Indicatii referitoare la locul unde pot sta in
camera ca sa aiba contact vizual cu copilul pot inlatura
nelinistea. Cei care nu vor sa ramana sunt sprijiniti
in decizia lor si sa ramana pe aproape pentru a fi
langa copil dupa interventie. Ei trebuie sa stie
ca cineva va fi langa copil sa il sprijine. Ideal ar fi ca
aceasta persoana sa ii anunte despre starea copilului.
Explicatiile. Copiii au nevoie de explicatii pentru orice ii
implica. Inainte de interventii, nursa ii explica copilului ce
se va intampla si ce se asteapta de la el. Explicatia
trebuie sa fie scurta, simpla si potrivita nivelului
sau de intelegere. Explicatiile lungi nu sunt necesare si
pot provoca neliniste la copiii mici, mai ales daca e vorba de ceva
dureros. Daca le explicam parintilor in prezenta
copilului, nursa trebuie sa foloseasca un limbaj adecvat copilului
deoarece cuvintele noi pot fi interpretate gresit. Daca
parintii necesita o pregatire suplimentara, se face
fara copil. Sedintele de instruire sunt fixate in momentul
potrivit invatarii (dupa o perioada de odihna).
Nu e nevoie de un
echipament special pentru pregatirea copilului, ci doar la copiii mici
care nu au formata gandirea conceptuala, folosind obiecte pe
langa explicatia verbala. Daca copilul foloseste
obiecte care vor fi folosite in cadrul interventiei se va diminua teama.
Obiecte in miniatura ale instrumentelor din spital pot fi folosite pentru
a explica la ce sa se astepte si sa treaca prin
experiente noi si infricosatoare in siguranta.
Pot fi de ajutor materiale scrise si ilustrate.
Tabel
4
INDRUMARI
Pregatirea copiilor
pentru proceduri bazate pe caracteristici de dezvoltare
|
|
LA BEBELUSI: SE DEZVOLTA SIMTUL
INCREDERII SI GANDIREA SENSO-MOTORIE
Atasamentul
fata de parinti
Implicati parintii daca copilul vrea asta.
Lasati parintii in
campul vizual al copilului.
Daca parintii nu sunt disponibili, dati-I copilului
un obiect familiar.
Nelinistea in prejma strainilor
Faceti acomodarea copilului treptat
si fara amenintari.
Reduceti numarul strainilor care intra in
incapere in timpul interventiei.
Faza senzo-motorie e invatarii
In timpul interventiei, folositi
masuri senzoriale (mangaiere, vorbit incet, suzeta).
Folositi analgezice (anestezic local) pentru a controla starea de
disconfort.
Mangaiati si imbratisati copilul dupa
interventie; incurajati parintii sa faca
acelasi lucru.
Controlul crescut al muschilor
Asteptati-va la opunerea de rezistenta la
copiii mai mari.
Asezati copilul corect.
Tineti la departare obiectele daunatoare.
Amintirea experientelor trecute
Copiii mai mari pot asocia obiecte, locuri,
sau persoane cu experiente dureroase din trecut si vor plange la
vederea lor.
Luati de la vedere obiectele
inspaimantatoare.
Realizati procedurile dureroase intr-o alta camera, nu in
pat.
Folositi metode preferate de copii oricand e posibil (temperatura
axilara sau timpanica, medicatia orala).
Imitarea gesturilor
Modelati comportamentul dorit (ex.
Sa deschida gura)
LA COPILUL MIC: SE DEZVOLTA
SIMTUL AUTONOMIEI SI CEL SENZO-
MOTOR PENTRU GANDIREA
PREOPERATIONALA.
Folositi aceleasi metode ca la bebelusi
plus
Urmatoarele:
Gandirea egocentrica
Explicati procedura in relatie
cu ceea ce vede, aude, gusta, miroase si simte copilul.
Subliniati acele aspecte care
necesita cooperarea (ex. Sa stea nemiscat).
Spuneti-I ca e bine daca
plange sau striga si gasiti alte metode de exprimare
verbala.
Comportamentul
negativ
Asteptati-va la opuneri de
rezistenta la tratamente; copilul poate incerca sa fuga.
Fiti fermi, directi.
Ignorati excesele de furie.
Folositi metode de distragere a
atentiei.
Asezati copilul corect.
Animarea
Tineti obiectele
inspaimantatoare la departare (copiii cred ca obiectele
au viata si le pot face rau).
Abilitati
de vorbire limitate
Comunicati prin comportament.
Folositi termeni cunoscuti
copilului.
Dati indicatii pe rand (ex. Stai
jos, apoi tine-ma de mana).
Folositi copii in miniatura ale echipamentului medical;
lasati copilul sa le foloseasca.
Folositi jocul; faceti demonstratii pe o
papusa, dar nu papusa preferata a copilului
deoarece copilul poate crede ca papusa simte durerea.
Discutati cu parintii separat pentru ca copilul sa nu
interpreteze gresit cuvintele.
Notiunea de timp
Pregatiti copilul cu putin
timp sau imediat inainte de interventie.
Sedintele de pregatire trebuie sa fie scurte (5-10
minute).
Terminati pregatirea inainte de inceperea interventiei.
Pregatiti echipamentul suplimentar la indemana pentru a
evita intarzierile.
Spuneti-I copilului cand se termina
interventia.
Independenta
Lasati copilul sa aleaga cand e posibil, dar nu
uitati ca poate opune rezistenta.
Lasati copilul sa ajute la ingrijire oricand e posibil
(ex. Sa bea medicamentul din cana, sa tina un
pansament.).
LA PRESCOLARI: DE DEZVOLTA
SIMTUL DE INITIATIVA SI GANDIREA
PREOPERATIONALA
Egocentrismul
Explicati interventia in termeni
simpli si in functie de felul cum afecteaza copilul (la
copilul mic, puneti accent pe detaliile senzoriale).
Aratati cum se foloseste echipamentul.
Lasati copilul sa se joace cu echipamentul propriu-zis sau
cu unul in miniatura.
Incurajati jocul cu o papusa inainte si
dupa interventie pentru a evita neintelegerile.
Folositi termeni neutri pentru a descrie procedura.
Abilitati de vorbire crescute
Folositi explicarea verbala
pentru a evita exagerarea in intelegerea cuvintelor.
Incurajati copilul sa-si exprime ideile si
sentimentele.
Notiunea de timp si abilitatea de
toleranta la frustrare
Folositi aceleasi metode ca la
copilul mic, dar prelungiti sedintele de pregatire (10-15
minute); impartiti informatiile pe mai multe
sedinte.
|
Boala si spitalizarea pot fi percepute ca
pedeapsa
Explicati de ce se face fiecare
interventie; copilul intelege greu cum se face bine cu medicamente
rele la gust.
Intrebati copilul ce crede despre o intervenie anume.
Explicati ca nici o interventie nu e o forma de
pedeapsa.
Animarea
Pastrati echipamentul departe de vederea copilului.
Teama de leziuni corporale, interventii si
castrare
Aratati spre un
desen, o papusa sau un alt copil cand se face interventia
asupra copilului.
Explicati ca nici o alta parte a corpului nu va fi
afectata.
Folositi metode preferate de copil oricand e posibil.
Aplicati un bandaj adeziv pe locul intepaturii.
Incurajati prezenta parintilor.
Nu uitati ca interventiile asupra organelor genitale
provoaca neliniste.
Lasati copilul sa poarte lenjerie intima pe dedesupt.
Explicati situatiile necunoscute, mai ales zgomotele si
luminile.
Spiritul de
initiativa
Implicati copilul in
ingrijirea sa oricand e posibil (ex sa tina un instrument,
sa scoata un pansament).
Lasati copilul sa aleaga, dar evitati
intarzierile.
Rugati copilul sa va ajute si sa coopereze;
niciodata sa nu-l certati pentru lipsa de cooperare.
LA COPILUL SCOLAR: SE DEZVOLTA SPIRITUL HARNICIEI SI GANDIREA CONCRETA
Abilitati de vorbire crescute; interes in
acumularea de cunostinte
Explicati
procedura in termeni stiintifici medicali.
Explicati
motivatia interventiei folosind diagrame simple despre anatomie
si fiziologie.
Explicati
functia si modul de folosire al echipamentului in termeni
concreti.
Lasati
copilul sa foloseasca echipamentul; folositi o
papusa sau o alta persoana ca model
(papusa poate fi luata ca ceva prea copilaros de copilul
scolar).
Acordati
timp intrebarilor si discutiilor dinainte sau dupa
interventie.
Notiunea de timp
imbunatatita
Planificati
sedinte de instruire mai lungi (20 minute).
Faceti
pregatirea in avans.
Control de sine crescut
Castigati
cooperarea copilului.
Spuneti-I copilului
la ce sa se astepte.
Propuneti metode de stapanire (ex. Sa respire adanc,
sa se relaxeze, sa numere).
Harnicia
Dati-I copilului
sarcini usoare (ex. Sa ia probe).
Implicati copilul in luarea de decizii (ex. Momentul
interventiei, locul).
Stimulati participarea activa (ex. Sa scoata un
pansament, sa foloseasca echipamentul, sa desfaca un
pachet).
Dezvoltarea relatiei
cu copiii de aceeasi varsta
Puteti pregati
doi sau mai multi copii pentru aceeasi interventie sau unul
sa il pregateasca pe altul de aceeasi varsta.
Asigurati intimitatea in timpul interventiei.
LA ADOLESCENTI: SE DEZVOLTA SIMTUL
IDENTITATII SI GANDIREA ABSTRACTA
Gandirea si ratiunea
abstracta crescuta
Dati explicatii suplimentare cu
privire la motivele pentru care interventia e necesara sau
benefica.
Explicati consecintele pe termen lung ale interventiei.
Nu uitati ca exista frica de moarte, inabilitate sau alte
riscuri.
Stimulati intrebari despre temeri, optiuni si alternative.
Constiinta
infatisarii
Asigurati intimitate.
Discutati despre cum ii poate afecta
interventia infatisarea (ex. cicatrice) si ce se
poate face pentru a diminua consecintele.
Subliniati avantajele fizice ale
interventiei.
Preocuparea pentru prezent mai mare decat pentru
viitor
Nu uitati ca efectele imediate
ale interventiei sunt mai importante decat cele viitoare.
Independenta
Implicati-I in luarea
de decizii si planificare (alegerea timpului, locului, persoanelor
prezente la interventie, ca parintii; imbracaminte).
Impuneti cat mai putine restrictii.
Sugerati metode de auto-control.
Acceptati metode mai copilaresti pentru cooperare.
Nu uitati ca adolescentii accepta greu figurile
autoritare si pot opune rezistenta.
Dezvoltarea
relatiilor cu copii de aceiasi varsta si identitatea de
grup
Folositi
aceleasi metode ca la scolari, dar acordati mai multa
importanta.
Lasati-i sa vorbeasca cu alti adolescenti
care au suferit aceeasi interventie
|
|
|
ALEGEREA UNOR CUVINTE
SI EXPRESII NEAMENINTATOARE
|
|
CUVINTE
SI EXPRESII CARE VOR FI
EVITATE
Intepatura, ac
Organ
Test
Incizie
Edem
Targa
Scaun
Durere
|
SUBSTITUTE
Medicatie sub piele
Loc din corp
A vedea cum
functioneaza
Deschidere speciala
Umflatura
Pat rulant
Nevoie fiziologica
Disconfort
|
CUVINTE SI EXPRESII CARE VOR FI EVITATE
A potoli
A taia
A lua
(temperatura)
A adormi, a
anestezia
Cateter
Monitor
Electrozi
Proba
|
SUBSTITUTE
A-i fi somn
A
imbunatati
A vedea cat de
cald e
Un somn special
Tub, pai
Ecran
Obiect care
gadila
Mostra
|
| | | | | |
Pregatirea
fizica
Pentru
majoritatea interventiilor nu e necesara pregatirea fizica.
Totusi, unele interventii o necesita, cum ar fi
curatarea pielii si rasul inainte de operatie. O
problema speciala este administrarea sedativelor si/sau a
analgezicelor adecvate inaintea unor interventii ce provoaca stres.
Medicamentul este dat inaintea interventiei pentru a-si face efectul
la timpul potrivit. Oricand e posibil, administrarea I.V., orala sau transdermala
este folosita mai degraba decat cea intramusculara sau
rectala pentru ca injectiile nu sunt pe placul copiilor.
Tamponarea cu lidocaina cu bicarbonatul de sodiu (10:1, 1% sau 2%
lidocaina/NaCo3) va reduce durerea provocata de injectarea anestezicului
local. Unele institutii folosesc anestezice cu efect de scurta
durata (ex. Propofol, ketamina), anestezice generale, sau analgezice
(ex. fentanyl) pnetru a indeparta durerea si trauma cauzate de
tratamente ca aspiratia maduvei oaselor, punctii lombare si
sutura.
Ingrijirea continua
in timpul procedurii si poate fi un factor major in capacitatea copilului
de a coopera. In mod ideal, aceeasi nursa care face pregatirea
ar trebui sa realizeze procedura sau sa asiste. Inainte de a incepe,
trebuie asamblat tot echipamentul si trebuie pregatita sala
pentru a nu surveni amanari sau intreruperi care nelinistesc copilul.
SUGESTII
Pentru a evita orice intarziere in timpul procedurii, trebuie sa
aveti toate resursele la indemana. De exemplu, pregatiti
bandaje, alcool si ac in buzunar cand faceti o injectie sau cand
luati sange.
Daca nu sunt
posobilitati, procedurile se fac intr-o sala de tratament,
si nu in camera de spital a copilului. Procedurile traumatice nu trebuie
realizate in zonele de "siguranta", ca locul de joaca. Daca
procedura dureaza, se evita discutiile pe care copilul le poate
interpreta gresit. Cand se apropie de sfarsit, nursa trebuie sa
anunte copilul ca e aproape gata in termeni pe care sa-I inteleaga.
REUSITA
Nursele care abordeaza copiii cu incredere
si care dau impresia ca vor reusi nu prea intampina
dificultati. E cel mai bine sa ii abordati pe copii
asteptand cooperarea lor. Copiii simt nelinistea unui adult si
vor raspunde prin rezistenta. Desi e imposibil sa
renunte la astfel de comportament, nursa poate transmite un sentiment de
siguranta printr-o atitudine ferma, pozitiva.
IMPLICAREA COPILULUI
Implicarea copiilor ajuta la cooperarea
din partea lor, ca in orice caz de ingrijire. Lasandu-I sa faca
alegeri proprii le dam o senzatie de control. Acest lucru e posibil
doar in situatii in care avem la dispozitie mai multe alegeri.
Daca intrebati copilul "vrei sa iei medicamentul acum?" sau "o
sa iti dau o injectie acum, bine?", ii faceti sa creada
ca au de ales si le dati sansa de a refuza sau de a amana
medicamentul. Nursa se afla astfel intr-o situatie
neobisnuita, chiar imposibila. E mai bine sa spuna
ferm "e timpul sa-ti iei medicamentul ". Copiilor le place sa
poata sa aleaga (ex. E timpul sa iti iei medicamentul.
Vrei sa il iei cu putina apa?). Cand dati
indicatii, specificati comportamentul dorit, cum ar fi "tine
piciorul nemiscat", si nu "nu misca piciorul".
Multi copii raspund la metode care
apeleaza la maturitatea si curajul lor. Acest lucru le da o
senzatie de participare si implinire. De exemplu, prescolarii
sunt mandri daca tin un pansament in timpul interventiei.
Acelasi lucru e valabil si la scolari, care opun
putina rezistenta.
DISTRAGETI ATENTIA
Daca copilul se ocupa cu o
alta activitate, nu se concentreaza asupra interventiei. De exemplu,
cand se da o injectie, e bine sa-i dati copilului altceva
de lucru. Daca ii spuneti copilului sa-si indice degetele
de la picioare si sa le miste, nu numai ca isi va
relaxa muschii, dar ii va distrage atentia. Alte strategii sunt
sa stranga mana unui parinte sau asistent, sa numere cu
voce tare, sa cante un cantec sau sa isi exprime
neplacerile.
SUGESTII
Ajutati copilul sa aleaga si sa
foloseasca o metoda de cooperare inainte de interventie.
Folositi un parinte sau o alta persoana de incredere care
sa ghideze copilul in formarea abilitatii de cooperare.
EXPRIMAREA SENTIMENTELOR
Copilul trebuie sa fie lasat
sa isi exprime sentimentul de de furie, neliniste, teama,
frustrare, alte emotii. E normal ca copilul sa loveasca cand e
frustrat sau sa incerce sa evite situatiile stresante. Copilul
trebuie sa stie ca e bine sa planga. Indiferent de
replica. Nursa trebuie sa accepte comportamentul asa cum e.
Daca ii spui unui copil cu capacitati de exprimare verbala
limitate sa nu mai loveasca, muste sau alte manifestari ale
frustrarii, se va simti neinteles.Comportamentul este
primul mod de comunicare si
cooperare al copiilor si trebuie permis atata timp cat nu face rau
copilului sau celui care il ingrijeste.
Dupa procedura, copilul are nevoie de confirmarea ca a
facut totul bine si ca este in continuare iubit. Daca
parintii nu au participat, copilul trebuie sa ii vada cat
se poate de repede pentru a-l linisti.
INCURAJATI EXPRIMAREA
SENTIMENTELOR
Planificarea unor activitati dupa procedura
ajuta la exprimarea sentimentelor din partea copilului. Daca
explicati detalii din procedura pentru a evita neintelegerile
si a asigura feed-back-ul, strategiile de pregatire ale nursei vor fi
imbunatatite. Jocul este o activitate excelenta pentru
toti copiii. Copiii mici trebuie sa aiba libertate de
miscare. Chiar si copiii mai mari isi pot exprima furia si
frustrarea prin activitati de aruncare. Jocul pe roluri pune copilul
intr-o pozitie de control, opusa pozitie de neajutorare din
situatiile reale. Papusile sunt folosite pentru ca copilul
sa-si exprime sentimentele intr-un mod nonagresiv. Una din cele mai
eficiente metode este jocul terapeutic, care cuprinde activitati
supravegheate , cum ar fi sa lasati copilul sa dea o
injectie unei papusi sau jucarii pentru a diminua teama de
injectii.
LAUDATI COPILUL
Copiii simt nevoia sa auda de la adulti ca au
facut tot ce au putut in situatia respectiva - indiferent cum au
reactionat. E important pentru copil sa stie ca nu e
judecat pentru felul cum s-a purtat intr-o situatie stresanta. Metoda
recompensei este folositoare, copilul putand castiga stelute sau alte
obiecte. Copiii care trebuie sa ia medicamentele rele la gust sau
injectii se pot uita cu mandrie la colectia de stelute sau
abtibilduri puse pe un calendar, mai ales daca un anumit numar
de obiecte reprezinta o recompensa deosebita.
Nursa stabileste o relatie de sprijin cu copilul dupa
interventie. Relatia intre copil si nursa intr-un moment de
relaxare il ajuta sa perceapa nursa nu numai ca pe o persoana
legata de momentele de stres, ci si ca una cu care poate
impartasi experiente placute.
JOCUL
IN TIMPUL INTERVENTIEI
Jocul este o parte integranta din relatia cu copiii. Multe
institutii au zone de joaca si programe elaborate si bine
organizate, sub conducerea unor specialisti. Altele au
posibilitati limitate. Indiferent de posibilitatile
institutiei, nursele trebuie sa includa in planul de ingrijire
activitati de joaca. Jocul poate fi folosit pentru instruire,
pentru exprimarea sentimentelor sau cu un scop terapeutic. Prin urmare, este cuprins in pregatirea copilului
pentru cooperare in timpul interventiei. Sedintele de joaca
dupa interventie pot fi organizate sau generale.
SUGESTII
Joaca poate fi spontana,
chiar langa pat, si nu necesita resurse sau timp mult. Nursa
poate avea la indemana papusi mici sau o sticla cu baloane.
Chiar si interventiile de rutina, ca masurarea
presiunii sangelui sau administrarea orala a medicatiei, pot fi o
problema.
|
Tabel 6
ACTIVITATI DE
JOACA
PENTRU DIFERITE INTERVENTII
|
|
ADMINISTRAREA DE LICHIDE
Folositi sucul preferat al copilului.
Taiati gelatina in forme amuzante.
Jucati un joc: cand dati pagina unei carti,
sa ia o inghititura sau jucati "Simon spune".
Folositi incipiente mici pentru medicamente; decorati-le.
Colorati apa cu coloranti alimentari.
Faceti o petrecere cu ceai; asezati-va la o
masa mica.
Lasati copilul sa umple o seringa si
turnati apoi in gura sau intr-o ceasca decorata.
Taiati un pai in doua si puneti-l intr-un
incipient mic.
Decorati paiul; puneti un abtibilt.
Folositi un pai amuzant.
Faceti un poster pentru progrese; dati recompense cand
copilul bea o cantittate prestabilita.
RESPIRATIA SI
INSPIRATIA
Faceti baloane de sapun.
Faceti baloane cu paiul.
Folositi instrumente muzicale.
Faceti concursuri de suflat cu baloane.
Faceti desene folosind paie.
Stingeti lumanarile de pe un tort.
Folosit o pensula pentru vopsirea unghiilor cu apa
si apoi suflati pentru a le usca.
MISCAREA SI
FOLOSIREA MEMBRELOR
Aruncati hartie la cosul de gunoi.
Atingeti sau loviti baloane asezate in diferite
pozitii.
Miscati degetele de la picioare.
Imitati diferite animale si ghiciti.
Faceti concursuri cu tricicleta sau scaunul cu rotile.
Aruncati mingea.
Asezati patul in asa fel incat copilul sa se
intoarca spre televizor sau spre usa.
Imitati un paianjen.
Simulati dansuri si exercitii de aerobic;
implicati parintii.
Daca e posibil,
inotati.
Jucati jocuri video.
Jucati v-ati ascunselea: ascundeti jucarii
si puneti copilul sa le caute folosind un membru anume.
|
Modelati plastelina.
Pictati sau desenati pe hartii mari asezate pe podea.
Pieptanati parul; simulati mersul la coafor.
SPALAREA
Jucati-va cu jucarii sau obiecte mici in apa.
Spalati o papusa sau jucarie.
Folositi spumant de baie; modelati spuma.
Luati pietricele sau monede de pe fundul unui vas.
Faceti modele din monede pe fundul unui vas.
Folositi o barca drept submarin, tinand-o sub
apa.
Cititi, cantati, jucati jocuri in timpul
spalarii.
Puneti copilul sa asculte sau sa se uite la ceva.
Faceti gauri pe fundul unui pahar de plastic,
umpleti-l cu apa, apoi stropiti copilul.
INJECTIILE
Lasati copilul sa foloseasca seringa si
sa dea injectie unei papusi.
Folositi seringa pentru ornarea unei prajituri sau
tintirea unui punct dintr-un vas.
Desenati o zona magica inainte de a face
injectia; desenati o fata zambitoare in cerc dupa
injectie, dar evitati locul intepaturii.
Lasati copilul sa faca colectie de seringi
fara ac.
Daca a primit multe injectii, faceti un poster de
progrese si oferiti recompense pentru un anumit numar de injectii.
Puneti copilul sa numere pana la 10 sau 15 in timpul
injectiei.
DEPLASAREA
Dati copilului ceva sa impinga; la copilul mic, o
jucarie; la scolar, un carucior sau un suport pentru
intravenoase; la adolescent, un bebelus in carucior sau scaun cu
rotile.
Organizati o parada.
SPATII SPECIALE
Transformati patul intr-o barca sau un avion cu
decoratii.
Folositi oglinzi pentru ca pacientul sa vada prin
camera.
Mutati patul des, mai ales in zona de joaca, hol,
afara.
|
3. Complianta
Una din interventiile
nursing cele mai importante legate de proceduri, tratament este convingerea
pacienutlui pentru a le efectua in spital si/sau continuat acasa.
Complianta, se refera la masura in care comportamentul
pacientului in raport cu medicatia, dieta si schimbarile in stilul
de viata coincid cu regimul prescris. Nursele sunt adesea
responsabile cu instruirea familiei asupra tratamentului si trebuie
sa cunoasca factorii care influenteaza ascultarea si
strategiile de aderare la tratamentul impus.
In dezvoltarea de strategii care sa
imbunatateasca complianta, nursele trebuie mai intai
sa evalueze nivelul de ascultare al pacientului. Deoarece multi copii
sunt prea mici pentru a-si purta singuri de grija, parintii
sunt cei care fac ingrijirea acasa. Prin urmare, nursa trebuie sa le
evalueze abilitatea de a indeplini indicatiile. Primul pas este
cunoasterea factorilor care influenteaza complianta. Al
doilea este aplicarea metodelor pentru evaluarea cat mai obiectiva a
compliantei copilului si parintilor.
Factorii care influenteaza complianta. Studiile au
aratat ca exista mai multi factori care
influenteaza continuarea prezumtilor. Prima categorie se
refera la factori care depind de pacient. Nu exista anumite
caracteristici ale celor care nu asculta (Rosenstock, 1989). Unele probe
arata ca stima de sine si autonomia influenteaza
pozitiv ascultarea la adolescenti (Pidgeon, 1989). Totusi, factorii legati de familie sunt importanti,
iar caracterisicile asociate cu o buna ascultare include sprijinul
familiei, buna comunicare si indeplinirea regimului terapeutic (Cromer,
1989; Meichenbaum, 1989; Pidgeon, 1989).
Factorii legati de
locul pentru ingrijire sunt foarte importanti in determinarea
ascultarii si prezinta indicatii pentru
imbunatatirea strategiilor. Orice aspect referitor la locul
pentru ingrijire care ridica satisfactia familiei
influenteaza pozitiv aderarea la tratamentul impus. Mai mult, tipul
de ingrijire este important. Cu cat tratamentul este mai complex, mai scump,
mai lung, cu atat familia il va urma mai putin. In tratamente de
lunga durata care implica tratamente multiple si
modificari majore in stilul de viata, complianta este
afectata mai mult.
Masuri pentru cresterea compliantei. Evaluarea
trebuie sa includa tehnici mai directe de masurare. Exista
un numar de metode care au avantaje si dezavantaje:
Evaluarea clinica - nursa
evalueaza sansele familiei de a urma prescriptiilor
Auto-evaluarea - familia este
interogata despre capacitatea de a indeplini tratamentul prescris
Observatia directa - nursa
observa direct pacientul si familia in aplicarea tratamnetului
Sedinte de monitorizare -
familia asista la intalniri programate
Monitorizarea raspunsului terapeutic
- reactia copilului la tratament este monitorizata si
mentionata pe o fisa.
Numararea pastilelor - nursa
numara medicamentele din cutia initiala si
compara numarul celor care lipsesc cu numarul de zile
ramase.
Strategiile
de imbunatatire a ascultarii sunt legate de acele
interventii care incurajeaza familia sa urmeze tratamentul. In
mod ideal, astfel de strategii trebuie introduse inainte de initierea
terapiei pentru evitarea problemelor de complianta. Cand se
suspecteaza probleme de ascultare, nursa trebuie sa vada de ce
copilul sau familia au probleme de aderare la tratament. Unele strategii au
fost considerate eficiente, dar cele mai bune rezultate apar cand se folosesc
doua metode.
Strategii de organizare. Se refera la acele interventii legate de locul de ingrijire
si planul terapeutic.
Strategii educationale. Se refera la instruirea familiei in privinta planului de
tratament.
Strategii de tratament. Se refera la refuzul sau incapacitatea copilului de a lua
medicamentele prescrise.
Strategii de comportament. Cuprind acele interventii destinate modificarii directe a comportamentului.
Contractul. Este un
proces in care elemente exacte de coportament dorit sunt specificate sub forma
unui contract scris.
Igiena si ingrijiri generale
Mentinerea
sanatatii tegumentelor
Pielea, cel mai mare organ din corp, nu este doar un
simplu invelis, ci si o structura complexa cu multiple
functii, dintre care cea mai importanta este cea de protectie a
tesuturilor si de auto-protectie. Multe din
activitatile nursing de rutina prezinta un potential
de lezare a piele, cum ar fi scoaterea unui pansament, schimbarea unui scutec,
folosirea electrozilor sau a unor centuri. Ingrijirea pielii reprezinta
mai mult decat spalarea zilnica si este o parte din orice
tip de interventie nursing.
Ingrijirea pielii se face
cel mai usor in timpul baii, dar adeseori nursa nu e cea care
imbaiaza copilul. In acest caz, nursa trebuie sa planifice un
moment pentru observarea pielii si sa ceara feed-back de la
ingrijitor. Pielea este examinata pentru observarea oricarui semn de
leziune, mai ales la copii care prezinta acest risc. Factorii de risc sunt
mobilitatea deficienta, lipsa de proteine, edemul, incontinenta,
pierderi senzoriale, anemia, infectia. Identificarea factorilor de risc
ajuta la determinarea acelor copii care au nevoie de o ingrijirea
speciala a pielii.
Cand sangele capilar este
intrerupt de presiune, acesta se scurge in tesuturi acolo unde presiunea
e eliberata. Corpul incearca
sa oxigeneze zona si asa apare o pata rosu aprins.
Aceasta hiperemie reactiva apare de la ½ la ¾ din timpul in care presiunea a blocat
circulatia sangelui.
ATENTIE
Daca
pata rosie persista, este primul semn al unei probleme de piele, cu
posibile leziuni sub piele.
Nursa trebuie sa cunoasca tipurile de daune
mecanice care pot aparea, ca presiunea, frecarea, taierea, jupuirea
pielii. Cand se combina factorii de risc cu leziunile mecanice pot
aparea probleme de piele.
Daca copilul e
predispus la leziuni tegumentare, interventiile nursing se axeaaza pe
prevenirea leziunilor mecanice. Ranile provocate de presiune pot fi
prevenite prin tehnologia si resursele actuale (Bryant, 1998).
Ulceratiile cauzate de presiune pot aparea cand presiunea asupra
pielii si tesuturilor este mai mare decat presiunea capilara,
provocand ocluzia capilara. Daca presiunea nu e eliberata,
vasele de sange pot ceda, ducand la anoxia tesutului si moartea
celulelor. Aceste leziuni sunt, de obicei, foarte adanci, se extind in
tesutul subcutanat sau chiar mai adanc, in muschi, tendon, os. Prevenirea lor cuprinde masuri de
reducere sau eliberare a presiunii.
Frictiunea si
taierea contribuie la ulceratiile de presiune. Frictiunea apare
cand suprafata pielii se freaca de o alta suprafata,
cum ar fi asternutul. Leziunea se limiteaza de obicei la nivelul
invelisului epidermic si superior. Prevenirea frecarii cuprinde
folosirea unor bucati de piele de protectie la nivelul coatelor,
calcaielor; agenti de umezire; pansamente transparente;
asternuturi moi si fine.
Cand un pacient e in
pozitia semi-Fowler si incepe sa alunece spre capatul
patului, pielea din zona sacrala ramane in loc datorita
rezistentei suprafetei patului. Vasele de sange din acea zona
sunt stranse si poate duce la tromboza sau moartea celulelor (Bryant,
1998). Acelasi lucru se intampla cand un pacient este ridicat in pat
si pielea nu se deplaseaza odata cu el. Prevenirea se face cu
asternuturi speciale pentru ridicarea pacientului, cu patul ridicat la 30
grade pentru putin timp.
Jupuirea pielii este
rezultatul indepartarii leocoplastului. Sunt leziuni de
suprafata, cu forme neregulate. Prevenirea lor cuprinde identificarea
pielii sensibile, mai ales la nou-nascuti; folosirea a cat mai
putin leocoplast; folosirae pansamentului transparent in zonele unde
trebuie schimbat des. Leocoplastul se aplica astfel incat sa nu existe tensiune sau ridarea
pielii. Pentru a-l indeparta, dezlipiti usor si
tineti de piele. Puteti folosi solutii de dezlipire, dar
acestea pot usca pielea si trebuie evitate la nou-nascuti
deoarece se pot intoxica. Puteti umezi cu apa pentru a dezlipi mai
usor.
Factorii chimici pot leza
si ei pielea. Incontinenta fecala, mai ales combinata cu
urina; drenajul ranii; drenajul gastric din jurul tubului de
gastrostomie pot eroda epiderma. Curatarea si aplicarea unor
tampoane de protectie pot preveni efectele factorilor chimici.
Baia
Numai in cazul in care este contraindicat, copiii pot fi
spalati intr-o chiuveta
de langa pat sau intr-o cada adaptata pentru uz pediatric.
Pentru sugarii si copii mici care sunt imobilizati la pat se poate
folosi metoda prosopului. Doua prosoape sunt umezite in apa cu
sapun. Copilul sta intins pe spate pe un prosop uscat si cu
prosopul umed se curata corpul copilului. Apoi procedura se
repeta cu copilul intins pe burta.
Copiii mici nu trebuie
lasati nespravegheati in cada, iar sugarii care nu pot sta
singuri in cada sunt tinuti cu o mana. Capul este
tinut cu o mana, iar cu cealalta mana, nursa poate
spala corpul copilului. Cei care pot sta singuri in cada trebuie doar
supravegheati si trebuie asezat un suport pe fundul cazii
pentru a impiedica alunecarea si pierderea echilibrului.
Copiii mai mari pot face
dus, daca e posibil. Copiii scolari pot refuza baia, iar
multi dintre ei nu sunt obisnuiti cu baia zilnica.
Putini dintre copiii in stare buna trebuie stimulati pentru a
participa la propria ingrijire. Nursele trebuie sa stabileasca
nivelul de supraveghere necesitat de copil. Unii isi asuma
responsabilitatea total, altii au nevoie da ajutor constant. Copiii cu
deficiente cognitive, limitari fizice, ca anemie grava,
deformatii ale picioarelor, sau cu probleme de sinucidere, necesita o
supraveghere speciala.
Zonele care necesita
o atentie deosebita sunt urechile, gatul, spatele, zona
genitala. Aceasta din urma trebuie curatata si
uscata cu atentie; la baietii peste 3 ani, preputul
trebuie indepartat si trebuie curatata zona, apoi este
adus la forma initiala. Copiii mai mari au tendinta de a evita
zona genitala; de aceea, trebuie sa le reamintim.
Copiii bolnavi
necesita o supraveghere mai atenta in timpul baii, dar si
cu alte aspecte de igiena, fiind incurajati sa participe la
ingrijirea proprie fara a se obosi. Cei cu o capacitate
scazuta de auto-ajutorare trebuie sa foloseasca cada. Ei
pot fi transportati la baie cu ajutorul unor aparate si al unor
persoane care asista.
Ingrijirea gurii
este o parte integranta a igienei zilnice si trebuie continuata
si in spital. Copiii debilitati trebuie sa aiba nursa
sau un membru din familie sa se ocupe de ingrijirea sa orala.
Desi copiii mici stiu sa foloseasca o periuta de
dinti si sunt incurajati sa o faca, multi trebuie
asistati pentru a se spala corect. Celor mai mari, desi se pot
spala singuri pe dinti, trebuie sa le reamintiti ca
aceasta este o patre din igiena lor. Majoritatea spitalelor au echipamentul
necesar pentru copiii care nu au perie de dinti sau pasta de
dinti proprie.
Pieptanarea
si perierea parului este o parte din ingrijirea zilnica a
tuturor persoanelor din spital, inclusiv copiii. Daca copilul nu are un
piepten sau o perie, multe spitale le distribuie unul la internare. Daca
nu, parintii sunt rugati sa aduca cele necesare pentru
ingrijirea parului. Baietii si fetele sunt ajutati
sa se pieptene sau sunt pieptanati cel putin o data pe
zi. Parul este aranjat pentru a fi comod copilului si pe placul
parintilor. Un stil comod pentru fetele cu par lung este
parul impletit in spic de grau. Parul nu trebuie taiat
fara acordul parintilor, desi rasul pentru a avea
acces la o vena este necesar.
Daca copilul
este internat pentru mai multe zile, parul trebuie spalat. La copiii
foarte mici, parul poate fi spalat in timpul imbaierii zilnice
sau mai rar. La majoritatea copiilor, spalarea parului si
capului o data sau de doua ori pe saptamana este
suficienta, daca nu se cere spalarea mai des, ca in cazul febrei
mari sau al transpiratiei abundente. Unele spitale au chiuvete speciale
pentru spalarea parului, dar orice copil poate fi transportat cu o
targa la baie pentru a fi spalat la chiuveta. Cei care nu pot fi
transportati pot fi spalati in pat folosindu-se echipament
si pozitii adaptate situatiei. O metoda buna este
asezarea copilului pe marginea patului, asezarea unor prosoape sub
umeri, asezarea unei pungi de plastic cu un capat sub umeri si
parul inauntru. Celalalt capat este deschis si
introdus intr-un vas.
Adolescentii
necesita ingrijirea si spalarea mai frecventa datorita
secretiilor glandelor sebacee. Sampoanele uscate pot avea efect pe
termen scurt.
Copiii negri au
nevoie de o ingrijire speciala, lucru neglijat sau aplicat incorect.
Pentru acesti copii cu par foarte cret pieptenele normale nu
sunt potrivite si pot distruge parul sau crea neplacere.
Daca nu exista un piepten cu dinti rari in spital,
parintele trebuie sa aduca unul. Este mai usor sa
pieptanati parul dupa spalare, cand este ud. Acest tip
de par necesita un tip special de balsam pe baza de ulei de
nuca de cocos. Balsamul se pune in palma, apoi se aplica pe
par pentru a- l face mai maleabil.
Pierderea apetitului
este un simptom comun tuturor bolilor de copii si este adeseori primul
semn de boala, ce apare inaintea febrei sau a infectiei. In
majoritatea cazurilor, copii sunt lasati sa li se faca
foame. Bolile acute sunt scurte, de obicei, dar alimentarea copilului este
compromisa. De fapt, daca fortati copilul bolnav sa
manance, ii puteti provoca greata si voma, in
unele cazuri, un refuz de a manca in perioada de convalescenta
si dupa.
Refuzul de a manca
este un mod de a-si afirma puterea si controlul intr-o situatie
grava. La copiii mici, lipsa poftei de mancare poate fi asociata cu
depresia provocata de separarea de parinti si cu
tendinta de negativism. Preocuparea parintilor poate intensifica
problema. Daca fortati copilul sa manance, copilul se
va revolta. Parintii trebuie sa elimine orice presiune in timpul
unei boli acute. Desi sunt recomandate alimentele cu o calitate
nutritiva mare, copilul ar putea cere hrana sau lichide cu multe
calorii. Cateva alimente tolerate sunt: gelatina, supe diluate, toast uscat,
biscuiti. Deshidratarea poate aparea cand copiii sunt anorexici sau
febrili, mai ales cand aceasta stare e insotita de voma sau
diaree.
In general,
majoritatea copiilor prefera: hot dog-ul, hamburgerii, untul de alune,
iaurtul cu fructe, shake-urile cu lapte, spaghetti, macaroane cu branza
si pizza. Dieta copilului trebuie modificata in asa fel incat
sa contina cantitati suficiente din cele patru
categorii de alimente de baza.
Intelegerea
obiceiurilor de mancare a copilului poate duce la progrese in alimentatie.
De exemplu, daca ii dai copilului toate felurile de mancare odata, cu
siguranta va alege desertul. Daca ii dati portii prea
mare, va refuza mancarea din cauza cantitatii. Daca nu
supravegheati copilul in timpul mesei, va avea tendinta sa se
joace cu mancarea, nu sa o manance. Nursa trebuie sa aduca
mancarea in ordinea normala; mai intai, supa, apoi, putina
carne, cartofi, legume; la urma, desertul.
De indata ce se
simte mai bine, apetitul copilului incepe sa creasca. E bine sa
profitati de orice moment de foame pentru a servi alimente de calitate.
Daca copilul refuza in continuare sa manance, fluidele
nutritive, ca bauturile de mic dejun, trebuie servite. Parintii
pot aduce de acasa aceste bauturi. Este important daca
obiceiurile de mancare ale familiei difera de serviciile spitalului.
Indiferent de tipul
de dieta, nursa are responsabilitatea de a nota cantitatea consumata
de copil. Notitele trebuie sa fie detaliate si clare, cum ar fi
"o clatita, 100 g suc de portocale, 200g lapte, fara
sunca". Comentarii de genul "a mancat bine" sau "a mancat putin"
nu sunt adecvate.
Daca
parintii sunt implicati in ingrijire, trebuie sa scrie o
lista cu tot ce mananca copilul. Pentru lichide se
foloseste o cana gradata in prealabil. Obiceiurile din timpul
mesei identifica factori care pot influenta apetitul. De exemplu,
observatia "copilul mananca mai bine daca mai sunt si
alti copii la masa, dar se joaca cu mancarea cand e singur"
ajuta la planul de activitati la masa al nursei.
Un alt simptom al
bolii la copii este temperatura ridicata, mai adesea din cauza febrei
si mai rar din cauza hipertermiei. Este adeseori prost inteleasa si
parintii isi fac griji de multe ori fara motiv. Pentru
intelegerea notiunii de febra, definim urmatorii termeni:
Punct fix -
temperatura in functie de care temperatura corpului e reglata de un
mecanism asemanator unui termostat la nivelul hipotalamusului.
Febra - o ridicare a
temperaturii in punctul fix care atrage o reglare a temperaturii corpului la un
nivel mai inalt; temperatura peste 38 grade.
Hipertermia -
situatia in care temperatura corpului depaseste punctul
fix, ca urmare caldurii mai mari decat cea pe care corpul o poate elimina.
Temperatura corpului
este reglata de un mecanism asemanator unui termostat la nivelul
hipotalamusului. Acest mecanism primeste date de la receptorii centrali
si periferici. Cand apar schimbari de temperatura, acesti
receptori transmit datele la termostat, care ridica sau coboara
productia de caldura, pentru a pastra un punct stabil al
temperaturii.
In caz da
febra, tremuratul si constrictia vaselor genereaza si
conserva caldura pana in faza de racire, crescand
temperaturile centrale la nivelul noului punct fix. Temperatura atinge un nivel
numit platou cand se stabilizeaza. Cand temperatura e mai ridicata
decat punctul fix sau cand nu mai exista pirogen, apare o criza sau
defervescenta.
Majoritatea febrelor
la copii sunt de origine virala, sunt relativ scurte si au
consecinte limitate. Febra joaca un rol in dezvoltarea
imunitatii specifice si non-specifice si in recuperarea dupa
infectii (Reeves-Swift, 1990). Contrar credintelor populare,
ridicarea temperaturii nu indica infectia, ceea ce pune la
indoiala febra ca diagnostic.
Abordarea terapeutica
Tratamentul pentru
temperaturi ridicate depinde de cauza: febra sau hipertermie.
Deoarece punctul fix este normal in hipertermie, dar crescut in febra,
trebuie folosite diferite metode pentru a diminua temperatura corpului. O
forma deosebita de temperatura ridicata este hipertermia
maligna; abordarea acestei conditii de urgenta e diferita
de cea in cazul febrei sau hipertermiei.
Febra. Motivul principal pentru tratarea febrei este
eliminarea neplacerii. Tratamentul cuprinde interventii farmaceutice
si/sau de mediu. Cea mai eficienta interventie este folosirea
antipireticelor pentru a scadea temperatura.
Medicamentele
antipiretice cuprind acetaminofen, paracetamol, algocamin, aspirina
si medicamente antiinflamatorii nonsteroide. Acetaminofenul este cel
preferat; aspirina nu trebuie data copiilor. Acetaminofenul se ia la 4
ore, dar nu mai mult de cinci ori pe zi. Temperatura scade in timpul
noptii si este masurata la 30 minute dupa ce se ia
antipireticul. Starea de disconfort a copilului este cel mai bun indiciu pentru
continuarea tratamentului.
Interventiile
legate de mediu se folosesc daca sunt tolerate de copil si daca
nu provoaca tremuratul. Tremuratul este metode corpului de a-si
mentine punctul fix prin producerea caldurii.
Masurile de
racire traditionale, cum ar fi haine cat mai putine, expunerea
in aer, scaderea temperaturii camerei, producerea curentilor de aer,
aplicarea compreselor umede, sunt eficiente daca se folosesc la o ora
dupa administrarea unui antipiretic.
Hipertermia. Antipireticele nu au nici o
valoare in acest caz, deoarece punctul fix e deja normal. Prin urmare, se folosesc
metode de racire. Aplicarea de tampoane reci pe piele scade temperatura.
Sangele racit de la suprafata pielii este dus la organele interne
si la tesuturi, iar sangele cald e adus la suprafata, unde
se raceste si circula mai departe. Vasele de sange de la
suprafata se dilata in timp ce corpul incearca sa
imprastie caldura in mediu si sa usureze procesul
de racire.
Obiecte de
racire ca paturi sau saltele sunt disponibile pe piata. Ele
se pun pe pat si se acopera cu un cearsaf sau o patura
subtire. Monitorizarea e importanta pentru a evita o racire
excesiva.
O metoda
traditionala sunt compresele reci. Nu se stie care e temperatura
optima a apei pentru a o folosi la racire. Pentru baie, e bine
sa incepeti cu apa calda si sa adaugati
apa rece pentru a se ajunge la temperatura apei de 37 grade C. temperatura
apei trebuie sa fie in general cu 1-2 grade mai putin decat
temperatura copilului pentru a fi eficienta (Kinmonth, Fulton, Campbell,
1992). Copilul e pus direct in cada timp de 20-30 minute. In pat se
folosesc prosoape reci pentru fiecare zona a corpului pe rand.Dupa
spalare, copilul e uscat, imbracat cu o pijama usoara, un
halat de baie sau scutec si e pus intr-un pat uscat. Se ia tempeartura
dupa 30 minute.
In febra rata
metabolismului creste cu 10% la fiecare crestere de temperatura
cu 1 grad C, si de 3-5 ori in timpul tremuratului, al cresterii
nevoii de oxigen, fluide, calorii. Daca sistemul cardio-vascular si
neurologic sunt deja afectate, pot creste aceste nevoi (Bruce, Grove,
1992). Este esential nivelul de hidratare la toti copiii cu
temperatura crescuta. Nevoile copilului pot fi satisfacute prin
lichide administrate oral.
Nursele au o
sansa unica de a instrui familia cu privire la metodele de
ingrijire a sanatatii in perioada de spitalizare a
copilului. Desi majoritatea copiilor au invatat despre
ingrijirea si igiena proprie acasa sau la scoala,
multi inca nu au invatat nimic despre asta. Pentru
multi dintre copiii mici, e prima data cand folosesc peria de
dinti. Chiar daca copilul e spitalizat pentru putin timp,
trebuie facuta aceasta instruire. Baia zilnica,
spalarea mainilor inainte de masa sau dupa mersul la
toaleta, igiena dentara sunt invatate prin ingrijirea de
rutina. Parul curat, unghiile si imbracamintea sunt
aspecte care tin de o infatisare placuta.
Accentuarea igienei ajuta la crearea unei imagini corporale pozitive,
dezvolta stima de sine, previne problemele de sanatate.
Cum apetitul
copiilor bolnavi e scazut si diferit fata de obiceiurile de
mancare ale copilului, nursa evalueaza cunostintele familiei
despre o alimentatie corecta si face
imbunatatirile de rigoare. Pot fi folosite jocuri creative
pentru invatare si distractie.
E
esentiala educarea parintilor in privinta
semnigficatiei temperaturii ridicate, deoarece multi
parinti nu stiu ce reprezinta febra, isi fac griji
inutile despre pericole, administreaza incorect medicamente copilului
febril. Cand parintii anunta febra, o fac destul de corect,
cum arata studiile (Hooker si altii, 1996). Parintii
trebuie sa stie ca compresele reci sunt recomandate pentru
hipertermie, iar gheata si alcoolul sunt periculoase (Arditi,
Killner, 1987). Ei trebuie sa stie cum se ia temperatura copilului,
sa citeasca corect indicatiile termometrului, sa ceara
ingrijire profesionala. Multi dintre parinti nu pot citi
temperatura pe un termometru cu mercur (Banco, Jayashekaramurthy, 1990).
Daca se prescrie acetaminofen sau ibuprofen, parintii trebuie
instruiti cum sa le administreze. E important sa cunoasca
cantitatea si intervalul de timp la care se administreaza.
Pozitionarea copilului in timpul interventiilor
Copiii mici si foarte mici nu cooperaza in
multe proceduri si nursa are responsabilitatea de a diminua miscarea
si disconfortul lor printr-o pozitionare adecvata. Cei mai mari
au nevoie de metode de constrangere minime. De obicei, sunt suficiente
explicatiile si pregatirea in avans si sprijinul din timpul
procedurii. In procedurile dureroase, copilului i se administreaza anestezicul
si sedativul pentru a diminua durerea si a evita alte metode de
constrangere. Pentru anestezia locala, se foloseste lidocaina
pentru a reduce senzatia de intepatura.
Vena jugulara superficiala externa poate
fi folosita pentru a obtine probe de sange de la copiii mici si
foarte mici. Pentru a avea acces usor la vena, copilul este legat in
fasa, iar marginea superioara a fesei se coboara
pentru a permite accesul la vena.
Copilul e asezat cu capul si umerii pe marginea mesei sau cu gatul pe
o perna mica si capul intors intr-o parte. O alta
metoda de a-I lega mainile si picioarele este ca nursa sa il
tina de maini si picioare in timp ce ii aseaza gatul
si capul. E important ca nursa sa tina capul copilului
fara a-l afecta pe cel care face injectia. Dupa
injectie, se apasa locul cu un tifon uscat timp de 3-5 minute sau
pana se opreste sangerarea. Nu trebuie sa apasati prea
tare pentru a nu afecta circulatia sau respiratia in timpul sau in
urma procedurii.
Venele femurale sunt o alta zona pentru
injectii intravenoase. Nursa aseaza copilul intins pe spate, cu
picioarele in pozitie de broasca pentru a avea acces la zona.
Mainile si picioarele sunt tinute de nursa. Doar locul ce va fi
injectat ramane dezvelit pentru a-l proteja pe cel care face injectia
in cazul in care copilul urineaza in timpul procedurii. Dupa
procedura, se apasa locul injectiei.
Cel mai comun loc pentru injectii sunt
extremitatile, mai ales bratul si mana. Copilul este
tinut de cate o persoana de o parte si de alta a patului. Mana
intinsa este tinuta de cel care face injectia.
Cealalta persoana se apleaca asupra copilului pentru a-l
tine nemiscat si cu o mana imobilizeaza locul
injectiei. Acest tip de a tine copilul ii da confort
datorita contactului corporal si pastrarii contactului
vizual.
Metoda este aceeasi la copii ca si la
adulti, cu exceptia nou-nascutilor. Nou-nascutii
prezinta mai multe modificari cardiorespiratorii in timpul
punctiei lombare; de aceea, se recomanda monitorizarea
respiratiei si pulsului. Punctia lombara la copiii
implica ace mai mici, iar doctorul va cere un tip sau o marime
specifica a acului pe care nursa trebuie sa le aiba la
indemana.
Copilul trebuie asezat intr-o parte, cu capul
relaxat si genunchii la piept. El trebuie tinut cu grija pentru
a evita orice trauma provocata de o eventuala miscare.
Astfel tinut, va fi in siguranta.
Copilul sta intr-o parte, cu spatele spre marginea
mesei, orientat spre doctor. Nursa tine copilul cu spatele incovoiat, cu o
mana tinandu-l dupa gat si cu cealalta dupa
coapse. Pozitia cu spatele incovoiat largeste spatiul
dintre vertebrele lombare. E bine ca picioarele sa fie legate pentru a
evita miscarea.
O alta pozitie folosita la copiii foarte
mici este in sezut. Copilul este asezat cu fesele pe marginea mesei
si cu gatul indoit pentru ca gatul sa se sprijine de piept si de
bratul nursei. Asigurati-va ca caile respiratorii nu
sunt afectate de pozitia aleasa. Mainile si picioarele copilului
sunt imobilizate de nursa care le tine imobilizate.
Copilul mai poate fi tinut cu capul pe pieptul
nursei si cu picioarele in jurul taliei acesteia. Nursa il tine in
brate, stand in picioare. Intre abdomenul nursei si cel al copilului
se pune o perna pentru a-i tine spatele arcuit sau o alta
persoana poate tine mana in loc de perna. Trebuie verificat
daca nasul si gura sunt libere si daca nu sunt afectate
circulatia si respiratia.
Sunt luate probe de lichid cefalo-rahidian si este
masurata presiunea, apoi sunt trimise la laborator pentru
analiza. Sunt verificate semnele vitale si nivelul
constientei, activitatii motorii sau alte semne
neurologice. Pot aparea dureri de cap in urma interventiei, care sunt
mai usoare daca copilul sta intins. La copiii apar mai rar decat
la adolescenti.
Pozitia e determinata de locul ales pentru
interventie. La copii, cel mai adesea folosita este creasta
iliaca, desi la copiii foarte mici este tibia datorita accesului
usor. La adulti se foloseste sternul, dar la copii este
contraindicat deoarece osul este mai fragil si adiacent organelor vitale.
Daca se foloseste creasta iliaca
posterioara, copilul sta cu fata in jos. Uneori se pune o
perna sub solduri pentru a facilita accesul. Copilul trebuie sa
primeasca un analgezic sau un anestezic pentru durere. Daca se
trezeste, trebuie tinut de doua persoane - una sa
tina partea superioara a corpului si a doua, partea
inferioara.
Colectarea de produse biologice
Multe din probele necesare examinarii copiilor sunt
colectate in mare parte ca si la adulti. Copiii mai mari au
capacitatea de a coopera daca li se dau indicatii corecte despre ce
se va intampla. Cei mici si foarte mici nu au capacitatea de a urma indicatiile
sau de a-si controla functiile corpului pentru a ajuta la colectarea
probelor.
Se poate sa fie nevoie de probele de urina la
copiii internati in spital sau cei examinati intr-o clinica sau
un cabinet. Copiii mai mari sau adolescentii vor folosi o plosca
si vor urma indicatiile pentru colectarea de probe la baie.
Totusi, sunt copii cu nevoi speciale. Scolarii sunt cooperanti,
dar curiosi. Ei pot intreba de ce se iau probele si ce se
asteapta sa se descopere in ele. Adolescentii pot refuza
sa-si duca sticluta cu probe trecand pe hol sau prin sala
de asteptare si vor cere o punga de hartie pentru a masca
incipientul. Pentru fete, menstruatia poate fi ceva stanjenitor; de aceea,
e bine sa fie intrebate dinainte si sa se faca modificarile
de rigoare. Colectarea poate fi amanata sau se poate mentiona pe
foaia de laborator.
Prescoalrii si copiii mici sunt mai putin
cooperanti pentru ca nu au capacitatea de a urina la cerere. E bine
sa li se dea apa sau alte lichide care le plac si sa
asteptati 30 de minute pana cand vor fi gata sa urineze
voluntar.
Copiii vor intelege mai bine ce trebuie sa
faca daca nursa foloseste termeni familiari, cum ar fi "pipi".
Unii vor urina mai greu intr-un vas necunoscut. Vor fi multumiti
daca se foloseste o olita. Copiii care au invatat
de curand sa-si controleze functia de a urina vor ezita mai mult
si e nevoie de ajutorul parintilor.
La copiii mici si foarte mici, care nu au
deprinderile de a merge la toaleta, se folosesc mijloace speciale de
colectare, adica pungi de plastic de unica folosinta, cu o
portiune din jurul deschizaturii care se lipeste in momentul
aplicarii. Pentru a pregati copilul, se spala organele genitale,
perineul si pielea din jur, apoi se usuca bine, deoarece punga nu se
va lipi altfel. Punga se aplica mai usor daca se prinde mai
intai de perineu si apoi spre pubis. Partea adeziva a pungii trebuie
lipita bine de piele in jurul organelor genitale pentru a evita posibile
scurgeri. Se mai pot folosi pungi de colectare a urinei. Punga se verifica
des si se ia imediat dupa ce copilul termina pentru a nu se
varsa. Pentru anumite teste de urina, ca cele pentru verificarea
zaharului, proteinelor, urina poate fi aspirata direct din scutec.
Uneori, parintii sunt rugati sa
aduca probe de urina pentru examinare, mai ales daca copilul nu
poate urina in prezenta unui strain. In acest caz, ei trebuie
informati despre felul in care se iau si se pastreaza
probele. Probele trebuie aduse la centru cat mai repede posibil; daca se
intarzie, probele trebuie pastrate la frigider si trebuie mentionat
timpul trecut de la colectarea probelor.
Aceste probe se refera la probele de urina
obtinute prin cultivare dupa ce meatul uretral este curatat
si sunt eliminati cativa mililitri urina inainte de luarea
de probe. La baieti, procedura consta in curatarea
varfului penisului cu un tifon steril si sapun sau antiseptic, iar la
fete, curatarea din fata spre spate. Se repeta de cel
putin doua ori cu un tifon nou. Zona poate fi curatata
cu apa distilata pentru a evita combinarea urinei cu alte
solutii. Desi procedura se aplica adeseori, unele studii
arata ca nu reduce rata contaminarii la copii.
Pentru copiii, colectarea de probe in decurs de 24 de ore
este o provocare. La copiii mici si foarte mici se folosesc pungi de
colectare a urinei. Copiii mai mari sunt instruiti sa anunte pe
cineva cand simt nevoia sa urineze. Scolarii mai mari si
adolescenti au responsabilitatea de a-si colecta singuri probele in
decurs de 24 de ore.
Acest tip de colectare incepe cand vezica este
goala. Cand incepe colectarea, copilul este pus sa urineze si
urina este aruncata. Toata urina eliminata in urmatoarele
24 de ore este colectata intr-un recipient pus la rece. Copilul este
incurajat sa urineze si de fiecare data proba de urina este
adaugata in recipient timp de 24 de ore, iar cantitatea finala
este dusa la laborator pentru examinare. De obicei se noteaza
cantitatea totala si se duce la laborator un esantion de 10 ml.
Copiii mici si foarte mici necesita o
punga de colectare speciala; schimbarea frecventa a pungii cu
adeziv poate duce la iritarea pielii. Pungile de colectare din plastic cu tub
sunt ideale atunci cand recipientul trebuie lasat in acelasi loc
pentru ceva timp. Acestea trebuie conectate la un aparat de colectare sau
trebuie golite prin aspirarea cu o seringa. Cand astfel de mijloace nu
sunt disponibile, se foloseste o punga normala si un tub
introdus printr-o gaura in partea superioara a pungii. Punga trebuie
golita imediat ce copilul urineaza pentru a evita pierderile de
continut. Poate fi folosit si un cateter pe perioada de colectare a
probelor de urina.
Cateterizarea uretrala sau aspiratia supra
pubiana se foloseste atunci cand e nevoie urgenta de probe sau
copilul nu poate urina. Cateterizarea e folosita pentru a obtine
probe sterile de urina sau cand exista o obstructie a ureterului
sau anurie cauzata de probleme renale. Aspiratia suprapubiana se
foloseste pentru dignosticul de infectie a tractului urinar la
bolnavii acuti.
Nelinistea, teama, disconfortul din timpul
cateterizarii pot fi ameliorate prin pregatirea in avans a copiilor si
parintilor, prin selectarea cateterului corect, prin tehnica de
inserare corecta. Se foloseste un lubrifiant cu 2% lidocaina
pentrua lubrifia uretra care reduce din disconfortul procedurii.
Pregatirea presupune antrenarea muschiului
pelvian in scopul relaxarii. Copiii mici si prescolarii sunt
invatati cum sa apese soldurile pe pat sau masa
in timpul cateterizarii pentru a relaxa muschii pelvieni si
periuretrali. La copiii mai mari si adolescenti se descrie locul
si functia muschilor pelvieni, apoi se arata cum trebuie
contractati si relaxati muschii; relaxarea se repeta
in momentul introducerii cateterului. Daca pacientul contracta
muschii pelvieni tare cand cateterul ajunge la sfincter, procedura este
oprita pe moment. Cateterul nu este nici impins, nici tras; copilul este
ajutat sa apese soldurile pe pat sau masa si sa relaxeze
muschii pelvieni. Apoi, cateterul este introdus usor in vezica.
Cateterizarea este o procedura sterila si
trebuie urmate cateva precautii. Cand se foloseste un cateter pentru
a lua o proba sterila de urina sau pentru a verifica resturile
de urina, trebuie folosit un tub steril. Daca cateterul trebuie
mentinut mai mult timp, se foloseste un cateter Foley. Mai e nevoie
de manusi sterile, lubrifiant anestezic, cateter de marime
corespunzatoare, agent de curatare, tifon, seringa si
apa distilata. Testati balonul cateterului Foley prin injectarea
apei distilate cu o seringa inainte de cateterizare.
La pacientii de sex masculin, varful aplicatorului
este introdus usor in uretra 1-2 cm asa incat lubrifiantul
sa ajunga doar in uretra; 5-10 ml de lubrifiant cu 2%
lidocaina este introdus usor in uretra si tinut iin
loc 2-3 minute. Mai mult lubrifiant este pus pe varful cateterului, care se
introduce in uretra fara a lasa lubrifiantul intrauretral
sa iasa prin meat. Aceasta metoda ajuta la lubrifierea
uretrei si la deschiderea mecanismului sfincterelor.
La pacientii de sex feminin, se pun 1-2 ml de
lubrifiant cu 2% lidocaina pe mucoasa periuretrala iar 1-2 ml se
introduc in meatul uretral. Cateterizarea se face dupa 2-3 minute pentru a
permite absorbtia anestezicului in mucoasa periuretrala si
intrauretrala. Se mai pune lubrifiant si pe cateter, care se
introduce usor in uretra pana se elimina urina. Acest
lubrifiant, combinat cu efectul lubrifiantului cu lidocaina, reduce
disconfortul.
Folosirea lidocainei sub forma gelatinoasa
creste volumul lubrifiantului intrauretral si de aceea eliminarea
urinei nu se face la fel de repede ca atunci cand se foloseste minimul de
lubrifiant. Cu putina rabdare, urina va fi eliminata
si disconfortul va fi redus.
Pregatiti echipamentul necesar pe camp steril.
Folositi manusi sterile. Puneti un material steril sub
fesele pacientei.
La pacientul de sex feminin, feriti labiile mici
pentru a vedea meatul uretral. Tineti labiile indepartate in
timpul procedurii. Curatati meatul din fata spre spate
de trei ori, folosind un alt tampon cu de fiecare data. Lubrifiati
cateterul steril si introduceti-l in uretra pana se
elimina urina. Introduceti cateterul inca 1-2 cm. Umflati
balonul cu apa distilata cand folositi un cateter Foley. Cand
s-a eliminat cantitatea de urina dorita, scoateti usor
cateterul. Curatati cu apa meatul si labiile.
Solicitati pacienta sa coopereze.
La pacientul de sex masculin, tineti penisul
si indepartati preputul. La nou-nascuti si
la baietii foarte mici preputul poate fi legat de penis;
indepartati cu grija. Curatati glandul si
meatul de trei ori cu un tampon . Restul procedurii se realizeaza cu
preputul ferit. Lubrifiati si introduceti cateterul in timp
ce strangeti usor penisul si il ridicati la 90 grade
fata de corp. Copilul poate reactiona cand cateterul atinge
sfincterul uretral. Spuneti-i sa inspire adanc si impingeti in continuare cateterul. Nu
fortati un cateter care nu intra usor pe meat, mai ales
daca copilul a suferit alte interventii inainte. In cazul
cateterizarii intermitente, introduceti cateterul doar pe lungimea
recomandata, pentru a evita complicatiile. Umflati balonul cu
apa distilata, trageti usor pentru a-l verifica,
conectati-l la sistemul de drenaj. Curatati glandul si
meatul cu apa pentru a preveni iritarea pielii si aduceti
preputul la pozitia initiala. Daca apar semne de
sangerare in timpul procedurii, opriti procedura si
anuntati medicul.
Punctia
vezicala (aspiratia suprapubiana de urina)
Punctia vezicala pentru recoltarea de
urina e folosita cand nu avem acces la uretra prin meatul
uretral sau pentru a reduce riscul contaminarii. Odata cu folosirea
cateterelor de marimi mici a scazut frecventa punctiei
vezicale . Accesul la uretra prin vezica are mai mult succes decat
aspiratia, unde reusita depinde de indemanarea medicului de a
localiza vezica si de a determina cantitatea de urina din vezica
(Pollack, Andrew, 1994).
Aspiratia suprapubiana este realiazata de
un medic specializat in aceasta procedura si presupune
aspiratia continutului vezicii prin introducerea unui ac de 20-21 la
aproximativ 1 cm deasupra pubisului si orientat vertical in jos. Pielea
este pregatita ca pentru orice intepatura iar vezica
trebuie sa contina un volum adecvat de urina. Acest lucru e
posibil daca copilul nu a urinat cu cel putin o ora inainte sau
se poate palpa vezica deasupra pubisului. Aceasta metoda se
foloseste pentru colectarea de probe sterile de la copiii foarte mici,
deoarece vezica e un organ abdominal la care avem acces usor.
Aspiratia e dureroasa; de aceea e important cum tratam durerea
in timpul procedurii.
Probele de scaun sunt colectate la copii pentru
identificarea parazitilor si a altor organisme care provoaca
diaree, pentru evaluarea functiei gastro-intestinale si verificarea
semnelor de sange ascuns. Scaunul ar trebui colectat fara contaminare
cu urina, dar la copiii care poarta scutece e destul de dificil, doar
daca nu se aplica o punga pentru urina. Copiii care au
invatat deja sa mearga la toaleta ar trebui sa
urineze mai intai, sa traga apa si sa elimine fecalele in
toaleta, plosca sau olita.
O cantitate mare de scaun se colecteaza si se
pune intr-un recipient acoperit si sigilat. Daca e nevoie de mai
multe probe, se scrie data si ora pe recipient si se tin la
rece. Probele trebuie luate cu grija pentru a evita contaminarea cu alte
substante.
Desi
majoritatea probelor de sange sunt recoltate de personalul de laborator,
nursele primesc tot mai mult aceasta sarcina, mai ales daca
copilul are aplicate instrumente de acces la artere sau vene. Indiferent cine
ia probele, nursa trebuie sa verifice daca probele sunt luate la timp
si este folosit echipamentul corespunzator.
Probele de sange din
vene se obtin prin injectie intravenoasa sau aspiratie
printr-un instrument cu acces periferic sau central. Probele de sange colectate
prin instrumente cu acces periferic din venele periferice mici au fost
reusite. Desi se evita o noua intepatura,
aceasta metoda reduce perioada de folosire a instrumentului
respectiv. Totusi se pot folosi cele cu acces central. Cand se foloseste
locul unei infuzii intravenoase pentru colectarea de probe, e important sa
luati in considerare tipul fluidului care este inserat. De exemplu, o
proba colectata pentru determinarea glucozei nu e concludenta
daca se ia printr-un cateter prin care s-a administrat o solutie cu
continut de glucoza.
Probele de sange din
artere sunt uneori necesare pentru masurarea oxigenului din sange,
desi se folosesc alte tehnici ca monitorizarea oxigenului transcutanat
si oximetria pulsului. Probele se pot obtine prin punctia
arteriala folosind arterele radiale, femurale sau brahiale. Inainte de
punctie trebuie verificata circulatia prin testul Allen,
adica verificarea circulatiei in arterele radiale, brahiale si cubitale. Se folosesc doar tuburi
de colectare cu heparina. In tub nu trebuie sa intre bule de aer
deoarece pot afecta concentratia de gaz din sange, care mai poate fi
afectata de plans, teama, agitatie. Probele se tin intre
cuburi de gheata pentru a reduce metabolismul celulelor din sange
si se duc imediat la laborator pentru analiza.
Probele de sange
capilar se iau din deget sau prin punctie in lobul urechii la copii, ca
si la adulti. O alta metoda de a colecta sange periferic
este in calcai. Se incalzeste calcaiul, se umezeste cu
comprese 5-10 minute pentru a se dilata vasele. Zona este
curatata cu alcool, piciorul copilului este tinut cu mana
libera, iar calcaiul este intepat. Exista instrumente
speciale, ca Tenderfoot sau Auotlet care realizeaza o punctie mai
adanca, mai precisa, mai putin dureroasa.
Probele se iau
repede si se apasa locul intepaturii cu un tifon uscat
pana se opreste sangerarea. Se tine mana intinsa, nu
indoita, iar dupa intepare, se apasa pentru cateva minute
pentru a preveni hematomul. Locul e acoperit cu un bandaj lipit. La copiii mici,
nu folositi astfel de bandaje sau daca le folositi,
scoateti-le cand se opreste sangerarea. Compresele caldute
amelioreaza circulatia si scad durerea.
Indiferent cum
si de catre cine e facuta colectarea, copiilor le este
teama cand pierd sange, mai ales cei care trebuie sa dea foarte des
probe de sange. Ei cred ca sangele pierdut e o amenintare la
viata lor. Trebuie sa le explicati ca sangele se reface
permanent in organism. In timpul procedurii o replica de genul "Uite ce
rosu e! Chiar ai facut mult sange bun." ii confirma acest lucru.
Un bandaj adeziv ii da siguranta ca fluidele vitale nu vor curge
prin locul intepaturii.
Copiii detesta
disconfortul pe care il dau punctiile venoase, arteriale sau capilare. De
fapt, pentru copii, acestea sunt cele mai durereoase proceduri din spital, iar
punctia arteriala e una din cele mai dureroase experiente (Wong, Baker, 1988). Cei mai stresati
de injectii intravenoase sunt copiii mici, apoi scolarii si
adolescentii (Fradet si altii, 1990; Humphrey si
altii, 1992). De aceea, nursele trebuie sa foloseasca tehnici de
reducere a durerii pentru diminuarea disconfortului in aceste proceduri.
Pentru
diagnosticarea infectiilor respiratorii: tuberculoza, infectii
bacteriene si virale, e nevoie de probe de sputa sau secretii
nazale. Copiii mai mari si adolescentii pot tusi la cerere
si pot elimina sputele dupa indicatii. Copiii mici si
foarte mici nu pot urma indicatiile si vor inghiti sputa cand
tusesc; de aceea se foloseste spalatura sau lavajul
gastric. Uneori se foloseste un cateter introdus in trahee; cel introdus
in orofaringe nu e suficient.
Spalaturile
nazale se folosesc pentru a depista o infectie cu virus respirator.
Copilul sta intins pe spate si i se administreaza 1-3ml de apa
sarata sterila cu o seringa printr-o nara.
Continutul e aspirat cu o seringa sterila si e pus intr-un
recipient steril. Pentru a evita orice disconfort, trebuie pregatite toate
instrumentele inainte de procedura. Alte metode de colectare a secretiei sunt tampoanele
nazofaringiene. E important sa se foloseasca metode cat mai fine
pentru ca colectarea probelor nazo-faringiene poate fi traumatica
pentru copil.
Administrarea medicamentelor
Nursele trebuie
sa cunoasca dozajul ideal de medicamente pe care il va administra
copiilor, rezultatul acestora, posibilele efecte secundare si semnele de
intoxicare.
Factorii legati
de crestere si maturizare modifica capacitatea unei persoane de
a metaboliza si elimina medicamentele, iar deficientele sunt mai
importante cu cat varsta e mai mica. Imaturitatea si problemele
legate de procesele de absorbtie, distributie, biotransformare
si eliminare pot modifica efectele medicamentelor. Nou-nascutii
si prematurii care au un sistem deficitar de enzime in ficat,
concentratie de proteine scazuta, rinichi cu deficiente de
functionare, sunt predispusi efectelor negative ale medicamentelor.
Alt factor este
dificultatea de evaluare a raspunsului la medicamente. De exemplu, care e
manifestarea infectiei la un copil care nu vorbeste? In timpul bolii,
atat pierderile, cat si cererea de apa sunt ridicate, mai ales la
copii. Deshidratarea duce la pericolul acumularii de substante
toxice, apa fiind necesara eliminarii medicamentului.
Au fost promovate
diferite formule pentru stabilirea dozajului la copii, formule ce cuprind
varsta, greutatea, suprafata corpului. Administrarea medicamentelor este o
responsabilitatea nursei si nursele ar trebui sa cunoasca nu
numai efectul medicamentului sau reactia pacientului, ci si unele
date pentru estimarea dozajului corespunzator la copii.
Cea mai buna
metoda este calcularea proportiei dintre suprafata corpului
si greutate. Aceasta variaza invers cu lungimea; astfel, un copil mai
scund care catareste mai putin decat un copil mai mare sau un
adult are suprafata corpului relativ mai mare decat ne asteptam
dupa greutate.
De obicei,
determinarea suprafetei corpului (SC) se face cu monograma West. Se
foloseste inaltimea si greutatea copilului. Apoi aceste
date se introduc intr-o formula pentru dozaj:
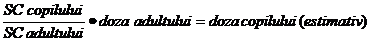
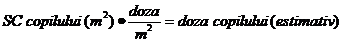
Administrarea
dozajului corect este o responsabilitate atat a medicului care a prescris
medicamentul, cat si a nursei care il administreaza. Copiii
reactioneaza cu o violenta neasteptata la unele
medicamente, iar copiii bolnavi sunt deosebit de sensibili la medicamente.
Administrarea unor
medicamente presupune masuri de siguranta suplimentare. Chiar
si cand a fost stabilit dozajul corect, unele medicamente pot fi riscante
sau letale. Cele mai multe spitale au un regulament special cu privire la
medicamentele care trebuie verificate si de o alta nursa inainte
de fi date copilului. Printre ele se afla: digoxin, heparina, medicamente
pentru chemoterapie, insulina. Ar mai fi epinefrine, opioide, sedative. Chiar
daca nu e obligatorie, nursele ar trebui sa-si ia aceasta
masura de precautie.
Inainte de
administrarea oricarui medicament, copilul trebuie identificat corect,
deoarece copiii pot minti cand li se cere sa-si spuna
numele. Copiii foarte mici nu isi pot spune numele, cei mici si
prescolarii pot minti, scolari isi pot nega identitatea
pentru a evita medicamentul. Uneori se joaca si isi schimba
locul in paturi. Parintii trebuie sa fie prezenti pentru a
identifica copilul, dar singurul mod de a-I identifica este verificarea
benzilor de identificare pe care le poarta la spital si fisa de
medicatie.
Parintii
sunt o sursa importanta de informatii referitoare la copil
si capacitatile acestuia. Aproape orice parinte a dat
medicamente copiilor si au aflat cele mai bune metode de a administra
medicamentul. Pot descrie reactiile copilului in situatii
asemanatoare daca copilul a mai fost internat sau tratat la o
clinica sau un cabinet. In unele cazuri e mai putin traumatic pentru
copil daca parintele e cel care ii da medicamentul, dar nursa e
cea care il prepara si supravegheaza. Copiii care iau
medicamente acasa zilnic sunt obisnuiti cu parintele.
Trebuie luate decizii individuale in privinta prezentei si
participarii parintilor, cum ar fi sa tina
copilul in timpul injectiei.
Orice copil are
nevoie de pregatire psihologica inainte de administrarea
medicamentelor si de sprijin in timpul procedurii. Chiar daca un copil
a mai luat injectii inainte, rareori se obisnuieste cu
disconfortul si trebuie sa primeasca intelegere si
rabdare din partea celor care il ingrijesc.
Administrarea
orala e de preferat la copii oricand e posibil. Majoritatea medicamentelor
pot fi dizolvate sau administrate in preparate lichide. Desi unii copii
pot sa le inghita sau sa le mestece de la varste fragede,
medicamentele solide nu sunt recomandate la copiii mici. Exista riscul
aspiratiei la preparatele orale, dar formele solide (tablete, capsule) sunt periculoase daca
copilul opune rezistenta sau plange.
Majoritatea
medicamentelor pentru copii se prezinta in forme colorate si
placute pentru a fi administrate mai usor. Unele lasa un gust
neplacut, dar majoritatea copiilor inghit aceste lichide fara
sau cu putine probleme. Nursa poate sa guste un preparat oral pentru
a vedea daca e bun sau amar la gust. In acest fel, poate intelege
reactia copilul daca acesta se plange si poate camufla gustul de
cate ori e posibil. Majoritatea unitatilor medicale dispun de astfel
de preparate.
Alegerea unui
instrument pentru a masura si administra un medicament presupune
multa atentie. Instrumentele de masura nu sunt intotdeauna
destul de precise pentru a masura cantitatile mici folosite in
pediatrie. Desi paharele de plastic sunt folosite pentru doze medii sau
mari de lichide, cele de carton prezinta iregularitati.
Masurile paharelor difera. Dozele mai mici de o lingurita
nu pot fi masurate corect cu un pahar.
Multe preparate lichide
se masoara cu lingurita. Linguritele si lingurile nu
sunt instrumente de masura adecvate. De exemplu, linguritele
sunt diferite ca volum, iar mai multe persoane care folosesc aceeasi
lingura toarna cantitti diferite. Astfel, un medicament prescris
sa fie luat cu lingurita ar trebui masurat in mililitri -
standard 5ml are o lingurita. Exista o lingura
medicala cu o gaura la capatul cozii si care e cea mai
buna masura pentru administrarea de medicamente.
O alta
masura este picatura, care poate varia mai mult decat lingura
sau lingurita. Volumul unei picaturi difera in functie de
viscozitatea lichidului. Cele mai vascoase au picaturi mult mai mari decat
cele mai lichide. Multe medicamente sunt prevazute cu pipete sau capac pentru
masurarea produsului. Ele sunt facute special pentru medicamentul
respectiv. Folosirea lor cu alte medicamente nu e eficienta. Nu se
recomanda picurarea din pipeta in alt pahar pentru ca lichidul
ramane pe peretii paharului si se pierde din continut.
Cel mai precis
instrument este seringa de plastic pentru cantitati de mai putin
de 1ml. Este si un mijloc eficient de a transporta si a administra
medicamentul, care poate fi picurat direct in gura copilului.
Copiii mici au
probleme cu inghitirea tabletelor sau pastilelor. Unele medicamente nu
sunt disponibile ca preparate pediatrice si atunci tabletele pot fi
zdrobite si apoi date copilului, dar nu toate medicamentele pot fi
zdrobite.
O alta
metoda este prepararea medicamentului in farmacie sub forma de jeleu
sau bomboana. Unele medicamente orale sau rectale pot fi preparate sub
forma de crema sau gel si aplicate pe piele.
Copiii care trebuie
sa ia medicamente solide pe o perioada mai lunga de timp trebuie
sa fie invatati cum sa inghita capsula sau
tableta. Sedintele de instruire cuprind indicatii verbale,
demonstratii, inghitirea unor capsule mai mari, neglijarea
comportamentului neadecvat (Babbitt si altii, 1991).
Dozele copiilor
presupun adeseori divizarea unei doze pentru adulti si nursa trebuie
sa stabileasca doza corecta. Numai medicamentele marcate pot fi
impartite in doua sau patru. Daca medicamentul e solubil,
tableta sau continutul unei capsule se dilueaza in cantitatea de
apa masurata dinainte si se ia cantitatea prescrisa.
Daca se cere o jumatate de doza, tableta se dizolva in 5 ml
de apa si se ia 2.5 ml.
Administrarea e
relativ usoara, dar e nevoie de o ingrijire deosebita pentru a
evita aspiratia. Tinand copilul mic in pozitie
semisezanda, se da medicamentul cu o lingura, un pahar
de plastic, o pipeta, sau o seringa de plastic, fara ac.
Pipeta sau seringa se introduc de-a lungul limbii si lichidul e
administrat incet, in cantitati mici, asteptand copilul sa
inghita.
Paharele medicale se
folosesc la copiii mai mari care pot bea din pahar. Copiii care refuza
sa coopereze poate necesita o apropiere fizica. Trebuie depistat
motivul refuzului si explicat ca medicamentul ii va face bine,
si nu e o pedeapsa. Exista riscul ca, atunci cand plange,
copilul sa aspire medicamentul, mai ales daca e asezat pe spate.
Daca nursa tine copilul in poala si copilul o cuprinde cu
mana dreapta, cu mana stanga apuca mana stanga a nursei
si tine capul intre bratul si corpul nursei, aceasta ii
poate turna medicamentul in gura.
Trebuie
selectata o seringa care sa masoare cantitati
mici de solutie datorita volumului de medicamente prescris la copiii
mici si putinelor tesuturi disponibile pentru injectii.
Pentru mai putin de 1ml, e recomandata seringa intradermica.
Dozele foarte mici se folosesc cu seringi de 0,5ml. Aceste seringi si
acele speciale reduc posibilitatea administrarii unor cantitati
incorecte datorita 'spatiului mort', care permite fluidului sa
ramana in seringa si ac dupa ce a fost impins
pistonul. Minim 0,2 ml raman intr-un ac normal. Cand se amesteca
doua cantitati mici de medicamente in seringa, se poate
modifica raportul intre cele doua. Exista masuri pentru a
minimaliza efectul spatiului mort:
Spatiul mort e
un factor important pentru injectarea medicatiei deoarece o bula de
aer poate modifica doza de medicament
cand se prescrie o cantitate foarte mica de medicament.
Nu e
recomandata introducerea aerului in seringa mai ales daca se
da mai putin de 1ml medicament. Seringile sunt marcate pentru
administrarea dozei prescrise, dar medicamentul din ac nu face parte din
marcajul seringii.
Acul trebuie sa
fie suficient de lung pentru a penetra tesutul subcutanat si a
elimina medicamentul in muschi. Lungimea ideala a acului la copii nu
a fost stabilita, dar unele studii arata ca un ac de 1,5 -2 cm e
suficient pentru a penetra muschiul
la copiii de 4 luni si probabil si la cei de 2 luni (Hicks si
altii, 1989). Marimea acului trebuie sa fie cat de mica
posibil pentru a transfera lichidul in siguranta. Diametrul mic e mai
placut, dar la solutii vascoase se folosesc ace cu diametru mai mare.
Factorii ce
determina alegerea locului pentru injectia IM la copii sunt:
Cantitatea si caracterul medicatiei injectate
Cantitatea si conditia generala a masei musculare
Frecventa si numarul de injectii care vor
fi date pe parcursul tratamentului
Tipul medicatiei
Factorii care impiedica accesul la loc
Capacitatea copilului de a sta in pozitia ceruta
Copiii mai mari
si adolescentii ridica probleme in stabilirea locului pentru IM.
Copiii mici au muschii putin dezvoltati si dispun de mai
putine locuri pentru IM. E greu sa stabilesti cantitatea care
poate fi injectata in acelasi loc. De obicei, cantitatea maxima
e de 1ml la copiii foarte mici si mici. Cu cat cantitatea injectata e
mai mare, cu atat muschiul trebuie sa fie mai mare.
Injectiile
trebuie facute in muschi destul de mari ca sa suporte
medicatia si se evita nervii principali si vasele de sange.
Nu exista cel mai bun loc pentru IM la copii. Copiii prefera vastus
lateralis. Pentru injectia in partea dorso gluteala, se
recomanda dupa ce copilul invata sa mearga
deoarece muschiul se dezvolta odata cu locomotia.
Aceasta recomandare se aplica uneori si muschiului
ventrogluteal. Exista diferente intre cei doi muschi. Cel ventrogluteal
e relativ lipsit de nervi principali si vase de sange; e un muschi
destul de mare, cu mai putin tesut subcutanat, e accesibil in
diferite pozitii si se poate marca usor locul injectiei
(Beecroft, Redick, 1990). Studiile au aratat ca nu au existat
complicatii in injectiile facute in acest muschi si de
aceea e indicat pentru copiii de orice varsta. S-au facut
injectii in acest muschi chiar si la nou-nascuti.
Muschiul deltoid poate fi folosit pentru injectii cu volum mic la
copii sub 8 luni. Avantajaele sale sunt mai putina durere si mai
putine efecte secundare.
Desi
injectiile facute cu grija provoaca rareori traume la
copii, au existat invaliditati datorate injectiilor IM.
Folosirea repetata a aceluiasi loc a dus la fibroza muschiului.
Injectiile facute in apropierea unui nerv mare, ca cel sciatic, a dus
la invaliditate permanenta. Tesuturile pot fi distruse de
penicilina; o alta problema sunt solutiile mate pentru
ca nu se poate detecta sangele aspirat daca a fost penetrat un vas de
sange. In acest caz locul injectarii trebuie ales cu grija.
Un studiu recent al
tehnicilor de injectare IM arata ca cu cat e mai dreapta
traiectoria acului, cu atat sunt mai reduse distrugerea tesutului si
disconfortul.
Medicatia in
fiole de sticla prezinta pericolul prezentei particulelor de
sticla in fiola dupa ce fiola a fost sparta. Cand
medicatia e trasa in seringa, sunt trase si particulele de
sticla si apoi injectate. Ca precautie, medicatia se trage
din fiola cu un ac cu filtru.
Majoritatea copiilor
sunt imprevizibili si prea putini coopereaza in timpul
injectiei. Chiar si cei care par relaxati pot pierde controlul.
E recomandat ca o alta persoana sa il tina daca e
nevoie. Trebuie sa spuneti copilului ca i se va da o
injectie si apoi procedura trebuie realizata cu indemanare
si rapid pentru a nu-i prelungi stresul. Nursa trebuie sa
foloseasca tehnici foarte bune de injectare si masuri de
reducere a durerii.
Copiii mici opun
doar putina rezistenta. Desi sunt greu de tinut
intr-o pozitie, pot fi controlati usor. Corpul este strans intre
bratul si corpul nursei. Pentru a face o injectie in
muschi, masa musculara se prinde cu degetele pentru a izola si
stabiliza locul. Daca medicatia se da la o ora fixa,
nursa trebuie sa trezeasca copilul mai intai. Daca se face
injectia cand copilul e adormit, va ramane cu teama de a merge inapoi
in pat.
Injectiile
subcutanate si intradermice sunt deseori administrate copiilor, dar
tehnica difera putin de cea la adulti. Exemple de injectii
subcutanate sunt insulina, unele vaccinuri, desensibilizarea la alergii.
Testarea tuberculinei, anestezia locala, testarea alergiilor sunt exemple
de injectii intradermice.
Tehnicile de
reducere a durerii in aceste proceduri presupun distragerea atentiei.
Unghiul de penetrare a acului pentru injectiile subcutanate este de 90
grade. La copiii cu tesut subcutanat redus se aplica la 45 grade.
Desi
injectiile subcutanate se dau oriunde exista tesut subcutanat,
cele mai comune locuri sunt treimea mijlocie a partii laterale a
bratului superior, abdomenul, treimea mijlocie a coapsei. Unii medici cred
ca nu e necesar sa aspire inainte de injectia subcutanata,
ceea ce nu e universal acceptat.
Injectia
intradermica in antebrat presupune evitarea zonei mediale a
antebratului, unde pielea e mai sensibila.
Administrarea IV e
des folosita in terapia pediatrica. Pentru unele medicamente, e
singura cale eficienta de administrare. E folosita la copiii care
prezinta o absorbtie slaba ca urmare a diareei,
deshidratarii, cei care necesita o concentratie mare de ser; cei
care au infectii puternice si necesita medicatie pe termen
lung; cei care necesita reducerea durerii; cei care necesita
tratament de urgenta.
Cand un medicament
se administreaza intravenos, efectul e mai rapid. Multe din medicamentele
administrate intravenos necesita diluare si sunt toxice pentru
tesuturile din afara sistemului vascular. Trebuie luati in
considerare urmatorii factori cand se administreaza medicamente
intravenos:
Cantitatea de medicament
Diluare minima a medicamentului
Tipul de solutie in care se poate dilua
Timpul in care se poate administra
Cantitatea de infuzie pe care copilul si vasele o pot
tolera
Capacitatea tubului IV
Ora la care se administreaza
Compatibilitatea cu toate medicamentele administrate
copilului intravenos si compatibilitatea cu lichidul administrat
Inainte de perfuzia
IV, se verifica locul. Medicamentele nu se administreaza
niciodata cu sangele. Doar un antibiotic poate fi administrat in
acelasi timp.
Perfuzia IV se
recomanda copiilor care o tolereaza. La cei foarte mici, se foloseste
injectomatul. Indiferent de tehnica folosita, nursa trebuie sa
stie diluarea minima pentru administrarea IV de medicamente la copii.
Cand copilul
are o braunula sau gastrostomie,
medicatia se administreaza de
obicei pe untilizand aceste cai. Un
avantaj al acestei metode ar fi ca nu mai e nevoie sa deranjam
copilul pentru a respecta ora de administrare. Dezavantajul ar fi ca se
poate bloca tubul, mai ales daca se administreaza solutii
vascoase printr-un tub de alimentare subtire. Cea mai buna
precautie e curatarea dupa administrarea medicatiei.
Administrarea
rectala nu este agreata de copii, dar e folosita cand calea
orala e contraindicata sau ingreunata si cand preparatele
orale provoaca voma. Unele medicamente se prezinta sub forma de
supozitor: acetaminofen, paracetamol, sedative, analgezice. Problema este
ca daca rectul nu e liber, absorbtia e intarziata,
diminuata. Uneori medicamentul e eliminat odata cu scaunul.
Supozitorul e
lubrifiat cu apa calduta. Folosind o manusa,
supozitorul e introdus in rect repede, dar usor, asigurandu-ne ca a
fost plasat dincolo de cele doua sfinctere rectale. Fesele sunt stranse pentru a apasa sfincterul anal
pana trece nevoia de a elimina supozitorul, adica 5-10 minute. Uneori
cantitatea prescrisa e mai mica decat dozajul. Forma neregulata
a supuzitoarelor ingreuneaza incercarea de a-l diviza. Daca e nevoie
doar de jumatate, se taie pe lungime.
Exista
putine diferente intre administrarea pe ochi, ureche si nas la
copii si adulti. Cea mai grea parte e cooperarea copilului. Capul
copilului e imobilizat. Desi nu e dureroasa administrarea pe ochi,
ureche sau nas, aceste medicamente pot da senzatii neplacute, care
pot fi reduse prin diferite tehnici.
Pentru administrarea
pe ochi, copilul sta intins sau cu capul intins si se uita in
sus. Cu o mana se tine pleoapa de jos si cu cealalta,
sprijinita pe capul copilului, se pun picaturile, evitandu-se astfel
o trauma sau picurarea pe fata. Se formeaza un mic sac in
care se aplica solutia. Apoi se inchid pleoapele.
Unii copii tin
pleoapele inchise strans. In acest caz, picaturile se pun in coltul
de langa nas, unde se intalnesc pleoapele. Cand va deschide ochii,
medicamentul se raspandeste pe conjunctivita. Se mai poate juca
un joc; copilul inchide ochi si numara pana la trei, apoi
ii deschide si I se pun picaturile.
Picaturile
pentru urechi se pun cand copilul sta intins si cu capul intors in
partea corespunzatoare. Pentru a introduce picaturile in canalul
auditiv, se introduce un dispozitiv in canal prin care se administreaza
picaturile. Dupa aceea, copilul sta intins pe cealalta
parte pentru cateva minute. Zona anterioara a urechii este masata
pentru ca picaturile sa patrunda in canal. Se folosesc
tampoane de vata pentru a preveni scurgerea din urechea externa.
Picaturile in
nas se pun ca si la adulti. Copilul sta cu capul intins pe
marginea patului sau a pernei. In functie de dimensiunile lor, copiii pot
sta in bratele nursei, cu capul intre corpul si cotul nursei, cu
mainile si picioarele imobilizate. Dupa procedura, copilul ramane
asa inca 1 minut pentru ca picaturile sa intre in contact
cu suprafata nasului.
Unii copii se
afla in incapacitatea de a se alimenta pe gura datorita unor
conditii ca: anomalii ale gatului, esofagului, intestinelor; capacitate de
a inghiti deficienta; probleme respiratorii;
inconstienta. Acesti copii sunt alimentati prin
intermediul unui tub introdus pe cale orala sau nazala in stomac
(gavaj orogastric sau nazogastric) sau in duoden/jejun (gavaj enteral); al unui
tub introdus direct in stomac (gastrostomie) sau in jejun (jejunostomie).
Aceasta alimentare se face intermitent sau continuu. In timpul gavajului
sau gastrostomiei, i se da copilului o suzeta, dar trebuie folosite
cele cu un design care sa previna aspiratia. Puneti
etichete colorate pentru fiecare tub de alimentare enterala. Folositi
pungi speciale cu solutii pentru alimentarea continua
Alimentarea prin sonda
Copiii mici si foarte mici pot
fi usor alimentati printr-un tub introdus in stomac ori pe cale
nazala, ori orala. Tubul poate fi pastrat in aceasta
pozitie sau poate fi introdus de fiecare data cand se face
alimentarea. In acest caz, trebuie folosit un tub nou de fiecare data, in
conformitate cu politica spitalului, cu indicatiile specifice si cu
tipul de tub folosit. Mainile trebuie spalate cu atentie pentru a
preveni contaminarea cu bacterii, mai ales in cazul alimentarii continue.
Echipamentul necesar
alimentarii prin sonda cuprinde:
Un tub
corespunzator dimensiunilor copilului si tipului de preparate ce vor
fi administrate.
Un recipient pentru
fluid, de 10-30 ml pentru cantitati mici sau 50ml pentru
cantitati mai mari.
O seringa
pentru aspirarea continutului stomacului si pentru injectarea aerului
dupa introducerea tubului
Apa sau
lubrifiant pentru lubrifierea tubului; la bebelusi se foloseste
apa distilata
Hartie sau
banda pentru a marca tubul si a-l lipi pe obrazul copilului
Un stetoscop pentru
a verifica daca tubul a fost pozitionat bine in stomac
Solutia de
administrat
Nu toate tuburile sunt la fel. Cele din polietilena
isi pierd flexibilitatea si trebuie schimbate des, la 3-4 zile. Cele
din poliuretan si silicon sunt flexibile, se pot folosi pe perioade mai
lungi si sunt mai confortabile. Folosirea tuburilor mai subtiri
pentru alimentarea cuntinua a redus aparitia complicatiilor, ca
faringita, otita. Desi tuburile mai fine si mai flexibile sunt mai
avantajoase, ele prezinta si dezavantaje, ca dificultatea in a le
introduce, distrugerea tubului in timpul aspiratiei continutului
gastric, incompatibilitatea cu solutiile consistente.
Bebelusii sunt
mai usor de controlat daca sunt infasati mai intai.
Chiar si copiii mici pot apuca si smulge tubul. Copiii prematuri pot
fi infasati peste piept si legati sub nivelul umerilor
in asa fel incat sa nu afecteze respiratia.
Bebelusul
trebuie tinut si i se da ceva de supt in timpul procedurii.
Daca acest lucru nu e posibil, copilul e asezat pe spate sau intors
spre dreapta, cu capul si pieptul ridicate. Daca copilul sade,
atunci tubul va fi plasat corect in stomac.
Tubul de alimentare poate fi introdus pe cale
nazala sau orala. Deoarece majoritatea copiilor respira pe nas,
tubul introdus pe gura provoaca mai putine neplaceri. La
copiii mai mari, tubul odata introdus pe nas nu mai creeaza
neplaceri. Sonda cu braunula se introduce intodeauna pe nas si e
transferata dintr-o nara in alta pentru a evita iritarea,
infectia sau distrugerea membranei mucoasei din cauza presiunii ce se
creeaza in timp.
Gastrostomia se
foloseste atunci cand inserarea unui tub prin gura, faringe, esofag,
sfincterul cardia al stomacului este contraindicata sau imposibila.
De asemenea, e folosit pentru a evita iritarea provocata de un tub
nazogastric la copiii care necesita alimentarea prin sonda pe o
perioada mai lunga. Introducerea sondei gastrostomice se face cand
copilul e sub anestezie generala sau cu un endoscop si anestezie
locala. Sonda e introdusa prin peretele abdominal in stomac. Stomacul
e ancorat de peritoneu in zona de acces. Sonda poate fi Foley sau cateter ciuperca. Imediat
dupa interventie, cateterul poate fi lasat deschis si
atasat drenajului timp de 24 ore.
Ingrijirea
postoperatorie presupune prevenirea infectiei si iritatiei.
Locul este curatat cel putin o data pe zi sau cat de des e
nevoie. Dupa vindecare, locul trebuie tinut curat si uscat
pentru a preveni excoriatia si infectia. Se pot prescrie
unguente cu antibiotic sau alte preparate zilnice pentru vindecare si
prevenirea infectiilor. In jurul locului unde e introdusa sonda poate
aparea un tesut granulat care nu e un semn de infectie , dar
umezirea in exces poate provoca iritarea pielii din jur.
Daca
gastrostomia e pe termen lung, se foloseste un dispozitiv mic, din silicon
la nivelul pielii, care iese din abdomen, are un aspect placut, ii da
copilului confort si libertate de miscare, e usor de
intretinut. Dispune de o valva care se paote inchide. Cand e
deschisa, nu lasa aerul sa iasa. Daca sunt folosite
anumite dispozitive, copilul trebuie sa stea nemiscat deoarece sonda
poate iesi cand se misca. Altele au un dispozitiv la care se
conecteaza sonda.
Daca se
administreaza apa, hrana sub forma de pasta,
alimentarea se face in acelasi mod si pozitie. Se poate folosi o
pompa mecanica pentru a regla volumul si cantitatea. Pompele cu
seringa asigura un debit mai consistent decat cele peristaltice.
Dupa alimentare, copilul e asezat pe partea dreapta sau in
pozitia Fowler, iar tubul poate fi lasat deschis sau fixat, in
functie de conditia copilului. Ca masura de precautie,
lungimea sondei se masoara inainte de interventie si
remasurata pentru a vedea daca nu a alunecat. Se poate face un
semn pe sonda la nivelul pielii. Cand nu mai e necesara, se scoate
sonda; deschizatura din piele se inchide spontan prin contractare.
9.Proceduri referitoare la eliminare
Procedura nu difera prea mult la copii de cea
folosita la adulti, cu exceptia tipului si
cantitatii de lichid administrat si a distantei de inserare
a tubului in rect. In functie de volum, se foloseste o seringa cu
tub de cauciuc, o sticla sau o punga speciala pentru clisma.
La copii se foloseste o
solutie isotonica. Nu se foloseste apa plata pentru
ca e hipotonica.
Copiii nu sunt
capabili sa retina solutia dupa ce a fost
administrata si de aceea fesele trebuie tinute strans ceva timp
pentru a retine lichidul. Copilul tine capul si spatele pe perne
si fesele pe plosca. Copiii mai mari sunt capabili sa
retina solutia daca li se spune ce au de facut. Nursa
trebuie sa aiba plosca la indemana. Clisma poate fi o procedura
amenintatoare pentru copiii prescolari si de aceea trebuie
sa le explicati ce se va intampla pentrua le reduce teama.
Se foloseste
tot mai mult o solutie pentru eliminare administrata oral sau
printr-o sonda nazogastrica. Solutia cu polietilena
glucol-electrolit provoaca eliminarea si previne eventualul dezechilibru de fluid si electrolit.
Administrarea
clismei la copil
Echipament: -ca la adult
-masurarea
solutiilor:
8 ml de jeleu
de sapun la 500 ml de apa.
Clisma
salina -4ml de sare la 500 ml. de apa sau 1 lingurita de
sare la 500 ml. de apa
Pregatirea, efectuarea
1.Explicati copilului procedura in functie de nivelul sau de intelegere.
2. Pozitia
a. Copilul mai mare:
decubit lateral stang, cu piciorul drept
flectat.
b. Sugar in supinatie, cu cate o perna sub
cap si sub spate. Veti plasa si o musama sub fese. Pot fi
necesare metode de contentie blande: scutece plasate sub
musama trecute peste coapse
si apoi fixate.
Manevra
propriu-zisa
1. Purtati manusi.
2. Inserati canula pe o lungime de
3,7-10 cm.,
3. Ridicati rezervorul pana
la maxim 25 cm. Deasupra rectului.
4. Nu administrati
mai mult de 300 ml. De lichid in cazul nou nascutilor, cu
exceptia unor indicatii exprese in acest sens.
5. Dupa ce canula a fost
retrasa, puteti face un masaj usor al abdomenului, daca
nu exista contraindicatii.
6. Pentru
copiii obisnuiti cu "olita", veti avea al dispozitie
un astfel de recipient.
7. Pentru a creste
capacitatea de retinere a clismei puteti tine apropiate
coapsele copilului. De asemenea acesta va fi mentinut cat mai
linistit posibil.
|
Rationamente
1. Chiar daca pacientul nu va
intelege complet, aceasta explicatie il va linisti
si ii va spori increderea in
dumneavoastra.
a. aceasta pozitie
determina plasarea colonului descendent la cel mai jos nivel.
b. Sugarii si copii mici nu pot
retine lichidul de clisma. Pernele corect plasate determina
alinierea corpului.
2.
Precautii general valabile.
3. Astfel solutia va curge incet, cu
o presiune minima.
4. Volumul de lichid poate varia intre 30
si 300 de ml.
Pot fi utilizate urmatoarele cantitati in functie de varsta copilului:
de la nastere la 3 luni:30-100
ml.
sugar:150-250 ml.
copil:200-500ml.
copil mai mare.500-1000 ml.
5. Acest masaj va ajuta la relaxarea
copilului si la expulzarea solutiei.
6. Existenta unui astfel de obiect
familiar poate imbunatati confortul copilului si
elimina senzatiile neplacute determinate de pantalonii sau
asternuturile ude.
|

