Introducere
In
Romania, Ministerul Sanatatii Publice considera
ca tuberculoza constituie o problema majora de
sanatate publica si ca urmare activitatile antituberculoase
prevazute in PNCT - diagnosticul si tratamentul bolnavilor de TB,
controlul contactilor acestora, tratamentul preventiv, activitatile
de informare, educare si comunicare - sunt gratuite.
In
Romania strategia DOTS recomandata de OMS pentru controlul TB are o
acoperire de 100% din anul 2005. Documentul de fata a fost elaborat
pe baza strategiilor si documentelor in domeniul controlului tuberculozei
recomandate de OMS.
Organizarea
PNCT
Raspunsul sistemului de
sanatate din Romania pentru reducerea poverii TB se
desfasoara conform Strategiei Nationale de Control al TB 2006-2010 si este realizat prin PNCT,
constituit prin coroborarea subprogramului "Supravegherea si controlul tuberculozei"
cu subprogramul "Tratamentul bolnavilor cu tuberculoza", in conformitate
cu hotararile anuale pentru definirea programelor nationale de
sanatate implementate de MSP si CNAS.
PNCT este
coordonat din punct de vedere tehnic de INPMN, beneficiind de consilierea de
specialitate a CPAIC a MSP.
Functionarea PNCT este asigurata
de o structura organizata ierarhic, pe 3 niveluri, fiecare nivel
avand atributii si relatii functionale bine stabilite.
Primul nivel este constituit din reteaua de
asistenta medicala primara (MF/medici de medicina
generala) care asigura identificarea suspectilor si a
contactilor de TB si care aplica tratamentul bolnavilor sub
directa observare, in faza de continuare, prescris de medicii pneumologi
din reteaua de pneumoftiziologie a MSP si a celorlalte ministere cu
retele proprii de servicii de sanatate.
Reteaua de asistenta medicala
primara:
identifica
suspectii si contactii de TB;
administreaza
medicatia antituberculoasa sub directa observare;
participa
la efectuarea AE.
Al doilea nivel este reprezentat:
de DPF teritoriale si ale sectoarelor municipiului
Bucuresti (al caror numar variaza intre 2 si 8 in fiecare judet);
reteaua de laboratoare de
bacteriologie bK;
unitatile
sanitare cu paturi: sectiile de pneumoftiziologie si spitalele de
pneumoftiziologie;
epidemiologul judetean de la nivelul ASPJ;
CTJ
al PNCT
Unitatile
din al doilea nivel sunt prevazute in anexele nr. 2 a), nr. 2 b) si nr.
2 c) care fac parte integranta din prezentele norme metodologice.
DPF este
incadrat cu un numar variabil de medici pneumologi si de cadre medii
sanitare si deserveste un teritoriu cu o populatie de
aproximativ 100.000 de locuitori. DPF este responsabil pentru aplicarea si
monitorizarea PNCT in teritoriul arondat: asigura diagnosticul,
tratamentul, inregistrarea, raportarea si monitorizarea cazurilor de TB,
precum si controlul transmiterii infectiei TB prin participarea la
efectuarea AE. In acest scop colaboreaza cu MF si supervizeaza
activitatea acestora in depistarea TB si administrarea tratamentului sub
directa observare, iar in efectuarea AE colaboreaza atat cu MF, cat
si cu medicul epidemiolog al teritoriului respectiv, responsabil de
implementarea PNCT.
DPF sunt coordonate de un medic
coordonator, numit din randul medicilor incadrati in unitatea
respectiva, de catre CTJ al PNCT si aprobat de catre ASPJ.
Fisa postului coordonatorului de dispensare este prezentata in anexa nr.
1 care face parte integranta din prezentele norme metodologice .
Unitatile cu paturi asigura
diagnosticul si tratamentul pacientilor cu TB, precum si
izolarea cazurilor infectioase pana la negativarea acestora. Medicii
din spitale si sectii colaboreaza cu cei din DPF prin
anuntarea obligatorie, in termen de 48 de ore, a existentei unui caz
de TB sau MDR-TB in teritoriul arondat DPF
respectiv, precum si prin transmiterea documentatiei medicale la
externarea pacientului si a rezultatelor de laborator care sunt finalizate
si primite ulterior externarii. Spitalele, sectiile si
cabinetele de alte specialitati, precum si cabinetele de
pneumologie, inclusiv cele private, care depisteaza cazuri de TB sau MDR-TB cu
localizare pulmonara sau extrapulmonara au aceleasi
obligatii cu cele descrise mai sus.
Orice caz de MDR-TB sau XDR-TB
nou - diagnosticat este anuntat in termen de 48 de ore catre CTJ al
PNCT, centrului de excelenta la care este arondat teritorial, precum si
Unitatii de supraveghere epidemiologica a tuberculozei de la INPMN.
Tratamentul TB este gratuit pentru
toti bolnavii, iar medicamentele antituberculoase sunt furnizate atat
pentru spitale, cat si pentru DPF, prin 190 de farmacii cu circuit inchis.
Pentru ingrijirea pacientilor cu
MDR/XDR-TB functioneaza doua centre de excelenta in Bucuresti
si la Bisericani
(judetul Neamt). Aceste doua centre au fost infiintate cu
aprobarea Green Light Committee, beneficiind de finantarea GFATM. Aceste centre
de excelenta pot ingriji anual 200 cazuri MDR/XDR-TB. Pacientii care urmeaza sa fie
internati in aceste centre de excelenta trebuie sa fie de
acord sa urmeze in regim DOT tratamentul prescris pe toata durata
acestuia.
Vor fi asigurate masuri
pentru utilizarea cu eficienta maxima a celor 2 centre de excelenta,
in sensul utilizarii paturilor disponibile la capacitate maxima.
Pe langa fiecare centru de excelenta
functioneaza o comisie MDR formata din medici specialisti
pneumologi cu autoritate profesionala inalta, care analizeaza
indeplinirea criteriilor de internare a bolnavilor in aceste centre. Ceilalti
pacienti diagnosticati cu MDR/XDR-TB beneficiaza si ei de
analiza comisiei si de scheme similare de tratament ca si cei
admisi in centrele de excelenta, numai ca vor fi
asistati in celelalte unitati ale PNCT.
Reteaua de laboratoare de bacteriologie: in
Romania exista laboratoare de bacteriologie bK intre care exista
relatii de interdependenta, toate contribuind la realizarea
obiectivelor PNCT.
Existenta retelei laboratoarelor permite:
aplicarea tehnicilor standardizate la
nivelul intregii tari;
asigurarea unor investigatii
speciale disponibile numai in laboratoare specializate (de exemplu: testarea
sensibilitatii la substantele antituberculoase, identificarea
speciilor de micobacterii);
obtinerea informatiilor necesare planificarii
si evaluarii activitatii la toate nivelurile;
obtinerea informatiilor privind
activitatea de diagnostic si identificarea eventualelor deficiente,
cu corectarea lor;
aprecierea tendintei
confirmarilor bacteriologice, cresterea procentului
confirmarilor bacteriologice ale cazurilor constituind cel mai bun
indicator operational pentru un program de control al TB eficient.
Clasificarea laboratoarelor
in functie de gradul de competenta si de complexitatea
activitatilor:
laborator de nivel I - de baza:
- asigura detectarea cazurilor
prin examen microscopic;
- ofera informatii
epidemiologice privind profilul de sanatate al comunitatii;
laborator de nivel II - intermediar:
- asigura efectuarea de
examene microscopice pentru evidentierea BAAR si cultura
micobacteriilor;
- trimite cultura pentru validare
si identificarea micobacteriilor din complexul MT la laboratorul de nivel III;
3.laborator de nivel III:
-
asigura efectuarea de examene microscopice pentru evidentierea BAAR,
cultura cu identificarea micobacteriilor din complexul MT si antibiograma
acestora pentru Rifampicina si
Izoniazida. La acest nivel exista 8 LRR (Iasi, Cluj-Napoca, Buzau,
Colibasi, Craiova, Bucuresti - INPMN,
Deva, Brasov). Cele 8 LRR coordoneaza activitatea din cate 4-7
laboratoare judetene arondate si din municipiul Bucuresti;
4.LNR din cadrul INPMN, constituie nivelul la care se realizeaza
coordonarea, planificarea, organizarea, monitorizarea si evaluarea
retelei. Aici este instruit personalul cu studii superioare din
laboratoarele judetene. Desfasoara activitate de
supervizare, asigurare a calitatii, de informare si management
al resurselor.
Management si supervizare a
activitatii laboratoarelor bK
Laboratoarele
teritoriale bK sunt monitorizate si supervizate de laboratorul
judetean bK.
Laboratoarele
judetene bK sunt monitorizate si supervizate de laboratorul regional
bK la care sunt arondate laboratoarele judetene conform anexei nr. 2 a) care
face parte integranta din prezentele norme metodologice.
Laboratoarele
regionale bK sunt monitorizate si supervizate de catre LNR.
Laboratoarele
teritoriale bK sunt coordonate de catre un medic sau biolog coordonator
desemnat de catre coordonatorul judetean pentru laboratoarele bK
si aprobat de catre ASPJ.
Laboratorul
judetean, regional si al LNR sunt coordonate de un medic sau biolog
coordonator, desemnat de catre coordonatorul grupului de lucru laboratoare
de pe langa UCM a PNCT si aprobat de catre ASP - MSP.
Laboratoarele de
bacteriologie bK sunt in relatie functionala atat cu
unitatile ambulatorii si spitalicesti, cat si intre
ele, prin transmiterea produselor biologice sau a culturilor la laboratorul de
nivel superior pentru continuarea investigatiei, validarea rezultatului
obtinut si pentru asigurarea controlului extern al
calitatii.
Structura retelei
de laboratoare bK din Romania este redata in anexa nr. 2 a) care face
parte integranta din prezentele norme metodologice.
.
CTJ al PNCT este medic de specialitate
pneumologie nominalizat de catre CTN al PNCT, cu aprobarea ASP - MSP. CTJ
asigura aplicarea PNCT in teritoriul judetului respectiv.
Fisa postului CTJ al PNCT este prezentata in anexa nr. 3 care face parte integranta
din prezentele norme metodologice.
.
Epidemiologul de la nivelul ASPJ, cu
responsabilitati in derularea PNCT, este desemnat de catre
directorul executiv adjunct de sanatate publica si are
urmatoarele atributii specifice :
supravegherea
epidemiologica;
controlul focarelor
de TB;
evaluarea endemiei
prin TB in teritoriu;
controlul
respectarii normelor de prevenire a infectiilor nosocomiale in
unitatile de pneumoftiziologie, in colaborare cu medicul CTJ al PNCT.
CTJ si
epidemiologul de la nivelul ASPJ cu responsabilitati in derularea
PNCT se afla in relatii de colaborare si actioneaza
impreuna pentru supravegherea epidemiologica a infectiei tuberculoase in judetul
respectiv.
Alte structuri implicate in controlul TB
MJ, MA si MIRA
au in cadrul retelelor proprii de servicii de sanatate si
sectii de pneumoftiziologie. Aceste sectii au aceleasi
responsabilitati in aplicarea PNCT ca si cele ale MSP. In plus,
in lipsa DPF, sectiilor respective le revin si atributiile DPF
ale MSP.
In cadrul
retelei de asistenta medicala a MA si MIRA
functioneaza atat unitati cu paturi, cat si
ambulatorii, incadrate cu medici pneumologi care asigura activitati de control al TB pentru
angajatii ministerelor respective si pacientii MF din
reteaua MA si MIRA. Pentru completarea investigatiilor
acestia sunt trimisi la unitatile de specialitate ale MSP.
Cele 3 ministere cu
servicii de sanatate proprii au si propriile unitati
cu atributii similare unitatilor de nivel I si II ale PNCT.
Pentru MJ, echivalentul nivelului II este Departamentul medical din cadrul
Administratiei Nationale a Penitenciarelor, pentru MA Sectia de pneumoftiziologie
a Spitalului Militar Central, iar pentru MIRA cabinetul de pneumoftiziologie
din cadrul ambulatoriului Spitalului Militar de Urgenta "Prof. dr.Dimitrie
Gerota".
In situatia
speciala a ingrijirii cazurilor de TB asociate cu infectia HIV,
medicii pneumologi colaboreaza cu specialistii din centrul regional
HIV/SIDA unde sunt inregistrati pacientii.
Al treilea nivel este reprezentat de:
INPMN care isi
desemneaza prin Regulamentul intern de organizare si functionare
structurile responsabile;
Comisia de supervizare
a PNCT;
Grupul de lucru
pentru laboratoare.
Componenta
Comisiei de supervizare a PNCT si a Grupului de lucru pentru laboratoare
sunt nominalizate prin ordin al ministrului sanatatii
publice, la propunerea CTN al PNCT.
INPMN, ca for metodologic:
coordoneaza
din punct de vedere tehnic implementarea PNCT;
elaboreaza
norme tehnice pentru medicii specialisti, personalul de laborator,
asistentii medicali etc.;
monitorizeaza
implementarea prevederilor PNCT;
realizeaza
legatura dintre principalii parteneri implicati in activitatile
de control al TB.
Institutiile cu
responsabilitati in implementarea PNCT si atributiile
acestora sunt urmatoarele
MSP
ASP - MSP:
aproba
componenta Comisiei de supervizare a PNCT si a Grupului de lucru
pentru laboratoare, CTJ ai PNCT;
colaboreaza
cu ANPS pentru proiectarea anuala a PNCT;
ANPS:
coordoneaza
elaborarea si implementarea PNCT la nivel national;
raspunde
de asigurarea, urmarirea, evidentierea si controlul
utilizarii fondurilor aprobate pentru subprogramul "Supravegherea si
controlul tuberculozei";
monitorizeaza,
controleaza si analizeaza indicatorii fizici si de
eficienta pentru subprogramul "Supravegherea si controlul
tuberculozei";
CPAIC:
participa
la elaborarea strategiilor in domeniu;
raspunde
cu expertiza de specialitate oricaror solicitari ale MSP in ceea
ce priveste modul de derulare si rezultatele PNCT;
CNAS:
raspunde
de asigurarea, urmarirea, evidentierea si controlul
utilizarii fondurilor aprobate pentru subprogramul "Tratamentul bolnavilor
cu tuberculoza";
monitorizeaza,
controleaza si analizeaza indicatorii fizici si de
eficienta pentru subprogramul "Tratamentul bolnavilor cu
tuberculoza";
colaboreaza
cu comisia de experti pentru subprogramului "Tratamentul bolnavilor cu
tuberculoza" care functioneaza pe langa CNAS;
CASJ
raspunde
de asigurarea, urmarirea si controlul utilizarii fondurilor
alocate pentru subprogramul "Tratamentul bolnavilor cu tuberculoza";
analizeaza
si monitorizeaza indicatorii fizici si de eficienta
pentru subprogramul "Tratamentul bolnavilor cu tuberculoza",
transmisi de unitatile sanitare;
incheie
contracte cu unitatile sanitare prin care se deruleaza
subprogramul "Tratamentul bolnavilor cu tuberculoza";
ASPJ
gestioneaza
fondurile alocate derularii activitatilor sub - programului
"Supravegherea si controlul tuberculozei";
monitorizeaza
utilizarea resurselor financiare alocate PNCT la nivel judetean;
asigura
derularea PNCT prin colaborarea dintre coordonatorii de programe ai ASPJ
si CTJ al PNCT (medicul pneumolog);
alte ministere:
MA - prin reteaua sanitara proprie - asigura
integrarea in PNCT;
MIRA
- prin reteaua sanitara
proprie - asigura integrarea in PNCT;
MJ-
prin reteaua sanitara proprie
- asigura integrarea in PNCT;
Ministerul
Educatiei, Cercetarii si Tineretului - este implicat in
activitatile de informare,
educare, comunicare;
organizatii neguvernamentale:
deruleaza proiecte conexe PNCT.
Scopul
si Obiectivele PNCT
Scopul PNCT este reprezentat de
imbunatatirea starii de sanatate a
populatiei Romaniei prin limitarea raspandirii infectiei si
bolii tuberculoase in randul populatiei.
Obiectivele PNCT pana in 2011 sunt:
mentinerea
acoperirii cu DOTS a 100% din populatie;
mentinerea
ratei de depistare a TB la nivelul de peste 70%;
atingerea
si mentinerea ratei de succes de 85% pentru cazurile de TB
pulmonara confirmate bacteriologic;
scaderea
ratei mortalitatii prin TB la 8%ooo.
Depistarea tb
Depistarea prin simptome
a TB - cunoscuta si sub numele de
depistare pasiva - este o activitate ce revine atat medicilor
din reteaua de asistenta medicala primara, cat si
celor de diverse alte specialitati.
Pacientii care vin din proprie
initiativa la medic si care prezinta tuse seaca sau
slab productiva, insotita de subfebrilitate, astenie
fizica, inapetenta, paloare, transpiratii nocturne,
insomnie, nervozitate, scadere ponderala, simptome cu o vechime de 2-3
saptamani, trebuie considerati ca
potentiali bolnavi de TB; in aceste cazuri se recomanda dirijarea
catre DPF teritoriale sau sectia/spitalul de pneumoftiziologie,
dupa caz, unde vor fi investigati pentru precizarea diagnosticului
(vezi mai jos).
Orice
persoana cu simptome sugestive pentru diagnosticul de TB trebuie sa
se adreseze MF sau medicului specialist din DPF. MF trimite pacientul suspect la DPF sau sectia/spitalul
de pneumoftiziologie, dupa caz.
Daca
in urma investigatiilor diagnosticul de TB pulmonara se
confirma, medicul pneumolog din sectia/spitalul de pneumoftiziologie trebuie sa anunte in termen de 48
de ore DPF in teritoriul caruia bolnavul are domiciliul real, declarat
(indiferent de adresa sa legala, inscrisa in documentele de
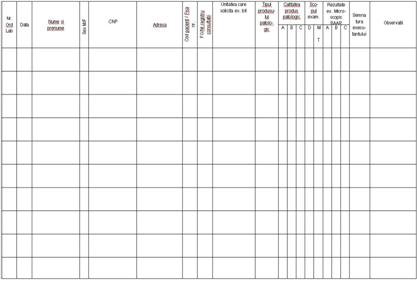
identitate), completand fisa de anuntare a cazului de TB.
Medicul
pneumolog din DPF teritorial va informa, prin scrisoare medicala, atat MF
cat si medicul epidemiolog/de sanatate publica asupra
aparitiei cazului de imbolnavire cu TB, in vederea
declansarii AE, in termen de 3 zile de la primirea fisei de
anuntare sau de la depistarea cazului.
Depistarea intensiva in vederea
diagnosticului precoce al TB
consta in identificarea suspectilor prin control clinic repetat,
urmata de evaluarea acestora prin examen bacteriologic al sputei pentru bK
si examen radiologic; este responsabilitatea serviciilor de
asistenta medicala primara, a medicilor scolari, a
medicilor care asigura supravegherea starii de sanatate a
angajatilor, a medicilor specialisti care au in ingrijire grupuri cu
risc pentru TB, reteaua de asistenti comunitari, mediatori sanitari
etc. Depistarea intensiva se adreseaza urmatoarelor grupuri
vulnerabile pentru TB:
pauperii extremi, persoanele
fara adapost, asistatii social;
infectatii HIV;
utilizatorii de droguri;
populatia din penitenciare/ alte
institutii corectionale;
persoanele spitalizate cronic in
unitati de psihiatrie;
cazurile de neoplasm, diabet
zaharat, hepatita cronica sau ciroza cu virus B ori C cu tratamente
specifice;
persoanele care urmeaza
tratamente imunosupresive pentru diverse afectiuni, persoane cu transplanturi
de organe si colagenoze tratate cu imundepresoare (de exemplu, anti-TNF
alfa);
etilicii cronici;
personalul care lucreaza in
unitatile sanitare;
muncitorii expusi noxelor
coniotice/cu pneumoconioze, cei de pe santiere de constructii, cei
cazati in dormitoare comune, navetisti;
contactii bolnavilor de TB;
persoanele din camine de
batrani, din caminele - spital;
pacientii hemodializati.
Selectarea
persoanelor ce trebuie examinate precum si ritmicitatea acestor controale
se face in functie de gradul de risc, prin colaborare intre medicii de
familie, medicii care ingrijesc aceste categorii vulnerabile si medicii pneumologi
din DPF teritoriale.
Diagnosticul
tb
A. Diagnosticul tuberculozei pulmonare
Diagnosticul clinic:
unii pacienti (20-40% din cazuri) sunt asimptomatici, dar in majoritatea
cazurilor pacientii prezinta cel putin unu sau doua
simptome care ii determina sa caute asistenta medicala: cel
mai comun simptom este tusea (95% cazuri), care dureaza cel putin 3
saptamani; alte semne: pierdere ponderala, astenie, febra,
transpiratii nocturne, dureri toracice, dispnee, hemoptizie.
Diagnosticul bacteriologic
este singurul patognomonic, care stabileste diagnosticul pozitiv al TB.
Este efectuat in majoritatea cazurilor din sputa expectorata spontan, dar
se pot folosi si alte produse patologice.
Examinarea bacteriologica este metoda
care asigura diagnosticul de certitudine al TB.
Examenul
direct al frotiului de sputa utilizand metoda de colorare Ziehl-Neelsen
este esential in controlul TB pentru ca ajuta la identificarea
bolnavilor cu contagiozitate ridicata; un numar mare de BAAR pe
frotiu indica un numar mare de bacili expectorati. Rezultatul
este pozitiv daca sputa contine mai mult de 5.000 bacili/ml.
Sensibilitatea mica a metodei (
22-40%) poate fi ameliorata prin examinarea de esantioane multiple.
Cultivarea
micobacteriilor din sputa este o metoda cu sensibilitate mai mare pentru
confirmarea diagnosticului de TB (rezultat pozitiv daca sputa contine
mai mult de 50 bacili/ml). Creste cu pana la 25% numarul
cazurilor de TB confirmata bacteriologic. Se efectueaza in laboratoare specializate.
Dupa
identificarea MT se poate efectua testarea sensibilitatii la
medicamentele anti TB cu scopul depistarii tulpinilor bacteriene
rezistente.
In
masura asigurarii finantarii corespunzatoare se
preconizeaza efectuarea testarii sensibilitatii tuturor
tulpinilor izolate la medicamentele antiTB de linia I (HR pentru cazurile noi).
Testele de sensibilitate sunt obligatorii
pentru toate cazurile in care se reiau tratamentele.
Recoltarea
sputei de la suspectii de TB este esentiala pentru stabilirea
diagnosticului.
Se
recolteaza intotdeauna 3 probe de sputa separate, chiar si la
acei suspecti la care examenul radiologic pulmonar este normal.
Randamentul
investigatiei bacteriologice este conditionat de calitatea probelor
de sputa recoltate.
Probele
de sputa se recolteaza in doua zile succesive de evaluare
clinica, pentru a reduce numarul de vizite ale pacientului; doua
probe de sputa sunt recoltate in cursul vizitelor pacientului la dispensar
sub supravegherea directa a unui lucrator sanitar, iar a treia
proba este recoltata de catre pacient la domiciliu,
dimineata devreme, inainte de a manca, dupa ce pacientul s-a
spalat pe dinti.
Dupa recoltarea sputei se va
completa "Formularul pentru solicitare/raportare examen bacteriologic pentru tuberculoza"
(anexa nr. 4 care face parte integranta din prezentele norme
metodologice.
Sputa
de buna calitate:
este
frecvent vascoasa si mucoida;
poate
fi fluida, dar cu fragmente de tesut necrozat si/sau;
poate
fi stratificata in culori de la alb mat la verde.
Pentru detalii privind recoltarea
sputei se va consulta anexa nr. 5 care face parte integranta din
prezentele norme metodologice.
In
cazul in care primele 3 probe recoltate sunt negative la examenul microscopic,
se repeta recoltarea si examinarea bacteriologica in
aceleasi conditii.
Examenul radiologic este metoda utilizata
frecvent pentru diagnosticul TB pulmonare. El are o sensibilitate inalta,
dar specificitate joasa.
Modificarile
radiologice sunt utilizate ca argumente pentru diagnosticul TB pulmonare
neconfirmate bacteriologic.
In
laboratorul de bacteriologie bK se efectueaza, pentru majoritatea
cazurilor suspecte de TB, examenul microscopic (M) si cultura (C).
Examenul
microscopic:
deceleaza bacilii BAAR in sputa.
O concentratie mare de bacili in sputa inseamna implicit un numar
mare de bacili expectorati;
este o metoda rapida,
ieftina, care deceleaza cele mai contagioase cazuri care
prezinta cel mai mare risc pentru persoanele din jur;
are sensibilitate redusa;
decelarea BAAR in examenul microscopic
direct nu inseamna neaparat identificarea MT.
Cultivarea
MT:
cultura
pozitiva, urmata de identificarea MT, este testul de confirmare a
cazului. Cultivarea MT necesita 4-6 saptamani pana la
obtinerea rezultatului;
in
masura posibilitatilor se vor implementa testele de diagnostic
rapid, in special in cazul suspiciunii de MDR si XDR - TB.
De
la o persoana suspecta de TB pulmonara sau laringiana trebuie sa fie examinate cel
putin 3 esantioane de
sputa prin microscopie si cultura.
Confirmarea
diagnosticului de TB pulmonara si instituirea tratamentului se fac de
catre medicul specialist pneumoftiziolog.
Testarea sensibilitatii
PNCT are in vedere nu numai identificarea si
tratarea bolnavilor sursa de infectie, dar si limitarea
aparitiei si raspandirii tulpinilor cu rezistenta la
medicamentele antituberculoase. Rezistenta tulpinilor este in general
consecinta tratamentului incorect prescris sau incorect administrat,
putand duce la esec terapeutic. Spectrul de
sensibilitate/rezistenta a tulpinilor micobacteriene poate fi
determinat cu ajutorul antibiogramei.
Rezistenta
primara (initiala) a tulpinilor de MT se intalneste la pacientii
care nu au primit niciodata vreun tratament antituberculos si care
s-au infectat cu bacili chimiorezistenti.
Rezistenta
dobandita (secundara) a
tulpinilor de MT poate fi
intalnita la pacientii care au primit cel putin o luna
tratament antituberculos. Poate fi afirmata doar in situatia in care
avem dovada sensibilitatii initiale a tulpinii (inainte de
inceperea tratamentului antituberculos).
Rezistenta
globala reprezinta
prevalenta rezistentei tulpinilor tuturor cazurilor de TB, indiferent daca au avut
sau nu tratament antituberculos anterior, intr-un an si o tara
data.
Principiul
antibiogramei: indiferent de
metoda de testare folosita, se compara cresterea bacteriana
de pe tuburile - test (continand medicamente) cu cea de pe tuburile -
martor, dupa insamantarea unui esantion reprezentativ din
populatia bacilara de testat. In masura
posibilitatilor se vor implementa metodele de testare rapida, in
special in cazul suspiciunii de MDR si XDR - TB.
Diagnosticul radiologic:
modificarile radiologice din TB pulmonara (leziunile infiltrative,
cavitare, fibrotice) au sensibilitate mare, dar specificitate redusa; nu
sunt patognomonice pentru TB. Diagnosticul pozitiv de TB nu se pune pe baza
examenului radiologic, ci doar pe baza celui bacteriologic.
Modificarile
radiologice sunt utilizate ca argumente pentru diagnosticul TB pulmonare
neconfirmate bacteriologic.
Testul cutanat la tuberculina este
utilizat ca metoda conventionala curenta pentru depistarea
infectiei cu MT. Singurul test acceptat in scop diagnostic si
epidemiologic dintre cele folosite este IDR Mantoux.
Testul
tuberculinic este utilizat:
in
scop diagnostic, pentru evidentierea sensibilizarii la
tuberculina in cazul unei suspiciuni de infectie TB la copiii
simptomatici sau la cei din focare de TB (simptomatici sau nu) cu ocazia AE;
ca
metoda de investigatie epidemiologica, pentru calculul
prevalentei infectiei si al RAI, ca indicatori ai endemiei de TB;
pentru
toti copiii simptomatici suspecti de TB;
pentru
pacientii cu infectie HIV;
pentru
copii la intrarea in centre de plasament, scoli ajutatoare,
scoli de corectie si alte institutii cu risc;
pentru
aprecierea eficientei vaccinarii BCG.
Pana
in prezent produsul biologic utilizat in Romania pentru intradermoreactie
este PPD, care la noi in
tara este fabricat de Institutul National de Cercetare -
Dezvoltare pentru Microbiologie si Imunologie Cantacuzino Bucuresti - conditionat
in fiole de 2 ml si poate avea doua concentratii diferite: 2
UI/0,1 ml sau 10 UI /0,1 ml; fiecare fiola de 2 ml contine
asadar 20 de doze. Fiolele care contin 2 UI/0,1 ml sunt marcate cu
rosu, iar cele care contin 10 UI/0,1 ml sunt marcate cu albastru. Pe
fiole este marcata data - limita a valabilitatii. Fiolele
se pastreaza la frigider, produsul fiind sensibil la lumina
si caldura.
Reactia (intens) pozitiva la PPD este marker al
infectiei TB, nu certifica TB activa.
Pentru detalii legate de tehnica testarii la
tuberculina si interpretarea rezultatelor vezi anexa nr. 6.
B. Diagnosticul tuberculozei extrapulmonare
Este
in responsabilitatea specialistului de organ, fiind sustinut in special de
examenul histopatologic.
Diagnosticul
TB extrapulmonare este dificil si se face prin excluderea altor conditii
patologice este de catre medicii
din specialitatile implicate. In cazul in care exista
localizari multiple, dintre care cel putin una pulmonara,
primeaza diagnosticul de TB pulmonara.
Cele
mai frecvente localizari extrapulmonare ale TB sunt: pleurezia TB,
limfadenita TB, TB osteo-articulara, TB uro-genitala, pericardita TB,
TB peritoneala si ascita TB, TB gastro-intestinala, laringita
TB, TB oculara, TB otica, TB endocrina, TB cutanata,
meningita TB (cu sau fara TB miliara).
TB miliara
este o forma deosebit de grava, diseminata. Poate afecta
pulmonul, meningele si/sau alte organe (ficat, splina, retina).
Semne si simptome: febra, frisoane, anorexie, pierdere in greutate,
astenie fizica, semne respiratorii, si/sau meningeale. Forma
acuta este rapid progresiva.
Radiografia
toracica (in cazul localizarii pulmonare) arata un aspect
micronodular difuz, distribuit uniform. Pot exista hepatomegalie si, mai
rar, splenomegalie. Examenul fundului de ochi poate arata tuberculi
coroidieni.
Diagnostic:
examenul bacteriologic pentru BAAR este rar pozitiv in sputa. Intrucat
leziunile TB sunt generalizate, produsele patologice recoltate din plaman,
ficat, splina, maduva etc. pot oferi confirmarea diagnosticului.
Este
recomandat ca ori de cate ori este posibil sa se efectueze examen
bacteriologic pentru evidentierea micobacteriilor.
C. Diagnosticul TB la copil
Diagnosticul TB la copil este foarte
dificil. Pentru diagnosticul pozitiv sunt luate in considerare urmatoarele
criterii:
- contactul cu un bolnav de TB eliminator
de bacili;
- IDR la PPD pozitiv la:
copil nevaccinat BCG cu viraj tuberculinic
recent
copil vaccinat BCG (cicatricea vaccinala > 3 mm) cu salt tuberculinic (> 10 mm intre doua
testari succesive);
3. context clinic sugestiv: tuse
persistenta de peste 3 saptamani, deficit ponderal de peste 10%,
subfebrilitate si dispnee fara alta cauza,
kerato-conjunctivita flictenulara, eritem nodos;
4. aspect radiologic sugestiv: adenopatii
hilare sau mediastinale, condensari de tip pneumonic sau bronhopneumonic
cu hipertransparente incluse, cu/fara reactii pleurale ori
atelectazii;
5. examen bronhoscopic: fistule,
compresiuni sau stenoze bronsice, tesut de granulatie
perifistular
6. examen bacteriologic pozitiv in
aspiratul gastric matinal sau bronsic.
Prevenirea
imbolnavirilor de TB, masuri de limitare a extinderii focarulUI de TB
DEFINITII
FOCARUL DE TB reprezinta un cumul de minimum 3 cazuri inregistrate intre care exista legatura
epidemiologica.
MASURI APLICATE IN FOCARUL DE TB
Metodologia AE se refera la folosirea
anamnezei pentru identificarea contactilor si la utilizarea unor
investigatii specifice si nespecifice (IDR la PPD, examen radiologic, examen
bacteriologic) a caror indicatii si interpretare sunt de
competenta medicului pneumoftiziolog.
DPF declanseaza AE in
maximum 48 de ore de la primirea fisei de anuntare a cazului de TB.
AE este declansata de medicul pneumolog din DPF in a carui arie
teritoriala a aparut
cazul/focarul, cu informarea epidemiologului de la nivelul ASPJ, cu
responsabilitati in derularea PNCT.
ATRIBUTII IN EFECTUAREA AE
Medicul pneumolog din DPF:
-
initiaza AE, organizeaza si participa direct la
aplicarea masurilor profilactice si antiepidemice in focar;
-
efectueaza (impreuna cu medicul de cabinet medical de
familie/scolar /de medicina generala de intreprindere/medicina
muncii) AE in cazurile suspecte sau confirmate de TB, asigurand controlul
contactilor (control clinic, biologic, bacteriologic, radiologic etc.);
-
raspunde de calitatea AE (atat la adulti, cat si la copii)
si de finalizarea acestora;
-
raporteaza focarele cu mai mult de 3 cazuri din colectivitati
scolare/de munca la ASPJ - Compartimentul
epidemiologie.
Date
minimale raportate:
-
data debutului;
-
numarul de cazuri;
-
localizarea evenimentului: tip colectivitate/efectiv (numar de persoane
expuse la risc) ;
-
statusul curent al cazurilor;
-
masurile intreprinse.
MF,
medicul din cabinetul scolar sau cel care asigura servicii de
medicina muncii:
1.
participa efectiv la AE
de filiatiune prin identificarea tuturor contactilor si
trimiterea lor la control de specialitate;
2.
aplica masurile indicate de medicul pneumolog din DPF (tratament
ambulatoriu sub directa supraveghere, chimioprofilaxie);
3.
efectueaza educatie pentru sanatate a bolnavilor de TB
si familiilor acestora;
4.
identifica suspectii cu fenomene respiratorii si ii indruma
la DPF.
ROLUL MEDICULUI EPIDEMIOLOG IN
CADRUL AE:
-
informeaza ierarhic institutul de sanatate publica
regional, Centrul pentru Prevenirea si Controlul Bolilor Transmisibile
din Institutul de Sanatate
Publica Bucuresti si ASP - MSP asupra aparitiei si
evolutiei focarului, conform legislatiei in vigoare;
- participa impreuna cu medicul pneumolog
coordonator la efectuarea AE in focarele
cu
cazuri multiple din colectivitati de copii/adulti;
- analizeaza rezultatele investigatiilor descriptive
obtinute de medicul pneumolog CTJ impreuna cu medicul de cabinet (MF,
medicul din cabinetul scolar si medicul care asigura servicii de
medicina muncii) din focarul de colectivitate;
-
evalueaza actiunile derulate in cadrul AE: depistare activa,
masuri fata de bolnavi, contacti, suspecti,
dezinfectie si eficienta acestora;
- estimeaza nivelul de afectare al
colectivitatii (loc de munca sau scoala);
- elaboreaza impreuna cu medicul pneumolog
CTJ si medicul din DPF strategia de control al focarului in vederea
limitarii raspandirii infectiei;
- evalueaza eficienta masurilor recomandate, situatia
epidemiologica si propune, daca este nevoie, masuri suplimentare de supraveghere/control al focarului.
Managementul cazurilor
de TB
Cazul de TB este:
bolnavul
cu TB confirmata bacteriologic ori histopatologic (HP); sau
bolnavul
care nu are confirmare, dar la care medicul pneumolog decide inceperea
tratamentului antituberculos.
Orice instituire a tratamentului
antituberculos trebuie avizata de catre medicul pneumolog din
teritoriul in care se afla unitatea sanitara respectiva, pentru
asigurarea anuntarii si inregistrarii cazului respectiv de
TB.
Inregistrarea si declararea
Dupa
depistarea/primirea fisei de anuntare a unui caz de TB (chiar
decedat), daca pacientul locuieste la adresa comunicata, DPF
anunta in termen de 3 zile aparitia cazului - prin scrisori
medicale - MF si medicul epidemiolog/de sanatate publica al
teritoriului, pentru declansarea AE.
Totodata,
pacientul este inregistrat atat in Registrul TB, cat si in baza de date
electronica din calculatorul unitatii.
Cazul de TB este definit in
functie de localizarea bolii: pulmonara sau extrapulmonara,
istoricul terapeutic (sistem OMS) sau confirmarea bacteriologica ori
histopatologica (sistem ECDC) (anexa nr.8 care face parte
integranta din prezentele norme metodologice).
).
In cadrul acestui program vor fi utilizate ambele tipuri de definitii.
In
functie de istoricul terapeutic, un caz de TB poate fi:
caz nou (N) - pacientul care nu a luat
niciodata tratament cu medicamente antituberculoase in asociere pe o
perioada mai mare de o luna de zile.
La
incadrarea pacientului "caz nou" nu se
ia in considerare chimioterapia preventiva, efectuata cu un singur
medicament (sau cu doua ca de exemplu in cazul persoanelor infectate cu
HIV);
2.caz cu retratament - unul
dintre urmatoarele categorii:
recidiva (R)
- pacientul care a fost evaluat Vindecat sau Tratament
complet in urma unui tratament
antituberculos anterior si care are un nou episod de TB confirmat
bacteriologic sau HP. Cazurile de TB neconfirmate pot fi inregistrate ca Recidiva " in baza deciziei
colectivului medical;
retratament pentru esec (E)
- pacientul care incepe un retratament
dupa ce a fost evaluat ca Esec
al unui tratament anterior;
retratament pentru abandon
(A) - pacientul care incepe un
retratament dupa ce a fost evaluat ca Abandon al unui tratament anterior si este
bacteriologic pozitiv sau la care medicul pneumolog decide reluarea unui nou
tratament dupa abandonul celui anterior;
cronic
(C) - pacientul care incepe un nou
retratament dupa ce a fost evaluat ca Esec al unui retratament anterior.
Odata
cu intrarea in functiune a ECDC, pentru integrarea TB printre celelalte
boli transmisibile, cazurile de TB vor fi clasificate si din punct de
vedere epidemiologic in certe, probabile si posibile.
Numarul de cazuri conform
definitiilor de caz recomandate de ECDC vor putea fi extrase automat prin
prelucrarea datelor din baza nationala din Fox-Pro. Aceste definitii
se regasesc in anexa nr. 8 care face parte integranta din prezentele norme
metodologice.
"Definitia cazului de
tuberculoza".
Anuntarea
Pentru
orice caz de TB la care se decide inceperea tratamentului antituberculos, se va
completa fisa de anuntare in cel mult 48 de ore. Fisa de
anuntare este completata de catre medicul care a diagnosticat
cazul sau care a initiat tratamentul si este imediat trimisa
(prin fax sau prin posta) DPF de pe teritoriul caruia
locuieste in fapt bolnavul, indiferent de adresa inscrisa in
documentele sale de identitate.
Dupa
inregistrare, cazul este raportat in baza nationala de date prin
conectare prin internet la serverul din UCM a PNCT.
Fisa
de anuntare a cazului de MDR-TB este completata ori de cate ori este
diagnosticat un caz de MDR-TB si este trimisa centrului de excelenta
MDR-TB arondat, CTJ al PNCT, precum si Unitatii centrale de supraveghere
a tuberculozei de la INPMN. Instituirea
tratamentului pentru aceasta categorie de bolnavi se va face numai cu
avizul comisiei din centrul MDR-TB de la Bucuresti sau Bisericani.
Fisa
de declarare - generata de
aplicatia software - se imprima, se semneaza si se
parafeaza. Toate fisele generate in cursul unei luni sunt transmise la ASPJ in primele 5 zile ale
lunii urmatoare. De la ASPJ
sunt trimise la UCM
a PNCT pana la cel tarziu la data de 10 a lunii urmatoare celei de raportare.
Daca
pacientul nu locuieste la adresa indicata, se vor face toate
demersurile pentru a afla adresa reala. Daca aceasta nu poate fi
identificata, cazul va fi totusi inregistrat de catre DPF pe
raza caruia se afla cea mai probabila adresa si,
daca pacientul nu se prezinta timp de doua luni de la externare,
va fi evaluat ca "Pierdut".
Infirmarea.
Daca
dupa inregistrare se constata ca diagnosticul de TB activa
nu a fost corect, cazul respectiv este
infirmat de catre medicul pneumolog din DPF care a inregistrat cazul. Cand
infirmarea este facuta de catre o alta unitate, aceasta
este comunicata DPF prin "Fisa de anuntare a infirmarii
diagnosticului de TB".
Decesul.
In
cazul decesului unui bolnav de TB in spital, in termen de 48 de ore se
completeaza "Fisa de anuntare
a decesului in spital", care se
trimite DPF. In cazul in care diagnosticul de TB este pus cu ocazia necropsiei,
se completeaza Fisa de anuntare a cazului de TB, in vederea
efectuarii AE si declararii post-mortem a cazului de catre
DPF.
Transferul.
Daca
un caz isi schimba adresa dupa inregistrare pana la
momentul evaluarii, se va opera electronic in aplicatie transferul,
iar dupa primirea confirmarii preluarii pacientului, se va
evalua ca "Mutat" de catre primul DPF si se va trimite
documentatia medicala celui de-al doilea DPF.
Daca
pacientul nu apare la noua adresa in maximum doua luni de la operarea
transferului, primul DPF va evalua cazul ca "Pierdut" (P).
Pentru detalii privind anuntarea,
inregistrarea si declararea cazurilor se va consulta anexa nr. 9 care face parte
integranta din prezentele norme metodologice.
Cazurile de MDR-TB
vor fi incadrate in plus si conform categoriilor speciale in functie
de istoricul terapeutic, dupa cum urmeaza:
- atat intr-o categorie de caz de TB, conform
definitiilor cazurilor la inregistrare
- cat si intr-una din categoriile urmatoare,
conform anamnezei terapeutice:
1. caz nou de MDR-TB:
pacientul care nu a primit inainte de episodul actual tratament antituberculos
in asociere mai mult de o luna;
2. caz de MDR-TB tratat
anterior numai cu medicamente de linia I:
pacientul care a primit anterior episodului actual tratament antituberculos mai
mult de o luna, dar numai cu medicamente de linia I;
3. caz de MDR-TB tratat
anterior cu medicamente de linia a II-a:
pacientul care a primit in antecedente tratament antituberculos mai mult de o
luna cu medicamente de linia a II-a, indiferent daca impreuna cu
sau fara medicamente de linia I.
Pe parcursul tratamentului pacientii MDR vor fi evaluati din 12
in 12 luni (in categoria "Continua tratamentul"), dar evaluarea
finala se va face la 3 ani de la instituirea tratamentului pentru MDR sau
in orice moment inainte de implinirea celor 3 ani daca intervine o
situatie ireversibila (abandon, esec al tratamentului, pacient
pierdut, deces).
In intervalul acestor 3 ani se face evaluarea intermediara
(monitorizare periodica) privind evolutia bacteriologica.
Conversia culturi: se
inregistreaza in momentul in care pacientul cu o cultura initial
pozitiva, dupa inceperea
tratamentului pentru MDR-TB, are doua controale succesive ale cultutrii
(efectuate la interval de minimum 30 de zile) negative.
Cazurile de MDR-TB sunt anuntate, declarate si inregistrate atat
in Registrul de TB, cat si in aplicatia pentru gestionarea datelor de
endemie de TB.
In momentul confirmarii diagnosticului de MDR-TB si al
inregistrarii cazului, in aplicatie se deschide un camp special
pentru MDR-TB, unde se vor inscrie datele de inregistrare, monitorizare si
evaluare.
Cazurile
de MDR-TB pot fi introduse in aplicatie atat de la DPF, cat si de la cele
doua centre de excelenta pentru MDR-TB de la Bucuresti
si Bisericani.
Tratamentul tb
SCOP
- vindecarea pacientilor;
- reducerea riscului de recidive;
- prevenirea deceselor;
- prevenirea instalarii chimiorezistentei la MTs
- prevenirea complicatiilor si limitarea
raspandirii infectiei.
PRINCIPII
care se impun pentru cresterea eficientei terapiei si prevenirea
instalarii chimiorezistentei:
- terapie standardizata;
- terapie etapizata (regimuri bifazice):
faza
de atac (initiala sau intensiva);
faza
de continuare;
- asocierea medicamentelor anti TB;
- regularitatea si continuitatea administrarii,
asigurandu-se intreaga cantitate de medicamente necesara pentru intreaga
durata a tratamentului;
- individualizarea terapiei numai in urmatoarele
situatii:
chimiorezistenta
la MT;
alte
micobacterii;
reactii
adverse majore;
boli
asociate si interactiuni medicamentoase;
- gratuitatea tuturor mijloacelor terapeutice necesare,
inclusiv medicatia de suport, pentru toti bolnavii de TB
- se recomanda
administrarea tratamentului sub directa observatie, pe toata durata
acestuia.
Clasificarea medicamentelor antituberculoase:
- medicamente antituberculoase de prima linie
(esentiale);
- medicamente de rezerva (linia a II-a) - prezentate la capitolul "Tuberculoza
multidrog rezistenta".
Din
categoria medicamentelor anti TB de prima linie fac parte: Izoniazida,
Rifampicina, Pirazinamida, Streptomicina si Etambutolul. Aceste
medicamente au urmatoarele proprietati importante: actiune
bactericida; capacitate de sterilizare; capacitate de a preveni instalarea
chimiorezistentei.
Tabelul 1: Medicamente anti TB
esentiale, mod de actiune, forme de prezentare, cale de administrare,
dozaj in functie de ritmul de administrare
|
Medicamentul
|
Forma de prezentare
|
Modul de actiune
|
Calea de administrare
|
Ritmul de administrare
|
(mg/kg)
|
(mg/kg)
|
|
Izoniazida (H)
|
tb. de 100 mg si 300 mg; sol. apoasa (100
mg/ml)
|
bactericid
|
oral/i.m.
|
|
|
|
Rifampicina (R)
|
cps. de 150, 300 mg
|
bactericid
|
oral
|
|
|
|
Etambutol (E)
|
tb. de 400 mg, cps. de 250 mg
|
bacteriostatic
|
oral
|
|
|
|
Streptomicina (SM)
|
sol. apoasa, fiole de 1 g
|
bactericid
|
i.m., i.v.
|
|
|
|
Pirazinamida (Z)
|
tb. de 500 mg
|
bactericid
|
oral
|
|
|
Combinatiile
in doze fixe de medicamente antituberculoase includ cel putin Izoniazida
si Rifampicina. Sunt recomandate intrucat asigura cresterea
compliantei si previn monoterapia accidentala care ar putea
produce chimiorezistenta.
Tabelul 2: Dozele maxime
admise la medicamentele anti TB
|
Medicamentul
|
Doza
|
|
|
|
Izoniazida
|
300 mg
|
900 mg
|
|
Rifampicina
|
600 mg
|
600 mg
|
|
Pirazinamida
|
2000 mg
|
3000 mg
|
|
Etambutol
|
1600 mg
|
2000 mg
|
|
Streptomicina
|
1g
|
1g
|
Regimuri terapeutice
Regimurile
de chimioterapie folosite pentru tratamentul TB sunt standardizate si de
scurta durata.
Pentru fiecare pacient care incepe un tratament
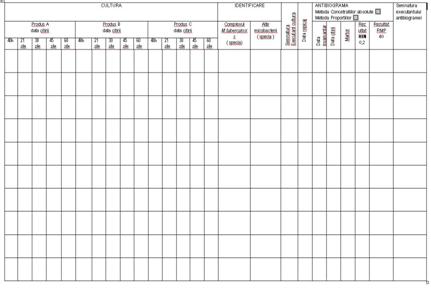
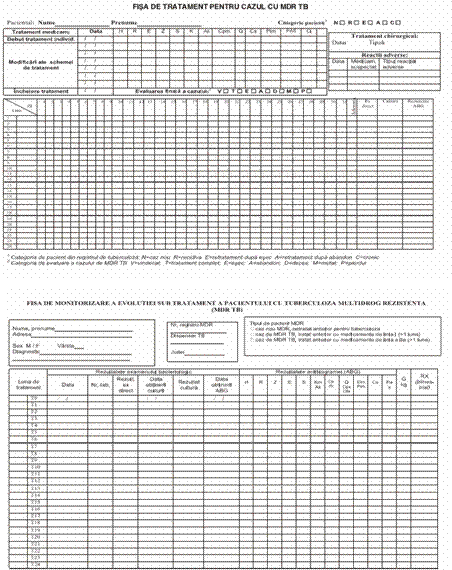
antituberculos se completeaza Fisa de tratament a tuberculozei (anexa
nr. 10 care face parte integranta din prezentele norme
metodologice).
Pentru
a facilita comunicarea pe plan international au fost stabilite
coduri/simboluri care permit identificarea regimurilor terapeutice, asocierea
de medicamente recomandate etc.
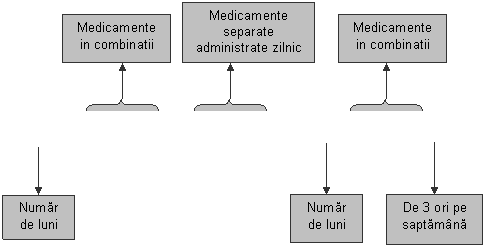
Un
regim terapeutic are doua faze: o faza
initiala/intensiva si una de continuare. Cifra plasata
inaintea fazei reprezinta durata acesteia in luni. Literele inscrise in
paranteze reprezinta medicamentele combinate in doze fixe utilizate.
Numarul ce apare subscris dupa literele din paranteza
indica numarul de doze pe saptamana. Daca acest
numar nu exista, inseamna ca tratamentul se administreaza
zilnic (sau 6 din 7 zile, excluzand duminica).
Exemplu:
2(HR)ZE/4(HR):
- faza initiala dureaza doua luni; in
aceasta faza se administreaza zilnic Izoniazida si
Rifampicina in forma combinata si doza fixa, asociate cu
Pirazinamida si Etambutol in forme de prezentare si administrare
separata;
- faza de continuare dureaza patru luni; in
aceasta faza se continua administrarea Izoniazidei si
Rifampicinei in forma combinata si doza fixa, cu un
ritm de administrare de 3 ori/ saptamana.
Figura 1: Simboluri folosite
in schema de tratament
(H R) Z E / 4 (H R) 3
Tabelul
3: Categorii de tratament in functie de forma de boala
|
Regimul
|
Forma de TB
|
Asociere de medicamente
|
|
Faza de atac
|
Faza de continuare
|
|
I
|
Pulmonara, caz nou
Extrapulmonara, caz nou
|
2 HRZE sau
2 HRZS*
Observatie: la
cazurile cu frotiu pozitiv la T2:
3 HRZE(S)
|
4 HR
3 HR
Observatie: la
cazurile extrapulmonare severe, faza de continuare se prelungeste la
6-10 luni
|
|
II
|
Pulmonara M+ la
prim retratament
recidive la cazuri la care nu
s-a confirmat o
chimiorezistenta.
esec al tratamentului initial
tratament dupa abandon
|
2 HRZSE + 1 HRZE
Observatie: sunt necesare antibiograme fiabile preterapeutic
si la cazurile inca pozitive la T3
|
5 HRE
|
|
Individu-alizat
|
Cazuri deMDR-TB sau de
reactii adverse severe
|
Pentru aceasta
categorie sunt recomandate regimuri individualizate.
|
Administrarea
tratamentului se face initial in spital, ulterior in ambulatoriu, sub
directa observare pana la incheierea acestuia. Spitalizarea cazurilor de
TB pulmonara cu microscopie negativa si extrapulmonara trebuie
sa fie limitata numai la cazurile severe; exista posibilitatea
reducerii duratei de spitalizare chiar la cazurile pulmonare cu microscopie pozitiva,
daca tratamentul direct observat poate fi administrat in ambulatoriu.
Tratamentul TB latente
se refera la persoanele cunoscute a fi infectate cu MT, dar care nu sunt
bolnave de TB. Acesta nu este recomandat de rutina, avand in vedere
problemele ridicate: necesitatea excluderii TB ca boala, necesitatea
asigurarii compliantei la tratament, numarul mare de persoane
infectate, costurile si personalul necesar, evidenta acestor cazuri
etc.
Tabelul 4:
Indicatiile tratamentului TB latente
|
Factorul de risc
|
Rezultatul
reactiei cutanate la PPD
|
|
Contacti in varsta de pana la 15 ani ai
pacientilor cu TB pulmonara cu microscopie pozitiva
|
≥ 10
mm
|
|
Infectia HIV
|
≥ 5 mm
|
|
Bolnavi cu afectiuni cronice cu risc important de
imunodepresie (urmeaza terapie biologica sau cu alte medicamente
imunodeprimante) si/sau care vin in contact cu bolnavi cu TB pulmonara cu
microscopie pozitiva
|
≥ 10
mm
|
Inainte
ca acesti pacienti sa fie tratati, se va efectua o
anamneza atenta, un examen clinic si radiografic pentru
excluderea unei TB active si pentru obtinerea de informatii
asupra chimiosusceptibilitatii MT a sursei de infectie.
Regimul standard
folosit: cu H, 5 mg /kc (maximum 300 mg), 10 mg/kgc la copii, in administrare
zilnica, timp de 6 luni (9-12 luni la HIV+).
Monitorizarea
tratamentului preventiv se face prin examen clinic; controlul lunar al
functiei hepatice si renale se recomanda in cazul in care se
suspicioneaza efecte secundare sau la pacientii care au
afectiuni hepatice ori renale cronice; se va intrerupe administrarea
medicamentelor daca AST sau ALT au valori de 5 ori mai mari decat normalul
ori daca pacientii sunt simptomatici (anorexie, greturi,
varsaturi, ficat sensibil la palpare).
Pentru
a spori complianta la tratament se va discuta cu pacientul, cu
parintii, se va aplica DOT, se vor acorda stimulente.
Monitorizarea tratamentului
Monitorizarea evolutiei este:
- clinica: crestere in greutate,
afebrilitate, disparitia tusei;
- radiologica: reducerea cavitatilor,
stergerea infiltratelor, fibrozarea nodulilor;
- bacteriologica.
Tabelul 5: Periodicitatea
monitorizarii evolutiei sub tratament prin controlul sputei
(microscopie si cultura)
|
Momentul controlului
|
Categoria I
|
Categoria II
|
Individualizat*
|
|
La momentul
diagnosticului (3 produse)
|
T0
|
T0
|
T0
|
|
La sfarsitul fazei
initiale (2 produse)
|
T2**
|
T3**
|
T2
|
|
In faza de continuare
(2 produse)
|
T4
|
T5
|
|
|
La sfarsitul
tratamentului (2 produse)
|
T6
|
T8
|
|
Examenul
clinic si radiologic au numai un rol orientativ in monitorizarea
evolutiei sub tratament.
Reactiile adverse si interactiunea cu alte medicamente
sunt detaliate in anexa nr. 11 care face parte
integranta din prezentele norme metodologice.
.
TRATAMENTUL TB IN SITUATII SPECIALE
1. TB la persoane infectate cu HIV
Principii:
Tratamentul va fi instituit in colaborare cu medicul
infectionist care trateaza pacientul cu HIV.
Se administreaza schemele terapeutice standard.
Raspunsul terapeutic cel mai bun se obtine
daca schema terapeutica include H si R; R este indicata pe
toata durata tratamentului; in cazul in care se administreaza
antiretrovirale care interfera cu Rifampicina, daca este posibil se
amana initierea tratamentului antiretroviral, daca nu, se vor
asocia cele doua terapii, avand in vedere interactiunea dintre R
si antiretrovirale; in faza de continuare se recomanda asocierea HE
pana la 9 luni.
Rifabutina poate fi administrata in doza de 10-20
mg/kgc/zi, in locul Rifampicinei, la pacientii care primesc terapie
antiretrovirala.
2. TB la copil
Medicamentele
anti TB esentiale folosite in terapia copilului sunt identice cu cele
utilizate la adult.
Etambutolul nu este recomandat la varste mici deoarece la
aceasta varsta copilul nu sesizeaza modificarile
functiei vizuale. Etambutolul in doze de 15 mg/kg/zi este bine tolerat
dupa varsta de 5 ani. In comparatie cu Streptomicina, care,
administrata injectabil, este dureroasa, Etambutolul are si
avantajul administrarii orale.
3. TB si sarcina
Daca
femeile bolnave de TB sunt si insarcinate li se administreaza medicamentele
anti TB esentiale (HRZE) exceptand Streptomicina, care este ototoxica
pentru fat si este interzisa in timpul sarcinii. Gravida va
primi si 10-20 mg Piridoxina/zi. Instituirea tratamentului
antituberculos nu reprezinta o indicatie pentru avortul terapeutic.
Alaptarea
este permisa, mama neintrerupand tratamentul anti TB.
Administrarea chimioterapiei
preventive va fi luata in
considerare in functie de statusul bacteriologic al mamei si de
momentul instituirii tratamentului antituberculos al acesteia. In cazul in care
mama are examen bacteriologic pozitiv la examinarea microscopica a sputei
in momentul nasterii sau chiar daca este negativata, dar nu a
incheiat tratamentul antituberculos, se poate lua in considerare administrarea
chimioterapiei preventive cu Izoniazida a nou-nascutului, cu atenta
monitorizare a functiei hepatice a acestuia si asocierea de
Piridoxina.
Vaccinarea BCG va fi amanata
pana la terminarea chimioterapiei preventive si numai dupa
testarea la tuberculina a sugarului.
4. Contraceptia orala in TB
Rifampicina interactioneaza cu
medicatia contraceptiva orala scazand nivelul de
protectie a anticonceptionalelor.
O
bolnava de TB activa sexual trebuie sfatuita sa utilizeze
doua mijloace contraceptive dintre care unul mecanic.
5. TB si bolile hepatice
H,
R si Z au efecte hepatotoxice. Dintre acestea Z are cea mai mare
activitate hepatotoxica. Din acest motiv la bolnavii cu afectiuni
hepatice cu citoliza se recomanda evitarea administrarii Z.
Daca
in timpul administrarii tratamentului apare citoliza hepatica (cu
valori ale transaminazelor de cel putin 5 ori mai mari), se intrerupe
tratamentul pana la normalizarea probelor hepatice (7-10 zile) si se
reia cu doze scazute 2-3 zile si apoi cu doza intreaga.
Terapia
anti TB la bolnavul hepatic include HR si alte doua chimioterapice
fara hepatotoxicitate (de exemplu: S si E). In aceasta
situatie se va prelungi tratamentul pana la 9-12 luni.
Nu
exista consens terapeutic pentru hepatita virala acuta. Unii
autori recomanda intreruperea tratamentului anti TB pana la
vindecarea hepatitei, altii recomanda pentru faza initiala
2 HSE si pentru faza de continuare 6-9 HE.
In
cazul constatarii cresterii transaminazelor hepatice la valori de 5
ori mai mari decat cele normale, se va intrerupe tratamentul anti TB pana la normalizarea rezultatului
probelor biologice, dupa care se reia tratamentul antituberculos.
Atitudinea va fi individualizata in functie de fiecare pacient.
6. TB la bolnavul cu insuficienta renala
H,
R si Z se administreaza in doze normale.
S
si E se elimina pe cale renala, motiv pentru care se vor folosi
doze mici (in functie de clearance-ul la creatinina) si se va
monitoriza functia renala pe durata tratamentului cu aceste
medicamente.
Acestor
pacienti li se recomanda administrarea Z, E si S de 3 ori pe
saptamana.
La
bolnavii hemodializati, medicatia anti TB se administreaza
imediat dupa sedinta de hemodializa.
Tratamentul unor forme speciale de TB extrapulmonara
In
TB extrapulmonara, abordarea terapeutica este multidisciplinara.
1. Meningita TB
Etambutolul si Streptomicina au o
penetrabilitate redusa la nivelul meningelui. Penetrabilitatea acestora
este ameliorata in conditiile meningelui inflamat. Din aceste motive
aceste medicamente se vor utiliza doar in situatii de necesitate si in
special in faza initiala. H: 15 mg/kg/zi, Z: 40 mg/kg/zi, R: 20
mg/kg/zi, S: 40 mg/kg/zi, E: 20 mg/kg/zi.
Pentru obtinerea unor concentratii
eficiente in LCR si in tesuturile intracraniene se recomanda
folosirea unor doze mai mari:
- in faza initiala, pe o perioada
de doua luni, se recomanda 4 antituberculoase: H, R, Z, S sau E. In
faza de continuare se recomanda timp de 4-10 luni, doua
antituberculoase: H, R;
- corticoizii se recomanda, de rutina,
sub forma de Prednison, 2 mg/kg/zi (nedepasind 60 mg/zi) pe o
perioada de 3-4 saptamani, dupa care se reduce progresiv
doza, cu intreruperea tratamentului in 1-2 saptamani.
2. Pericardita TB
Se recomanda terapie standardizata cu regim
I; se asociaza corticoterapia 1 mg/kg/zi, timp de 4 saptamani,
cu scaderea progresiva a dozei in urmatoarele 7
saptamani, durata totala a corticoterapiei fiind de 11
saptamani.
3. TB
osteoarticulara
Tratament cu faza intensiva cuprinzand 4
medicamente antituberculoase (H, R, Z, E) timp de doua luni si tratament de continuare cu H, R
in urmatoarele 7 luni.
Uneori este necesar tratamentul chirurgical sau
ortopedic.
4. TB ganglionara
Avand in vedere caracteristica MP a leziunilor din
TB ganglionar, respectiv penetratia dificila a antituberculoaselor la
nivelul maselor cazeoase, tratamentul se poate prelungi pana la 9 luni.
5. Empiemul TB
Necesita asocierea tratamentului medicamentos
antituberculos cu cel chirurgical.
TB cu germeni rezistenti la
medicamentele antituberculoase
Pentru identificarea spectrului de sensibilitate
al tulpinilor de MT izolate este esentiala efectuarea corecta a
testelor de sensibilitate la medicamentele antituberculoase. Suspiciunea de
rezistenta la medicamentele antituberculoase poate fi clinica,
dar certitudinea este data de rezultatul testului de sensibilitate in vitro (antibiograma - ABG).
Tabelul
6 - Tipuri de chimiorezistente in functie de rezistentele
identificate la testele de sensibilitate in
vitro.
|
Tip
de chimiorezistenta
|
Rezistenta
la
|
|
Monorezistenta
|
o
singura substanta
|
|
Polirezistenta
|
doua sau
mai multe substante (excluzand combinatia HIN+RMP)
|
|
MDR-TB
|
H+R cu sau
fara rezistenta la alte substante
|
|
XDR-TB
|
H+R asociata
cu rezistenta la o quinolona si un drog injectabil de
linia a II-a
|
In functie de istoricul terapeutic al
pacientului, se definesc urmatoarele tipuri de chimiorezistente:
- Chimiorezistenta primara (initiala) este
chimiorezistenta identificata la pacienti netratati
anterior. In acest caz este vorba de o sursa de infectie cu bacili
rezistenti.
- Chimiorezistenta secundara (chimiorezistenta
identificata la pacientii tratati anterior) este definita
ca rezistenta care apare prin selectia de mutanti
chimiorezistenti, in urma unui tratament (tratamentul anterior este
definit ca tratamentul pentru TB activa mai mult de o luna).
In cazul
monorezistentei la H
sau R, se recomanda prelungirea tratamentului antituberculos pana la
12 luni in cazul rezistentei la
H si 18 luni in cazul rezistentei la R.
Tratamentul TB multidrogrezistente MDR/XDR-TB
Tratamentul TB multidrogrezistente are importanta
practica deosebita datorita costurilor mari pe care le
implica si dificultatilor provocate de durata
prelungita, cu medicamente greu de tolerat.
In aplicarea PNCT se vor respecta
recomandarile din Ghidul pentru
managementul cazurilor de tuberculoza multidrog rezistenta (TB MDR),
editia 2005 care cuprinde principiile generale de diagnostic si
ingrijire a cazurilor de TB produsa cu germeni rezistenti la
medicamentele antituberculoase esentiale.
Pentru a se
evita erorile generate de utilizarea nerationala a medicamentelor de
linia a II-a, orice tratament cu aceste medicamente nu va putea fi inceput
decat dupa discutarea in cadrul comisiilor care functioneaza in centrele
de excelenta de la
Bucuresti si Bisericani, care vor indica regimul de tratament pentru
fiecare caz in parte.
Se
recomanda internarea tuturor pacientilor in unitati
spitalicesti care vor fi autorizate sa efectueze tratament cu
medicamente de linia a II-a. Centrele specializate de tratament al TB
chimiorezistente (de la
Bucuresti, din cadrul INPMN si de la Bisericani,
judetul Neamt) trebuie valorificate pentru tratamentul unui
numar cat mai mare de pacienti in faza intensiva. Alte
unitati spitalicesti care
au primit sau vor primi autorizarea sa efectueze tratament cu
medicamente de linia a II-a trebuie sa aiba posibilitatea sa
efectueze investigatiile bacteriologice necesare monitorizarii
intr-un laborator cu control al calitatii asigurat. De asemenea,
unitatile respective trebuie sa aiba asigurate masuri
corespunzatoare de control al transmiterii infectiei
antituberculoase. Pacientii
raman spitalizati obligatoriu cel putin pana la negativarea
microscopica a sputei.
Pentru
pacientii la care colectivul medical sau comisiile care
functioneaza in centrele MDR au stabilit ca nu au resurse terapeutice,
se recomanda luarea tuturor masurilor necesare prin solutii de izolare a cazurilor pentru
limitarea transmiterii infectiei. La aceasta categorie de
pacienti se va evita administrarea medicamentelor antituberculoase care nu
au decat rolul de a induce fenomene secundare si cheltuieli nejustificate
fara a aduce niciun beneficiu terapeutic.
Intrucat in tratamentul pacientilor cu MDR/XDR-TB
se utilizeaza medicamente mai putin active, mai greu de tolerat, mai
scumpe si cu reactii adverse mai frecvente, se impune respectarea
anumitor reguli:
- administrarea
medicamentelor trebuie sa fie zilnica, direct observata pe
toata durata tratamentului;
- inceperea
tratamentului se poate face cu scheme terapeutice empirice sau individualizate,
in functie de spectrul de sensibilitate al tulpinii izolate;
- tratamentul
trebuie sa cuprinda cel putin 3 medicamente antituberculoase
(preferabil 4 sau 5) la care bacilii s-au dovedit a fi sensibili sau, in lipsa
antibiogramei, minimum 3 medicamente care nu au fost inca administrate
bolnavului si care nu prezinta rezistenta
incrucisata cu cele folosite anterior.
- In cazul
cunoasterii sensibilitatii germenilor pentru cazul sursa de
infectie, se recomanda inceperea tratamentului in functie de
aceasta informatie.
- Medicamentele
cel mai greu tolerate pot fi impartite in cel mult doua prize. Se prefera administrarea unei doze
inainte de culcare (numai pentru pacientii internati in spital, sub
directa observatie).
Regimul de tratament individualizat utilizat
pentru tratamentul MDR-TB:
Are o
faza initiala empirica,
pana la finalizarea antibiogramei la medicamentele de linia I si a
II-a de la T0, apoi schema se adapteaza
in functie de rezultatele antibiogramei.
Stabilirea regimului de tratament se bazeaza
pe antibiograma efectuata pentru medicamentele de linia I si a II-a
(H/R/Z/E/S/K/PTM/CS/Q/PAS) intr-un LNR.
In
faza intensiva se folosesc 5-7 medicamente considerate a fi eficiente.
Schema
va cuprinde un medicament injectabil (S/Ak/K, Capreomicina).
Medicamentul
injectabil se administreaza zilnic pana la conversia culturii, apoi
cel putin inca 6 luni dupa conversia culturii, de preferat tot
zilnic.
In
faza de continuare se administreaza pe cale orala 4 medicamente la
care sensibilitatea este pastrata, pe toata durata
tratamentului.
Tratamentul
se face in spital sau in centrul MDR pana la conversia in cultura
(minim doua culturi consecutive negative).
Durata optima de spitalizare pentru MDR-TB
este de 120 de zile, conform anexei 19 la Normele metodologice de aplicare a Contractului-cadru
privind conditiile acordarii asistentei medicale in cadrul
sistemului de asigurari sociale de sanatate pentru anul 2008
aprobate prin Ordinul ministrului sanatatii publice si
al presedintelui Casei Nationale de Asigurari de
Sanatate nr.522/236/2008.
Durata
tratamentului este de 18 luni dupa conversia in cultura.
In
ambulatoriu tratamentul se va continua obligatoriu sub directa observare.
Dozele
folosite vor fi doze maximale.
Faza initiala, empirica
(pana la sosirea unei antibiograme fiabile de la LNR):
Pacientul suspect de a avea MDR-TB sau pacientul
identificat cu rezistenta HR, pana la obtinerea rezultatelor
antibiogramei de linia a II-a, va incepe tratamentul dupa o schema
stabilita empiric, pe baza datelor privind tratamentele anterioare sau pe
baza spectrului de sensibilitate cunoscut al sursei de imbolnavire.
Stabilirea unui regim empiric, atat in spital, cat si in ambulatoriu, se
poate face numai cu avizul colectivului medical al unitatii cu paturi
sau al celui de la nivel judetean, ce se intruneste periodic,
si/sau cu avizul CTJ al PNCT sau al Comisiei MDR de la nivel
judetean.
Pentru fiecare pacient
cu MDR/XDR-TB care incepe un tratamentul se completeaza Fisa de
tratament pentru cazul cu MDR-TB si Fisa de monitorizare a
evolutiei sub tratament a pacientului cu MDR-TB (anexa nr.12 care face parte integranta din prezentele norme metodologice).
In cazul in care se presupune ca germenii mai
sunt sensibili la medicamente de linia I, acestea se recomanda a fi
folosite (E, Z, S).
In situatia in care nu exista
certitudinea ca este vorba de MDR-TB, dar exista o foarte mare
probabilitate, se recomanda ca in schema sa se utilizeze numai
medicamente de linia I si a II-a in afara HIN si RMP, urmand ca in
cazul identificarii unei sensibilitati la RMP si/sau HIN sa se
modifice schema.
La pacientii care au avut esecuri
repetate dupa mai multe reluari de tratament cu medicamente de linia
I, sensibilitatea la aceste medicamente este putin probabila. In
acest caz se recomanda regimuri empirice care sa cuprinda cel
putin 3 medicamente neutilizate.
Pentru pacientii cu multiple tratamente cu
medicamente de linia I si a II-a, regimul de tratament va contine pe
cat posibil medicamente care nu au fost disponibile pana in prezent in
Romania (Capreomicina, PAS) si medicamente ce nu au fost folosite de
catre pacient.
Pentru pacientii la care nu se pot intocmi
scheme de tratament cu cel putin 3 medicamente active, se poate avea in
vedere si asocierea Claritromicinei sau Amoxicilinei cu inhibitori de
Beta-lactamaza.
La pacientii la care nu se poate intocmi o
schema empirica cu cel putin 3 medicamente neutilizate anterior,
pe baza datelor de anamneza terapeutica, pentru a se evita riscul de
monoterapie, este preferabil sa nu se initieze tratamentul empiric
si sa se astepte rezultatul antibiogramei.
Faza de tratament individualizat pe baza
rezultatelor antibiogramei
Se incepe dupa obtinerea antibiogramei
fiabile (intr-un LNR). Interpretarea se va face tinand cont de contextul
clinic si de evolutia bacteriologica a bolnavului. De exemplu,
in cazul in care un pacient devine negativ M si C sub un tratament
empiric, cu evolutie clinica si Rx favorabile, iar antibiograma
indica rezistenta la medicamentele folosite in schema, este
recomandabil sa nu se modifice schema eficienta.
Managementul
medicamentelor antituberculoase
Managementul medicamentelor presupune 4
functii fundamentale:
- selectie
- reprezinta alegerea unor medicamente de calitate, eficiente si cu
dozaje adecvate. Se prefera in general produse cu dozaj mare pe unitate
terapeutica si combinatii in doze fixe;
- procurare
- consta in cuantificarea necesarului de medicamente, alegerea metodei de
procurare, organizarea licitatiilor, stabilirea clauzelor contractuale,
asigurarea respectarii termenilor contractului de catre furnizori
si asigurarea calitatii medicamentelor;
- distributie - include proceduri vamale in cazul medicamentelor importate,
controlul stocului, managementul rezervelor si livrarea medicamentelor
catre depozitele de medicamente, unitatile sanitare si
furnizorii de servicii de sanatate.
- utilizare
- diagnosticare, prescriere, administrare si consum corect al
medicamentului. Cele mai multe dintre medicamentele de linia I sunt utile numai
pentru tratamentul TB.
In cadrul subprogramului curativ "Tratamentul
bolnavilor cu tuberculoza" achizitia medicamentelor si
materialelor sanitare specifice se efectueaza de catre unitatile sanitare
care deruleaza subprogramul in conformitate cu legislatia in domeniul
achizitiilor publice, in limita bugetului alocat. Sumele prevazute cu
aceasta destinatie sunt asigurate din bugetul Fondului national
unic de asigurari sociale de sanatate, in baza contractelor
incheiate distinct cu CASJ. Lista cuprinzand denumirile comerciale ale
medicamentelor pentru care nu se stabileste pret de referinta,
aferente denumirilor comune internationale, aprobata prin
hotarare a Guvernului, precum si materialele sanitare specifice care
se acorda bolnavilor beneficiari ai subprogramului curativ "Tratamentul
bolnavilor cu tuberculoza" se aproba prin ordin comun al ministrului
sanatatii publice si al presedintelui CNAS.
Eliberarea medicamentelor se face prin farmaciile cu circuit inchis ale
unitatilor sanitare, pe baza de condica, atat pentru
tratamentul spitalicesc, cat si pentru cel ambulatoriu.
Medicul pneumolog din ambulatoriu
recomanda schema de tratament si prescrie lunar medicamentele pentru
bolnavii aflati in tratament
si saptamanal sau ori de cate ori este nevoie pentru bolnavii
care intra in tratament.
In cazul pacientilor care primesc
tratamentul la nivelul DPF, medicamentele sunt pastrate in camera de
tratament si administrate de catre cadrul medical special instruit
din DPF.
Pentru pacientii care nu pot urma
tratament direct observat la nivelul DPF din diverse cauze, acesta este
administrat sub directa observare de catre o persoana special instruita care isi
asuma responsabilitatea corectitudinii administrarii (membri ai
familiei, invatatori, preoti, asistenti sociali din
comunitate, asistenti medicali comunitari) sau de catre MF.
MF ridica lunar, personal sau prin
intermediul unui delegat, de la
DPF medicamentele antituberculoase pentru bolnavii pe care
ii are in supraveghere/tratament. Le
pastreaza in cabinet, in plicuri individuale, si le
administreaza sub directa observatie, consemnand administrarea
fiecarei doze in fisa de tratament. La incheierea tratamentului,
fisa de tratament completata cu fiecare doza administrata
va fi dusa la DPF.
In cadrul proiectului DOTS plus, medicamentele
de linia a II-a sunt selectate, distribuite si utilizate dupa reguli
care corespund cerintelor internationale ale OMS si Green Light
Committee in cadrul unui sistem propriu finantat de catre GFATM.
Medicamentele antituberculoase necesare
realizarii chimioprofilaxiei la persoanele cu risc se
achizitioneaza din fonduri gestionate de MSP, prin intermediul ASPJ.
Unitatile sanitare care
deruleaza subprogramul "Tratamentul bolnavilor cu tuberculoza" au
obligatia gestionarii eficiente a mijloacelor materiale si
banesti, a organizarii evidentei contabile a cheltuielilor
si a organizarii evidentei nominale, pe baza codului numeric
personal, a beneficiarilor subprogramului.
Evaluarea
rezultatului tratamentului
Orice caz de TB inregistrat va fi evaluat in
momentul in care se cunosc toate informatiile necesare evaluarii, dar
nu mai tarziu de 12 luni de la data declararii.
In momentul
evaluarii se completeaza Fisa de evaluare a tratamentului
antituberculos (anexa nr.13 care face parte
integranta din prezentele norme metodologice).
Tabelul 7: Categoriile de
evaluare a rezultatului tratamentului
|
Categorie
|
Descriere
|
|
Vindecat (V)
|
Pacientul cu TB pulmonara confirmat
bacteriologic, care a urmat o cura completa de tratament si
care este negativ la sfarsitul tratamentului si cel putin la
inca un control anterior
|
|
Tratament
complet
(T)
|
Pacientul care a urmat o cura
completa de tratament, dar care nu are criteriile pentru a fi evaluat ca
Vindecat sau Esec (fie nu a fost confirmat bacteriologic, fie
nu are doua controale bacteriologice, din care unul la sfarsitul
tratamentului si celalalt cu o ocazie anterioara, sau
localizarea bolii a fost extrapulmonara)
|
|
Esec (E)
|
Cazul care ramane pozitiv la examenul
bacteriologic dupa 4 luni de tratament corect administrat sau cazul initial negativ la examenul bacteriologic si care devine pozitiv
la controlul de la terminarea fazei intensive a tratamentului vor fi evaluate
ca Esec".
Cazurile evaluate ca Esec" vor
fi reinregistrate imediat ca "Retratament pentru esec" (sau cazuri
cronice daca esecul a fost constatat in cursul sau la sfarsitul
unui retratament) si vor incepe o cura de retratament cu regimul II
sau individualizat in functie de rezultatul antibiogramei
|
|
Abandon (A)
|
Pacientul care a intrerupt tratamentul mai
mult de doua luni consecutive sau mai mult de 20% din totalul prizelor indicate
Pacientii cu intreruperi ale tratamentului
mai scurte de 2 luni vor recupera prizele omise la sfarsitul fazei de
tratament in care acestea au fost inregistrate, dar nu mai mult de 20% din
numarul total al prizelor
|
|
Decedat (D)
|
Pacientul care decedeaza din orice cauza in
timpul tratamentului pentru TB
La aceste cazuri se va mentiona intr-o
rubrica speciala cauza decesului: TB (simbol pentru evaluare: D") sau alta cauza (simbol pentru
evaluare: d").
Cazurile declarate post-mortem vor fi imediat evaluate
ca Decedate
|
|
Mutat (M)
|
Pacientul transferat dupa inregistrare
si declarare, in timpul tratamentului antituberculos, intr-un alt DPF pentru
continuarea tratamentului
|
|
Pierdut (P)
|
Pacientul care a abandonat tratamentul si
care nu mai este gasit la adresa cunoscuta pentru a fi recuperat
|
|
Continua
tratamentul
(C)
|
Pacientul care isi continua
tratamentul peste 12 luni
|
Pacientii care nu au luat deloc tratament anti TB la
12 luni de la inregistrare vor fi evaluati ca Abandon sau Pierdut".
Tabelul 8: Categoriile de
evaluare finala a pacientilor cu MDR-TB
|
Categorie
|
Descriere
|
|
Vindecat
|
Un pacient MDR care:
- a efectuat o
cura completa de tratament conform protocolului tarii (in
Romania, programul DOTS plus prevede continuarea tratamentului inca 18
luni dupa conversie);
-are culturi negative
in ultimele 12 luni de tratament;
- a avut minimum 5
culturi efectuate in ultimele 12 luni de tratament;
Ca exceptie, un
pacient poate fi considerat vindecat chiar daca are numai o cultura
pozitiva in acest interval, dar nu are semne clinice sau Rx de
activitate
|
|
Tratament incheiat
|
Un pacient MDR-TB care a
incheiat tratamentul in acord cu protocolul programului DOTS plus, dar nu
indeplineste criteriile pentru a fi evaluat "Vindecat" sau "Esec"
datorita lipsei rezultatelor bacteriologice
|
|
Esec
|
Un pacient:
- cu mai mult de o
cultura pozitiva in ultimele 12 luni de tratament, dintr-un minimum
de 5 culturi efectuate in ultimele 12 luni; sau
- cu una dintre
ultimele 3 culturi finale pozitiva; sau
- cu culturi persistent
pozitive si se ia decizia clinica de a intrerupe tratamentul; sau
- la care se decide
intreruperea definitiva a tratamentului datorita
intolerantelor la medicamente
|
|
Abandon
|
Un pacient:
- care a intrerupt
tratamentul pentru doua luni consecutive sau mai mult;
- caruia i s-a
oprit tratamentul de catre clinician datorita numeroaselor
intreruperi, mai scurte de doua luni
|
|
Decedat
|
Pacientul cu MDR-TB
care decedeaza pe parcursul tratamentului, indiferent de cauza
(pentru aceste cazuri se va inscrie intr-o rubrica speciala cauza
decesului: TB sau alta cauza)
|
|
Mutat
|
Pacientul cu MDR-TB
care se muta intr-o alta unitate teritoriala in timpul
tratamentului.
|
|
Pierdut
|
Pacientul cu MDR-TB
care intrerupe tratamentul si care nu mai poate fi recuperat, intrucat
nu mai locuieste la adresa cunoscuta
|
Atitudinea de urmat in caz de
abandon:
caz
pozitiv la microscopie: se evalueaza tratamentul anterior ca "Abandon", se
reinregistreaza cazul ca "retratament dupa abandon" si se incepe
o noua cura de tratament;
caz
negativ la microscopie:
pozitiv
la cultura: se evalueaza tratamentul anterior ca "Abandon", se
reinregistreaza ca "Retratament dupa abandon" si se incepe o
noua cura de tratament;
negativ
la cultura: se mentine in observatie prin control bacteriologic
cel putin trimestrial timp de 1 an si ori de cate ori este nevoie.
Daca microscopia sau cultura se
pozitiveaza, se reinregistreaza ca "Retratament dupa abandon"
si se incepe un nou tratament.
Preventia
TB
1 Vaccinarea BCG
Vaccinarea BCG este o metoda de imunizare
activa prin care se realizeaza o profilaxie antituberculoasa
relativa, care nu impiedica infectarea cu MT si nici nu
intrerupe lantul epidemiologic al bolii.
Indicatiile vaccinarii
In Romania,
BCG vizeaza obligatoriu doar nou-nascutii. Vaccinarea se
efectueaza nediscriminatoriu la toti nou-nascutii, la
varsta de 4-7 zile (daca nu exista contraindicatii), inainte de
externarea din maternitate si fara testare tuberculinica
prealabila. Daca din diverse motive nou-nascutul nu a putut fi
vaccinat in maternitate si nu prezinta contraindicatii,
urmeaza sa fie recuperat vaccinal de catre MF, pana la
varsta de 3 luni, fara testare tuberculinica.
Controlul formarii cicatricei
postvaccinale BCG se efectueaza dupa varsta de 6 luni a sugarului de
catre MF, cu ocazia examinarilor de bilant. Repetarea
vaccinarii nu se justifica. Revaccinarea s-a sistat in Romania din
anul 1998.
Tehnica
vaccinarii BCG este detaliata in anexa nr.14 care face parte integranta din prezentele norme
metodologice.
2 Chimioprofilaxia
Scopul chimioprofilaxiei TB este de a impiedica
dezvoltarea unei TB active la persoanele care au venit in contact cu o
sursa de infectie (bolnav cu TB pulmonara cu microscopie
pozitiva).
Se adreseaza in special copiilor,
adolescentilor (12-16 ani) si tinerilor (pana la19 ani).
In stabilirea indicatiilor de administrare a
chimioprofilaxiei se tine cont de urmatoarele criterii de
interpretare a testului cutanat la
PPD (tabelul 9), dar si de varsta si starea de
imunitate ale persoanei examinate
Tabelul 9: Interpretarea testului
cutanat la PPD
|
DIMENSIUNI
|
REZULTATUL INTRADERMOREACTIEI
|
|
< 5 mm
|
NEGATIV
|
|
5-9 mm
|
NEGATIV in general
dar
POZITIV: subiecti cu HIV/SIDA
INDOIELNIC:
contact recent si repetat cu un caz de TB pulmonara BK+
|
|
10-17 mm
|
POZITIV daca este un
factor de risc
|
|
> 18 mm
|
POZITIV
|
Indicatiile chimioprofilaxiei:
Primul pas este excluderea TB active.
1. Nou-nascuti din focarul de TB - pentru detalii se va consulta ghidul diagnosticului
TB la copil, cap. IV.
2. Copii 0- 14 ani:
cei
cu IDR pozitiv, timp de cel putin 6 luni;
cei
cu IDR negativ sau indoielnic, timp de 3 luni, apoi repeta IDR. In caz de
viraj tuberculinic (IDR pozitiv), chimioprofilaxia se continua pana
la cel putin 6 luni, iar in caz de IDR negativ, se intrerupe numai
daca dispare sursa de contagiune (negativare bacteriologica sau
izolare).
3. Adolescenti si adulti pana la 35 de ani, numai la
persoanele care prezinta factori de risc si au IDR pozitiv:
boli
imunosupresoare (leucemii, limfoame, boala Hodgkin, imunodeficiente
castigate sau dobandite);
imunosupresie
medicamentoasa (chimioterapie anticanceroasa, steroizi);
insuficienta
renala cronica;
pneumoconioze;
diabet
zaharat insulino-dependent prost controlat;
sindrom
de malabsorbtie, subnutritie cronica, ulcer duodenal cronic;
gastrectomizati,
in special cei cu nutritie proasta.
Chimioprofilaxia
consta in monoterapie cu Izoniazida (H), administrata zilnic
(7/7), 10 mg/kgc/zi sau 200mg/m2 suprafata corporala
la copii, 5 mg/kgc/zi, la adulti, (maximum 300 mg/zi) timp de cel
putin 6 luni. Fisa pentru chimioprofilaxie este prezentata in anexa
nr.15 care face parte integranta din prezentele norme
metodologice.
In cazul unui contact cu sursa bK H rezistenta poate fi luata in
considerare profilaxia si cu alte medicamente antituberculoase decat Izoniazida.
Chimioprofilaxia dubla sau cu mai
multe medicamente este in principiu, interzisa.
La profilaxia medicamentoasa se
recomanda asocierea Piridoxinei
(vitamina B6), 250mg/zi, in special copiilor alaptati
la san, copiilor cu dieta carentiala proteica,
infectatilor cu HIV, persoanelor cu boli care predispun la neuropatii.
Chimioprofilaxia la contactii HIV negativi ai pacientilor cu MDR-TB
Nu exista un consens
international privind indicatiile si schemele terapeutice
folosite pentru tratamentul chimioprofilactic al contactilor
pacientilor cu MDR-TB.
In cazul contactilor cu risc mare de
progresie a infectiei latente cu germeni multidrog rezistenti spre
boala (status imunitar deficitar), se recomanda administrarea
tratamentului chimioprofilactic, in timp ce in cazul contactilor
imunocompetenti poate fi luata in consideratie numai
supravegherea fara tratament timp de minimum 2 ani.
Regimurile recomandate de
chimioprofilaxie:
- Pirazinamida
(25-30 mg/kg corp/zi) plus Etambutol (15-25 mg/zi);
-Pirazinamida
(25-30 mg/kg/zi) plus o quinolona cu activitate antituberculoasa
(Ciprofloxacin, Ofloxacin sau Levofloxacin).
Durata recomandata: 12 luni pentru
imunodeprimati si cel putin 6 luni pentru imunocompetenti.
3 Controlul
transmiterii infectiei tuberculoase
Masuri generale de prevenire a
infectiei:
- tratamentul prompt
al bolnavilor diagnosticati;
- igiena tusei;
- dilutia
bacililor in atmosfera: ventilatie eficienta, lumina
naturala (radiatia solara), radiatia ultravioleta.
Masuri speciale in
unitatile de ingrijire a bolnavilor de TB:
- spitalizarea bolnavilor cu TB
pulmonara cu microscopie pozitiva, in faza intensiva, in
conditii adecvate de habitat;
- doar pacientii cu TBconfirmata
pot fi admisi in sectia de TB;
- pacientii cu TB vor fi
izolati de ceilalti pacienti cu afectiuni pulmonare; in
cazul in care pacientii cu TB se
deplaseaza in spatii comune sau in alte sectii, vor purta
masti chirurgicale pentru evitarea contaminarii aerului in
zonele vizitate;
- se va evita contactul persoanelor
infectate cu HIV cu bolnavi de TB, in
special cu cei cu microscopie pozitiva;
- personalul medical va folosi
obligatoriu masti de protectie a respiratiei, conform recomandarilor OMS si ECDC, in special in zonele cu risc crescut (camere de recoltare
a sputei, saloane cu pacienti contagiosi, laborator, in timpul
procedurilor producatoare de aerosoli, servicii de bronhologie);
- recoltarea sputei se va face in
spatii special amenajate si in recipiente de unica
folosinta care ulterior se incinereaza;
- va fi asigurata ventilatia
adecvata naturala sau artificiala, pentru toate spatiile in
care sunt internati bolnavi cu TB, si flux de aer dirijat si
filtru HEPA in spatiile in care sunt internati bolnavi cu MDR-TB;
- desemnarea unor persoane din unitate
care vor fi responsabile de constituirea si mentinerea unui program
de control al infectiei tuberculoase (Ordinul ministrului sanatatii publice
nr 916/2006 pentru aprobarea normelor de supraveghere, prevenire si
control al infectiilor nosocomiale in unitatile sanitare)
- dezinfectia chimica a aerului si
a suprafetelor potential contaminante se va
face conform Ordinului ministrului sanatatii publice
nr 261/2006 pentru aprobarea normelor tehnice privind curatarea,
dezinfectia si sterilizarea in unitatile sanitare, publicat
in Monitorul Oficial Nr.128 partea I-a din 21 februarie 2007.
Interventii pentru schimbarea
comportamentelor
MSP in colaborare cu INPMN si institutele de
sanatate publica coordoneaza activitatile de IEC,
elaborate pe baza experientei specifice a Romaniei; eficienta
acestora poate spori, daca alaturi de organele de decizie
guvernamentale sunt implicate, in vederea adoptarii unor comportamente
favorabile sanatatii, si ONG-uri, fosti
pacienti, reprezentanti ai comunitatii,
intreprinzatori particulari. La nivelul judetelor aceasta
responsabilitate revine managerilor judeteni ai PNCT care vor avea
sprijinul compartimentelor de promovare a sanatatii de la
nivelul ASPJ.
Materiale IEC care pot fi utilizate vor fi disponibile pe site-ul MSP si INPMN, urmand a fi publicate
si difuzate gratuit in functie de necesitati. Acestea pot
include: Ghidul pacientului TB pentru copii si Ghidul pacientului TB
pentru adulti, pliante, brosuri, postere etc.
Ziua mondiala
de lupta impotriva TB
In fiecare an, la data de 24 martie se va marca ziua
mondiala de lupta impotriva TB, urmand tematica propusa de OMS.
Minimal se va organiza o conferinta de presa la nivel central
si judetean pentru prezentarea situatiei curente a endemiei TB
si pentru obtinerea sprijinului comunitatii in vederea rezolvarii
dificultatilor intampinate. In functie de bugetul disponibil se
pot organiza si alte activitati (concursuri, distributie de
pliante si brosuri etc.).
Interventia
prin mass - media
Se vor populariza/publica materiale educative
referitoare la TB
in ziare, reviste; se vor prezenta
la radio emisiuni cu aceeasi tema, se va introduce si extinde transmiterea pe mai multe canale
de televiziune a unor filme de scurt metraj sau spoturi publicitare avand ca
mesaje depistarea si tratamentul corect al TB.
Tot prin intermediul mass - media trebuie schimbata atitudinea
reticenta a colectivitatii fata de pacientii cu
TB. Comunitatea trebuie sa fie mobilizata pentru a interveni in
sprijinul pacientilor prin suport psihologic, prin acte de caritate; daca
se evita stigmatizarea si marginalizarea sociala, exista
sansa obtinerii unei compliante depline.
Cu sprijinul compartimentelor de promovare a sanatatii
de la nivelul ASPJ se vor multiplica afisele, posterele, calendarele,
pliantele tematice deja existente si se vor concepe altele noi.
Se va avea in vedere organizarea unor actiuni
specifice pentru grupurile vulnerabile (romi, persoane fara
adapost, detinuti etc.).
Site-ul web www.tuberculoza.ro va fi intretinut
periodic, fiind adaugate informatii utile pentru pacienti
si familiile acestora. Se va face publicitate site-ului prin anunturi
in cotidiene si brosuri de publicitate.
Aderenta
pacientului la tratament
Aderenta la tratament inseamna ca
un pacient urmeaza cu strictete terapia recomandata, luand toate
medicamentele prescrise pe intreaga durata a acesteia. Aderenta este
importanta deoarece TB este aproape intotdeauna curabila daca
pacientul urmeaza tratamentul.
Nonaderenta reprezinta refuzul sau
incapacitatea pacientului de a lua medicamentele prescrise conform
instructiunilor. Acest comportament reprezinta cea mai mare
problema in controlul TB si poate avea consecinte grave.
Un pacient neaderent la tratament poate:
- avea o durata
mai lunga a bolii sau o boala mai severa;
- transmite TB
altora;
- dezvolta si
transmite o MDR-TB;
- deceda ca urmare a
intreruperii tratamentului.
Pacientii si personalul sanitar sunt in
egala masura responsabili pentru asigurarea aderentei la
tratament. Decizia pacientului si a familiei de a administra sau nu
medicamentele depinde in foarte mare masura de ajutorul pe care il
primesc sau nu din partea personalului sanitar atunci cand il solicita.
Educatia pacientului este vitala.
Rolul retelei
medicale in diminuarea nonaderentei la tratamentul anti TB
Personalul sanitar, medicii, asistentii
medicali din reteaua de pneumologie, MF, asistentii medicali ai MP
si asistentii medicali comunitari trebuie sa isi rezerve
timp pentru a explica, in mod repetat, in limbaj simplu, cate medicamente trebuie
luate si cand si sa se asigure ca explicatiile au fost
intelese. Dialogul, participarea pacientului la discutii
reprezinta elemente- cheie ale comunicarii interpersonale. Aceasta
activitate trebuie desfasurata atat in cursul spitalizarii,
cat si in faza de continuare a tratamentului in ambulatoriu.
Aceleasi mesaje pot fi transmise, atat in
spitale, cat si in ambulatorii, prin intermediul unor sisteme de
radioficare cu circuit intern.
In anexa nr.16 , care face parte integranta din prezentele norme metodologice, sunt
prezentate pe scurt ideile principale pentru discutia cu pacientii la
diferite momente ale tratamentului si in situatii particulare. Informatiile
cuprinse in anexa amintita pot fi tiparite pentru a servi ca aide
memoire personalului sanitar.
Un loc important in evaluarea gradului si
cauzelor de noncomplianta revine psihologilor, a caror
interventie - consult si sfat psihologic repetat - poate fi
esentiala in descoperirea riscului de nonaderenta la
tratament si in diminuarea acestui tip comportamental.
Interventia
serviciilor de asistenta sociala
Serviciile de asistenta sociala din
cadrul administratiilor publice locale vor fi implicate in acest tip de
actiuni IEC.
Asistentii sociali, a caror
prezenta in structura de supraveghere si control al TB este
necesara, pot interveni, dupa efectuarea anchetelor sociale, in sprijinul
financiar al pacientului (obtinerea de ajutoare sociale, pensii de
invaliditate, ajutoare de handicap), in plasarea pacientilor
fara domiciliu in asezaminte medico-sociale; scopul acestor
demersuri este de a spori aderenta la tratament a bolnavilor de TB. Pot fi
folosite stimulente sub forma bonurilor valorice pentru alimente, distribuite
de catre asistentii sociali in colaborare cu medicii pneumologi numai
pacientilor care urmeaza tratamentul direct observat in ambulatoriu.
Sprijinul oferit de mediatorii comunitari poate fi
esential in diminuarea noncompliantei pacientilor la tratament.
Suportul confesional, oferit prin intermediul preotilor de
caritate care isi desfasoara activitatea in spitale nu
trebuie neglijat in prevenirea abandonului tratamentului.
Dezvoltarea
resurselor umane
Scopul pe termen lung al dezvoltarii
resurselor umane pentru controlul TB este de a se ajunge la situatia in
care personalul de la diferite niveluri ale sistemului de sanatate sa
dobandeasca abilitatile, cunostintele si
atitudinea necesare (cu alte cuvinte, sa fie competent) pentru a
implementa cu succes si a sustine activitatile de control
al TB, inclusiv implementarea de strategii noi, revizuite. Fara
atingerea si mentinerea acestui scop nu va fi posibil sa se
atinga si sa se sustina tintele globale de
control al TB.
Dezvoltarea resurselor umane este parte integranta
a PNCT.
Obiective
- imbunatatirea
programelor existente de formare in controlul TB;
- identificarea
deficientelor de performanta generate de lipsa de
cunostinte sau de abilitati;
- identificarea
personalului nou - intrat in sistem si facilitarea accesului acestuia la
programe de formare corespunzatoare;
- revizuirea
periodica a programei universitare a medicilor, precum si cea a
asistentilor medicali pentru a se asigura ca noii absolventi
sunt pregatiti a lucra in domeniul controlului TB, inclusiv in cadrul
laboratoarelor bK;
- corelarea
formarii pentru controlul TB cu formarea pentru controlul HIV/SIDA.
Activitati:
- constituirea unui
grup de coordonare a formarii din reprezentanti ai institutiilor
de invatamant, ai personalului din teren, ai organizatiilor
profesionale;
- evaluarea nevoilor
de formare in functie de setul - standard de performanta a
activitatii si de fisele de post si analiza datelor
pentru stabilirea domeniilor care necesita a fi
imbunatatite;
- pregatirea
planurilor de formare pe termen scurt (anuale) si mediu, incluzand
obiectivele si activitatile necesare pentru atingerea
fiecarui obiectiv;
- organizarea
cursurilor de formare la nivel central, regional si judetean;
- pregatirea
propunerilor de buget pentru activitatile de formare, controlul
si managementul fondurilor, monitorizarea cheltuielilor, raportare
financiara, utilizarea rapoartelor financiare pentru luarea deciziei;
- evaluarea
implementarii planului de formare (evaluarea procesului de formare,
evaluarea rezultatelor formarii, revizuirea planului de formare conform
rezultatelor monitorizarii si evaluarii);
- asigurarea
colaborarii cu organizatii profesionale in vederea obtinerii
creditelor pentru educatie medicala continua;
- asigurarea
legaturii cu organizatii si agentii internationale
pentru accesul la asistenta tehnica si financiara
pentru formare si participarea la cursuri de formare la nivel
international pentru personalul cheie implicat in PNCT.
Formatorii:
- cadre universitare
de la nivelul universitatilor de medicina si farmacie
si al colegiilor pentru asistenti medicali;
- profesionisti
din domeniul pneumologiei special pregatiti pentru formarea
continua a personalului prin cursuri de formare de formatori;
- profesionisti
in domeniul medicinei de laborator special pregatiti pentru formarea
continua a personalului prin cursuri de formare de formatori.
Cum este organizata formarea:
- la nivel
universitar, in cadrul disciplinei de pneumologie, si la nivelul
colegiilor pentru asistenti medicali;
- la nivel
postuniversitar, prin cursuri scurte organizate la nivel central, regional
si judetean;
- prin studiu individual
folosind instrumente ale invatamantului la distanta
(site web, CD-uri educationale etc.).
Cercetarea
Se va urmari furnizarea catre CTJ ai PNCT a informatiilor
si oportunitatilor pe care ei le pot folosi pentru a lua acele
decizii care sa imbunatateasca performantele PNCT.
Se va acorda prioritate urmatoarelor teme de cercetare:
analiza
cost-beneficiu in managementul bolnavului de TB in cadrul aplicarii strategiei
DOTS;
evaluarea
impactului vaccinarii asupra endemiei TB in Romania;
identificarea
tulpinilor de micobacterii si punerea in evidenta a
rezistentei multiple prin genotipare sau metode fenotipice rapide;
metode
neconventionale in diagnosticul TB: IGRA, PCR etc.;
valoarea
examenului bacteriologic din prelevatele obtinute prin bronhoscopie;
valoarea
examenului bacteriologic in functie de calitatea sputei examinate;
studiu
privind cauzele nonaderentei la tratamentul antituberculos si metode
de ameliorare;
studiul
caracteristicilor endemiei TB in grupurile populationale vulnerabile;
supravegherea
evolutiei chimiorezistentei MT la
nivel national;
controlul extern al
calitatii antibiogramei pentru medicamentele de linia I si linia
a a II-a.
Supervizarea
Este o activitate importanta, continua,
sistematica. Utilizeaza mijloace specifice si ajuta persoanele
care isi desfasoara activitatea in domeniul controlului TB
sa isi imbunatateasca performantele prin
ameliorarea cunostintelor, abilitatilor si a
atitudinilor, precum si a motivatiei pentru munca
desfasurata.
Urmareste respectarea
recomandarilor cuprinse in PNCT, identificarea cat mai precoce a
dificultatilor intampinate si a eventualelor erori in
implementarea activitatilor si formuleaza recomandari
in vederea cresterii performantei PNCT.
Este organizata pe diferite niveluri:
- de la nivelul
unitatii centrale a PNCT la judete;
- de la unitatile
judetene ale PNCT la unitatile teritoriale.
Sunt urmarite in paralel si integrate
doua aspecte importante legate de activitatile de control al TB:
- activitatile
de diagnostic, tratament, monitorizare a cazurilor de TB si de
supraveghere epidemiologica a TB in teritoriu;
- activitatea
laboratoarelor de bacteriologie bK: folosirea tehnicilor standardizate si
controlul calitatii diagnosticului bacteriologic al TB.
Este efectuata de catre supervizori,
membri ai Comisiei de supervizare-monitorizare a implementarii PNCT,
denumita in continuare Comisia de supervizare, pentru unitatile
de pneumoftiziologie, si de catre membrii Grupului de lucru pentru
laboratoare bK, pentru laboratoarele de bacteriologie bK.
Supervizorii sunt medici pneumologi, respectiv
personal cu pregatire superioara din laboratoarele de bacteriologie
bK, cu preocupari si rezultate deosebite in domeniul
activitatilor de control al TB si disponibilitate de a efectua
aceasta activitate si sunt numiti prin ordin al ministrului
sanatatii publice, la propunerea coordonatorului national
al PNCT.
Vizitele de supervizare de la UCM la judete
pentru unitatile de pneumoftiziologie se desfasoara
dupa cum urmeaza:
- sunt efectuate de
catre 2-3 membri ai Comisiei de supervizare, la nivelul fiecarui
judet/ sector din municipiul Bucuresti, dedoua ori pe an sau ori
de cate ori este nevoie; planificarea acestor vizite este efectuata de
catre coordonatorul Comisiei de supervizare. Unitatile care
urmeaza sa fie vizitate vor fi anuntate cu cel putin 10
zile anterior efectuarii vizitei;
- sunt vizitate toate
unitatile care desfasoara activitati legate
de controlul TB: DPF, spitalele/sectiile de pneumoftiziologie,
laboratoarele de bacteriologie bK;
- se completeaza
chestionarele specifice fiecarui tip de unitate, care sunt actualizate
periodic (anual), in functie de rezultatele inregistrate si
problemele identificate la nivel national; aceste chestionare sunt
elaborate de catre membrii Comisiei de supervizare si sunt acceptate
de comun acord - ele constituie instrumentul de lucru pentru efectuarea acestor
vizite;
- pe langa
culegerea de informatii referitoare la activitatile de control
al TB, supervizorii au rolul de a informa si indruma personalul din
unitatile de pneumoftiziologie in legatura cu
activitatile de control al TB;
- la sfarsitul
vizitei ASPJ este informata de catre membrii Comisiei de supervizare
asupra principalelor constatari si recomandari de ameliorare a
activitatilor de control al TB din judet;
- se redacteaza
un raport narativ care contine aceste constatari si
recomandari si care se trimite ulterior la UCM a PNCT, la ASP - MSP si la ASPJ.
Vizitele de supervizare de la unitatea
judeteana la unitatile teritoriale se
desfasoara dupa cum urmeaza:
- sunt efectuate de
catre CTJ al PNCT, trimestrial sau ori de cate ori este nevoie, la toate
DPF din judet;
- se completeaza
un chestionar specific, elaborat si acceptat de comun acord de catre
membrii Comisiei de supervizare;
- se realizeaza
informarea si indrumarea colegilor din teritoriu asupra
activitatilor de control al TB;
- se formuleaza
recomandari care sunt inaintate ASPJ si managerului
unitatii de care apartine DPF respectiv;
- in baza
arondarii teritoriale a MF la medicii specialisti pneumologi care
isi desfasoara activitatea in DPF, acestia vor efectua
vizite de supervizare la cabinetele individuale ale MF de doua ori pe an
sau ori de cate ori este nevoie; se completeaza un chestionar specific.
Vizitele de supervizare pentru laboratoarele de
bacteriologie bK:
- constituie o
componenta importanta a controlului calitatii
diagnosticului bacteriologic al TB;
- anual, fiecare
laborator judetean de bacteriologie bK este vizitat de catre un
membru al Grupului de lucru pentru laboratoare al PNCT. Planificarea acestor
vizite este in responsabilitatea coordonatorului retelei nationale de
laboratoare de bacteriologie bK;
- se completeaza
un chestionar specific, care urmareste toate aspectele relevante care
ar putea influenta rezultatele examenului bacteriologic (probleme de
personal, tehnici de lucru, controlul calitatii diagnosticului,
masuri de control al infectiilor in cadrul laboratorului);
chestionarul este elaborat si acceptat de comun acord de catre
membrii Grupului de lucru pentru laboratoarele de bacteriologie bK al PNCT;
- fiecare responsabil
judetean pentru laboratoarele de bacteriologie viziteaza de doua
ori pe an sau ori de cate ori este nevoie toate laboratoarele de bacteriologie
bK din judet; efectueaza controlul extern al calitatii
diagnosticului bacteriologic si indrumarea metodologica a colegilor
din laboratoarele vizitate.
Se urmareste si modalitatea de
comunicare a unitatilor de pneumoftiziologie intre ele, cu
laboratoarele de bacteriologie bK, cu CTN al PNCT, precum si cu alte
institutii, programe, categorii profesionale implicate in
activitatile de control al TB: epidemiologi,MF, penitenciare, Programul
de control al HIV/SIDA, asistenti comunitari, mediatori medicali,
primarii, organizatii neguvernamentale care isi
desfasoara activitatea in teritoriu etc.
Urmarirea respectarii
recomandarilor cuprinse in raportul vizitei de supervizare este
responsabilitatea CTJ al PNCT si a ASPJ.
Concluziile rezultate in urma acestor vizite vor
fi cuprinse intr-un raport anual realizat la nivelul Comisiei de supervizare si
care va fi inaintat ASP - MSP.
Managementul
circuitului informational
Circuitul
informational al datelor privind TB se efectueaza atat in sistem
clasic, pe suport hartie, cat si electronic, printr-un soft special destinat
colectarii datelor privind TB. Ambele cai au avantaje si dezavantaje si
se completeaza reciproc.
Pentru
inregistrarea in format electronic a datelor se utilizeaza:
-sistemul
informational "Supravegherea epidemiologica a TB si
monitorizarea PNCT" in Microsoft SQL Server, denumita in continuare soft;
si
-
baza nationala de date din Fox
Pro.
Pentru ca sistemul informational sa fie operativ
este necesar ca toate unitatile din reteaua de pneumoftiziologie
sa completeze si sa transmita corect, complet si in
termenele stabilite mai jos informatiile solicitate conform formularelor
standard cuprinse in anexele nr. 9 - 13 care fac parte integranta din
prezentele norme. In conformitate cu prevederile Hotararii Guvernului nr.
589/2007 pentru aprobarea circuitului informational al fisei unice de raportare
a bolilor transmisibile, pentru inregistrarea/circularea si transmiterea
datelor privind TB vor fi folosite fisele specifice prevazute in anexele
nr. 4, 7, 9, 10, 12, 13, 15 si 17 care fac parte integranta din
prezentele norme metodologice.
Toate
DPF care apartin de MSP, precum si unitatile care
joaca rolul dispensarelor TB din MJ, MA si MIRA introduc in soft datele
de luare in evidenta, monitorizare si evaluare ale
fiecarui pacient inregistrat in
Registrul de TB. In momentul luarii in evidenta a unui pacient,
din soft se tipareste automat
fisa de declarare a cazului; in momentul evaluarii se
tipareste fisa de evaluare, iar in momentul transferului - fisa
de transfer.
Fisele
de declarare semnate si parafate de catre medicul care a luat cazul in
evidenta sunt trimise CTJ al PNCT, care le centralizeaza si
le duce la ASPJ in
prima zi lucratoare a lunii, pentru luna precedenta. Apoi, dupa
maximum 5 zile lucratoare, acestea sunt trimise la INPMN, de preferinta
cu masina destinata activitatilor PNCT, sau prin posta.
Fisele
de evaluare, semnate si parafate de catre medicul care a avut in
evidenta cazul, pentru cazurile de TB luate in evidenta cu 13
luni in urma sunt trimise CTJ care le centralizeaza si le
trimite impreuna cu declararile din luna precedenta tot la INPMN.
Atat
fisele de declarare, cat si cele de evaluare vor fi insotite de
cate un borderou care sa evidentieze:
- pentru declarari: numarul de
cazuri noi, recidive, retratamente pentru abandon, esecuri, cronici,
numarul de "K" ("Continua tratamentul") si numarul cazurilor
preluate prin transfer; se va mentiona numarul copiilor cuprinsi
in declararea lunii respective.
Varsta
unui pacient este calculata din diferenta in ani intregi dintre data
inceperii tratamentului (sau data declararii pentru pacientii care nu
au luat tratament) si data nasterii. Categoria "copii" cuprinde
cazurile cu varsta intre 0 si 14 ani inclusiv (daca pacientul are 15
ani impliniti la data inceperii tratamentului antituberculos sau la data
declararii, este considerat adult);
-
pentru evaluari: numarul de cazuri vindecate, cu tratament complet,
cu abandon, esec, deces prin TB ("D"), deces in timpul tratamentului, dar
cu alte cauze decat TB ("d"), evaluate "Mutat" sau "Pierdut" sau "Infirmat'.
Circuitul fisei de transfer se regaseste in
anexa nr. 9 care face parte integranta din prezentele norme metodologice.
La INPMN datele din fisele de declarare
pentru anul in curs si din fisele de evaluare din anul precedent sunt introduse in Fox-Pro.
Din baza de date astfel constituita se pot efectua raportari avansate
in Fox-Pro si Epi-Info si exportari in TESSy.
Noul
soft pentru colectarea datelor privind TB este o aplicatie proiectata
pentru web, iar utilizatorii lucreaza in pagini web accesate prin internet direct de pe server.
Aplicatia
special creata pentru gestionarea datelor privind TB este structurata
pe 3 nivele:
nivelul
primar, unde sunt colectate datele, la
DPF si laboratoarele bK;
nivelul
intermediar, dispensarul judetean unde functioneaza UJ;
nivelul
central, UC.
Datele
introduse de catre nivelul DPF apar instantaneu la nivel intermediar (UJ)
si central (UC).
CTJ
al PNCT vizualizeaza datele introduse de catre DPF-urile din
teritoriul sau, efectueaza raportari si valideaza
rezultatele la tratament. Recordurile care contin greseli/omisiuni,
precum si cazurile evaluate incorect sunt invalidate. CTJ ia legatura
cu DPF-ul in cauza, care face corecturile.
UC
poate vizualiza toata situatia pe tara global, pe
judete si pe dispensare si poate efectua raportari.
Identifica recorduri incorecte/cu omisiuni si ia legatura cu CTJ
si cu DPF-ul respectiv pentru corecturi.
Toate
datele aparute pe parcursul monitorizarii unui pacient
(internari, modificari ale tratamentului, prize omise, reactii
adverse, rezultate ale controalelor bacteriologice, infirmare, transfer,
evaluare etc.) vor fi operate cat mai repede atat in Registrul de TB, cat
si in calculator si vor fi disponibile in server, la toate cele 3
niveluri.
Aplicatia
ofera posibilitatea furnizarii unor rapoarte agregate trimestriale
si anuale privind date legate de morbiditate, investigatii
bacteriologice si tratamente la toate cele 3 niveluri.
Datorita
faptului ca datele sunt disponibile in mod operativ la toate cele 3
niveluri: local, judetean si central, masurile corective care se
impun pot fi luate mult mai rapid.
Situatiile
trimestriale si anuale referitoare la endemia TB la nivel national
vor fi disponibile tuturor medicilor pneumologi cu ocazia sesiunilor de comunicari
ale INPMN, publicate in revista "Pneumoftiziologia' si pe site-ul INPMN.
Circuitul
informational al cazurilor MDR/XDR-TB
Cazurile
de MDR-TB sunt anuntate, declarate si inregistrate atat in Registrul
de TB, cat si in soft.
In
momentul confirmarii diagnosticului de MDR-TB, in soft se deschide un camp
special pentru MDR-TB, unde se vor inscrie date suplimentare fata de
datele deja inscrise pentru un caz obisnuit, atat la inregistrare, cat
si la monitorizare si evaluare. Astfel, se va mentiona daca
pacientul este fost detinut, consumator de alcool, daca
locuieste singur sau cu alte persoane in casa, gradul de aglomerare
al locuintei. Se va mentiona sursa de provenienta a
medicatiei: PNCT sau GLC. Pe langa monitorizarea bacteriologica
se va consemna si monitorizarea clinica, a greutatii
corporale si evolutia radiologica.
Cazurile
de MDR/XDR-TB pot fi introduse in aplicatie atat de la DPF, cat si de la cele
doua centre de excelenta pentru MDR-TB de la Bucuresti
si Bisericani. In momentul in care un pacient se interneaza sau se
externeaza intr-unul/din unul din centrele de excelenta, in soft
se va proceda la transferarea cazului repectiv, intocmai ca pentru transferarea
unui caz intre doua DPF. Validarea evaluarii rezultatului tratamentului
unui caz MDR/XDR-TB care a fost internat intr-unul din centrele de
excelenta se face de catre centrul respectiv si nu de
catre CTJ.
Cazurile
introduse in soft la nivelul DPF vor fi automat vizualizate si de cele
doua centre de excelenta MDR-TB de la Bucuresti
si Bisericani. Acestea vor intocmi Registrul national al cazurilor de
MDR/XDR-TB.
RAPORTARI STATISTICE
Periodic (lunar, trimestrial si
anual) sunt prezentate diverse rapoarte agregate birourilor de statistica
din cadrul AJSP sau ASP - MSP, Centrului National pentru Organizarea si
Asigurarea Sistemului Informational si Informatic in Domeniul
Sanatatii Bucuresti si CASJ.
"Evidenta bolnavilor cu TB"
UC
si UJ raporteaza trimestrial si anual indicatorii de morbiditate
(incidenta globala, incidenta cazurilor noi si a recidivelor, incidenta
imbolnavirilor de TB in randul populatiei infantile) de la nivel
national si pentru fiecare judet catre AJSP, respectiv ASP
- MSP si Centrului National pentru Organizarea si Asigurarea
Sistemului Informational si Informatic in Domeniul Sanatatii
Bucuresti.
Termen
de predare: data de 31 a
lunii care urmeaza trimestrului analizat.
La
nivel judetean, situatia pentru anul precedent va fi predata
pana la data de 31 ianuarie catre ASPJ.
La
nivel national, situatia pentru anul precedent va fi predata
pana la data de 31 martie atat la
ASP - MSP, cat si la Centrul National
pentru Organizarea si Asigurarea Sistemului Informational si
Informatic in Domeniul Sanatatii Bucuresti.
"Prevalenta instantanee a bolnavilor
aflati in tratament la 31 decembrie"
Cuprinde
toate cazurile care la data respectiva se afla in tratament (cele la
care nu a fost completata data incheierii tratamentului). Aceasta
prevalenta ofera valori apropiate prevalentei bolnavilor cu
TB aflati in evidenta la momentul respectiv, in conditii
normale de supraveghere epidemiologica a teritoriului (fara
abandonuri terapeutice, pierduti din tratament sau cronici cu
polichimiorezistenta, lipsiti de sansa
terapeutica). Termen de predare: data de 31 ianuarie, pentru anul
precedent, la
Centrul National pentru Organizarea si Asigurarea
Sistemului Informational si Informatic in Domeniul
Sanatatii Bucuresti.
"Evaluarea rezultatelor tratamentelor
antituberculoase administrate bolnavilor cu TB inregistrati in anul
precedent"
Se
completeaza la sfarsitul anului ce succeda pe cel pentru care se
efectueaza evaluarea, oferind posibilitatea calcularii ratei de
succes terapeutic, unul dintre indicatorii relevanti asupra modului in
care se aplica in teritoriu masurile prevazute in PNCT. Se
calculeaza de asemenea rata de esec terapeutic, de abandon
terapeutic, de deces pe perioada tratamentului (datorat TB sau avand alte
cauze), de mutari din teritoriu si de pierderi din observatie.
Ratele
respective se calculeaza diferentiat, pe categorii de bolnavi, in
functie de localizare si de confirmarea bacteriologica, prin
raportare la numarul pacientilor evaluabili, adica la
diferenta dintre numarul pacientilor inregistrati si
cel al cazurilor infirmate.
La
nivel judetean, situatia va fi predata pana la data de 31
ianuarie la ASPJ.
La
nivel national, situatia pentru anul precedent va fi predata
pana la data de 31 martie atat la
ASP - MSP, cat si la Centrul National
pentru Organizarea si Asigurarea Sistemului Informational si
Informatic in Domeniul Sanatatii Bucuresti, pentru
perioada analizata sus- mentionata.
"Indicatorii subprogramului "Supravegherea
si controlul a tuberculozei": indicatorii fizici si de
eficienta sunt trimisi
trimestrial, iar indicatorii fizici, de
eficienta si de rezultat sunt trimisi anual atat de
catre UJ, cat si de catre UC catre ASPJ, respectiv ASP -
MSP. UJ vor trimite situatiile sus-mentionate in termen de 5 zile
lucratoare ale lunii care urmeaza trimestrului/anului analizat,
concomitent atat ASPJ-urilor, cat si INPMN. INPMN va transmite situatiile
respective catre ANPS a MSP in termen de 10 zile lucratoare ale lunii
care urmeaza trimestrului/anului analizat.
"Darea de seama privind principalii
indicatori ai cunoasterii sanatatii"
Se
completeaza trimestrial de catre DPF numai cap. II "Morbiditate" pct.
1 "Evidenta bolnavilor cu TB", cu numarul cazurilor noi si cel
al recidivelor inregistrate in trimestrul respectiv, pe tipuri de cazuri,
copii/adulti, urban/rural si se trimite catre ASPJ. Numarul de
cazuri noi raportate de catre DPF pentru trimestrul respectiv este
comparat cu numarul de cazuri noi raportate de reteaua de
epidemiologie la pct. 11 "Boli infectioase si parazitare".
"Activitatea spitalului, sanatoriului,
sectiei (compartimentului), cabinetului de pneumologie"
Se
completeaza anual de catre fiecare dintre tipurile de
unitati mentionate mai sus. Se trimite catre ASPJ, care le
trimite, la randul sau, catre Centrul National pentru
Organizarea si Asigurarea Sistemului Informational si Informatic
in Domeniul Sanatatii Bucuresti.
DPF
transmite lunar catre casele de asigurari de sanatate
judetene sau a municipiului Bucuresti lista nominala a
pacientilor care intra in tratament antituberculos, iar lunar,
trimestrial, semestrial, la 9 luni si anual rapoarte care cuprind numeric
cazurile aflate in tratament, pe tipuri de regimuri terapeutice, numarul
de investigatii bacteriologice si radiologice efectuate, precum
si cheltuielile aferente acestora.
Anual,
fiecare laborator judetean transmite catre LNR situatia
examinarilor bacteriologice efectuate si situatia personalului
din laboratoarele respective, folosind pentru aceasta formulare standardizate.
Rationalizarea retelei
de servicii
Pentru
asigurarea desfasurarii in conditii optime a
activitatilor in cadrul PNCT se vor face evaluarea si rationalizarea
resurselor existente: infrastructura (cladiri), aparatura, personal.
Asigurarea infrastructurii
Avand
in vedere starea actuala a cladirilor in care functioneaza
unitatile de pneumoftiziologie, este imperios necesara evaluarea
acestora din punctul de vedere al criteriilor standardelor europene pe care
trebuie sa le indeplineasca in vederea acreditarii acestora.
Se
vor intreprinde demersuri pentru intocmirea proiectelor necesare
reabilitarii si refacerii circuitelor functionale ale
cladirilor, precum si pentru accesarea de fonduri.
Aceasta
activitate va fi precedata de o evaluare a necesarului in functie de:
-
accesibilitatea si adresabilitatea populatiei la servicii medicale;
-
dimensionarea serviciilor in functie de nivelul endemiei din teritoriul
respectiv;
-
restructurarea sistemului de asistenta in sensul cresterii
ponderii asistentei medicale in ambulatoriu si reducerii
asistentei spitalicesti;
-
asigurarea disponibilitatii personalului medical, ca numar
si nivel de competenta;
-
asigurarea masurilor de control al transmiterii infectiilor.
Rationalizarea
infrastructurii se refera la toate tipurile de unitati de
pneumoftiziologie: spitale, sectii, ambulatorii, laboratoare bK.
Vechile
unitati de tip sanatorial vor fi restructurate in sensul
schimbarii destinatiei acestora: asistenta bolnavilor cronici,
unitati medico-sociale etc.
Aparatura de radiologie si laborator
de bacteriologie
Se
va avea in vedere faptul ca aparatura existenta in acest moment in
reteaua de pneumoftiziologie nu corespunde cu standardele europene.
Laboratoare
Se va avea in vedere ca in perioada derularii
PNCT 2007 - 2011 sa fie asigurate conditiile obtinerii
acreditarii tuturor laboratoarelor de bacteriologie bK:
infrastructura, aparatura etc.
Rationalizarea retelei de laboratoare bK se
va face dupa o prealabila evaluare a acesteia.
Numarul de laboratoare necesar pentru asigurarea
unui diagnostic de calitate va fi stabilit in functie de criteriile
recomandate international si adaptate situatiei specifice din
Romania.
De
asemenea, se va avea in vedere asigurarea accesibilitatii
unitatilor de pneumoftiziologie la serviciile de diagnostic
bacteriologic asigurate de catre aceste laboratoare.
OMS organizeaza periodic misiuni de supervizare a
laboratoarelor de bacteriologie din Romania de catre reprezentantii
Laboratorului Supranational de Referinta din Stockholm, urmate
de recomandari care sunt puse la dispozitia conducerii MSP si
PNCT.
Asigurarea serviciilor de
asistenta medicala in cadrul PNCT
Avand
in vedere tendinta de dezvoltare a sectorului privat in domeniul
asistentei medicale, vor fi luate masuri pentru asigurarea
functionarii PNCT conform cu recomandarile OMS pentru un control
eficient al TB.
Parteneriatul
public-privat va fi incurajat pentru ameliorarea calitatii
serviciilor medicale din reteaua de pneumoftiziologie.
Cabinetele
de pneumologie vor fi subordonate metodologic DPF.
Parteneriatul
cu orice alte organizatii guvernamentale si neguvernamentale, cu
societatea civila etc. va fi incurajat pentru maximizarea rezultatelor
PNCT.
Asigurarea cu personal
Intregul
personal incadrat in reteaua de pneumoftiziologie are obligatia
respectarii prevederilor PNCT.
Va
fi asigurata:
-
teritorializarea epidemiologica a MF pentru persoanele neasigurate;
-
teritorializarea pe medici pneumologi;
-
accesibilitatea la servicii de pneumoftiziologie: un medic specialist la 50.000
de locuitori.
Monitorizarea
si evaluarea pNCT
Una dintre componentele strategiei DOTS este monitorizarea
si evaluarea activitatii PNCT. Pentru aceasta se utilizeaza
indicatori-cadru de masurare a performantelor subprogramului
"Supravegherea si controlul tuberculozei" si indicatori
epidemiometrici care masoara impactul masurilor luate prin PNCT
(vezi anexa nr. 18 care face parte integranta din prezentele norme metodologice).
Finantarea PNCT
Anexa nr. 1
Fisa postului CoordonatorULUI DPF
teritorial
Titlul postului: Coordonator al DPF
teritorial.
Departamentul/unitatea/sectia:
DPF
teritorial.
Descrierea postului
A. Sarcini/responsabilitati
Organizeaza si raspunde de intreaga
activitate a DPF.
Raspunde de implementarea masurilor PNCT in
teritoriul arondat DPF.
Examineaza suspectii de TB care se
prezinta la DPF din propria initiativa, trimisi de MF sau de
alte esaloane medicale, comunicand ulterior acestora rezultatul.
Asigura administrarea sub directa observare
a tratamentului antituberculos recomandat bolnavilor cu TB.
Raspunde de inregistrarea corecta a
bolnavilor in Registrul de TB.
Cunoaste raspandirea infectiei, grupele
cu risc epidemiologic in randul populatiei, indicatorii epidemiologici
si dinamica teritoriala a endemiei.
Efectueaza consultatii medicale de specialitate
pentru angajare si control medical periodic, cu sau fara
contributie personala a asiguratului.
Efectueaza indrumarea metodologica a MF din
teritoriul arondat.
Supervizeaza indeplinirea atributiilor ce
revin MF conform PNCT.
Efectueaza comenzile lunare de medicamente pe
care le supune spre avizare CTJ al PNCT.
Monitorizeaza si evalueaza
activitatile PNCT din teritoriu.
Colecteaza, prelucreaza si
raporteaza datele cuprinse in sistemul informational al PNCT.
Stabileste incapacitatea de munca si
emite certificatul medical potrivit reglementarilor in vigoare.
Urmareste si asigura folosirea
si intretinerea corecta a mijloacelor din dotare.
Colaboreaza cu alte institutii din
teritoriu, care au responsabilitati in realizarea PNCT (directia
spitalului, CAS J, autoritatile locale, organizatii
neguvernamentale cu activitate in domeniu).
Participa la actiunile de informare si
instruire organizate in cadrul judetului de catre unitatea judeteana
de evaluare si coordonare a PNCT.
B. Pregatire/experienta
Medic pneumolog specialist/primar.
RELATII CU ALTE POSTURI
De subordonare:
Se subordoneaza: CTJ al PNCT.
Are in subordonare: personalul angajat
pentru activitatile de control al TB in teritoriu.
De colaborare cu:
reprezentantii ASPJ, CASJ, CMI, CAM, CERCM, CRR;
medicii pneumologi din teritoriu;
medicii de familie, asistenta comunitara, etc.;
medicii din alte specialitati (din servicii
ambulatorii si spitalicesti);
medicii din retele paralele;
medicii epidemiologi/epidemiologul-sef ASPJ;
reteaua de invatamant;
autoritatile locale;
organizatii neguvernamentale, mass-media, politia
locala etc.;
Anexa Nr a)
Reteaua nationala de laboratoare pentru diagnosticul bacteriologic al TB
Intre laboratoarele care deservesc
reteaua clinica de pneumoftiziologie trebuie sa fie o
relatie de interdependenta, de la nivelul de baza spre
laboratoarele de referinta si invers. Aceasta
interdependenta defineste de fapt "reteaua
nationala a laboratoarelor de microbacteriologie", care se suprapune
in linii mari componentei clinice, ambele contribuind la realizarea
obiectivelor PNCT, desfasurandu-si activitatea integrat in acest
program.
Pentru buna functionare a retelei este necesar sa se
asigure supervizare de la nivelul imediat superior.
Asigurarea calitatii examinarilor bacteriologice este
posibila prin cunoasterea si asumarea
responsabilitatilor de
catre personalul incadrat in aceste
laboratoare, pe niveluri de activitate si competenta. Laboratoarele
judetene sunt marcate cu bold
|
LABORATORUL NATIONAL DE REFERINTA BUCURESTI
|
|
LRR SUD EST
Buzau
|
LRR SUD
Colibasi
|
LRR SUD
VEST
Craiova
|
LRR
BUCURESTI
Ilfov
|
LRR VEST
Deva
|
LRR
NORD VEST
Cluj
Napoca
|
LRR CENTRU
Brasov
|
LRR NORD
EST
Iasi
|
|
BUZAU
Buzau DPF III
Spitalului municipal Ramnicu Sarat II
|
ARGES
Spitalul de pneumoftiziologie Leordeni III
Penitenciar Colibasi III
Spital de pneumoftiziologie Campulung II
Spital de pneumoftiziologie Valea Iasiului II
Spital de pneumoftiziologie Pitesti II
DPF Costesti I
|
DOLJ
Spitalul de pneumoftiziologie Leamna III
DPF Craiova II
DPF Calafat II
DPF Bechet II
DPF Filiasi II
DPF Bailesti I
|
INPNM LNR Bucuresti III
Sector 1, 2, 3, 4
Laborator M.Eminescu III
Laborator Spitalul de
pneumoftiziologie Sfantul.Stefan II
Spital de pneumoftiziologie
V.Babes III
|
ARAD
Spitalul
Clinic Municipal Arad
III
Centrului de
Sanatate Chisinau Cris I
Spitalului
orasenesc Lipova I
|
BIHOR
Spitalul de pneumoftiziologie Oradea III
Spital orasenesc Marghita I
Spital orasenesc Salonta I
DPF Beius I
|
ALBA
Spitalul judetean Alba Iulia II
Spital de pneumoftiziologie Aiud II
Sanatoriul TB Campeni I
|
BACAU
Spitalul de pneumoftiziologie Bacau III
Spitalul PenitenciarTg.Ocna
III
Spital municipalMoinesti
II
Spital municipalOnesti I
|
|
BRAILA
Spitalul
de pneumoftiziologie Braila III
|
DAMBOVITA
DPF Targoviste III
Sanatoriul TB Moroieni II
DPF Gaesti I
|
GORJ
DPF Targu
Jiu III
Spital de pneumoftiziologie Runcu-Dobrita II
DPF Targu Carbunesti I
|
Sector 5, 6 II
Sectia de Cronici
Alexandriei II
Spitalul Militar Central III
Spitalul Militar de
Urgenta "Prof. dr.Dimitrie Gerota" II
|
CARAS SEVERIN
Spitalul
judetean Resita II
Spitalului municipal Caransebes II
Spitalului orasenesc Oravita Marila I
|
BISTRITA
NASAUD
Spitalul
judetean Bistrita II
|
BRASOV
Spitalul de pneumoftiziologie Brasov III
|
BOTOSANI
Spitalul
de pneumoftiziologie Botosani III
DPF Dorohoi II
Sanatoriul Guranda I
|
|
CONSTANTA
Spitalul de pneumoftiziologie Constanta III
Constanta DPF II
Spital de pneumoftiziologie Agigea II
DPF Cernavoda I
DPF Harsova I
DPF Mangalia I
DPF Medgidia I
|
PRAHOVA
Spitalul de pneumoftiziologie Drajna III
DPF Ploiesti II
Spitalul judetean
Ploiesti II
Spital de pneumoftiziologie Floresti II
|
MEHEDINTI
Spitalul
de pneumoftiziologie Drobeta Turnu Severin
III
DPF Orsova I
DPF Cujmir I
|
|
HUNEDOARA
Spitalul Judetean Deva III
Spitalul de pneumoftiziologie Brad II
Spitalul de pneumoftiziologie Geoagiu II
|
CLUJ NAPOCA
Spitalul Clinic de pneumoftiziologie Cluj III
Spitalului municipal Dej II
DPF Turda I
|
COVASNA
Spitalul judetean de urgenta Sf.Gheorghe
II
|
IASI
Spitalul de pneumoftiziologie Iasi III
Spitalul orasenesc
Pascani II
|
|
GALATI
Spitalul
de pneumoftiziologie
Galati
III
|
IALOMITA
Spitalul judetean de urgenta Slobozia III
DPF Fetesti II
DPF Urziceni I
|
OLT
Spitalul orasenesc Scornicesti III
Spital municipal Slatina II
Spital orasenesc
Corabia II
Spital municipal Caracal
II
DPF Draganesti
I
|
|
TIMIS
Spitalul Cinic V.Babes III
Spitalul Municipal Lugoj II
Spitalul Orasenesc Jimbolia II
|
MARAMURES
Spitalul de pneumoftiziologie Baia Mare III
Spital orasenesc
Sighetul Marmatiei II
Spital orasenesc
Borsa I
Spital orasenesc
Viseu de Sus I
|
HARGHITA
Spitalul
judetean Miercurea Ciuc II
|
NEAMT
Centrul de excelenta pentru MDR-TB
Bisericani III
Spitalul juetean
Piatra Neamt II
DPF Roman I
DPF Tg.Neamt I
|
|
TULCEA
Tulcea
III
Macin II
|
CALARASI
Spital de pneumoftiziologie Calarasi III
DPF Calarasi II
DPF Oltenita II
DPF Budesti I
DPF Lehliu I
|
VALCEA
Spitalul
de pneumoftiziologie Mihaesti III
DPF Ramnicu Valcea II
DPF Horezu II
DPF Dragasani I
|
|
|
SATU MARE
Spitalul
de pneumoftiziologie Satu Mare II
Spital orasenesc Bixad II
|
MURES
Spitalul de pneumoftiziologie Tg.Mures II
Spital orasenesc Tarnaveni II
|
SUCEAVA
Spitalul judetean Suceava II
Spital orasenesc
Falticeni II
Spital orasenesc
Radauti II
DPF Vatra Dornei I
DPF Campulung M. I
|
|
VRANCEA
Spital
judetean Focsani III
|
GIURGIU
Spitalul de pneumoftiziologie PNF Izvoru III
DPF Giurgiu II
DPF Bolintin Vale II
|
|
|
|
SALAJ
Spitalul
judetean Zalau III
|
SIBIU
Spitalul de pneumoftiziologie Sibiu III
Spitalului municipal Medias II
|
VASLUI
Spitalul judetean Vaslui III
Spitalul municipal Barlad II
|
|
TELEORMAN
Spitalul
de pneumoftiziologie Rosiorii de Vede
III
DPF Videle I
|
|
|
|
|
|
|
Anexa
Nr. 2 b)
DPF din romAnia
pe eur-regiuni Si pe judeTe
unitATile care Tin de alte ministere dar
au rol de dpf sunt marcate cu litere italice
|
DPF din Romania
|
|
Regiunea
SUD EST
|
Regiunea
SUD
|
Regiunea
SUD
VEST
|
Regiunea
BUCURESTI
Ilfov
|
Regiunea
VEST
|
Regiunea
NORD VEST
|
Regiunea
CENTRU
|
Regiunea
NORD
EST
|
|
BUZAU
Buzau
Rm.Sarat
Nehoiu
Pogoanele
|
ARGES
Pitesti
Campulung
Costesti
Curtea de Arges
Topoloveni
Penitenciarul Colibasi
|
DOLJ
Craiova
Calafat
Bechet
Filiasi
Bailesti
Segarcea
|
BUCURESTI
Sector 1, 2, 3, 4, 5, 6
Spitalul Militar Central
DPF din ambulatoriul Spitalului Militar de
Urgenta "Prof. dr.Dimitrie Gerota".
|
ARAD
Arad
Chisinau Cris
Ineu
Lipova
Sebis
Pecica
|
BIHOR
Oradea
Marghita
Alejd
Beius
Salonta
|
ALBA
Alba Iulia
Campeni
Blaj
Cugir
Ocna Mures
Sebes
Aiud
|
BACAU
Bacau
Moinesti
Onesti
Buhusi
Comanesti
Peitenciar Tg.Ocna
|
|
BRAILA
Braila
Faurei
|
DAMBOVITA
Targoviste
Gaesti
Titu
Pucioasa
Moreni
Racari
|
GORJ
Tg.Jiu
Tg.Carbunesti
Motru
Novaci
|
SAI
Buftea
Balotesti
Penitenciar Jilava
|
CARAS SEVERIN
Resita
Caransebes
Oravita
Otelu Rosu
Bocsa
Moldova Noua
|
BISTRITA
NASAUD
Bistrita
Nasaud
|
BRASOV
Brasov
Fagaras
Sacele
Rupea
Zarnesti
|
BOTOSANI
Botosani
Dorohoi
|
|
CONSTANTA
Constanta DAT
Cernavoda
Harsova
Mangalia
Medgidia
Baneasa
|
PRAHOVA
Ploiesti
Campina
Valenii de Munte-Drajna
Mizil
Sinaia
|
MEHEDINTI
Drobeta Tr.Severin
Orsova
Cujmir
Strehaia
Baia de Arama
Vanju Mare
|
|
HUNEDOARA
Deva
Vulcan
Petrosani
Hunedoara
Brad
Hateg
Orastie
Ilia
|
CLUJ NAPOCA
Cluj
Dej
Turda
Campia Turzii
Gherla
Huedin
|
COVASNA
Sf.Gheorghe
Tg. Secuiesc
|
IASI
Iasi
Pascani
Tg. Frumos
Harlau
|
|
GALATI
Galati I
Galati II
Tg. Bujor
Tecuci
|
IALOMITA
Slobozia
Fetesti
Urziceni
|
OLT
Slatina
Scornicesti
Corabia
Caracal
Draganesti
Bals
|
|
TIMIS
Timisoara
Lugoj
Jimbolia
Faget
Deta
Sannicolau Mare
|
MARAMURES
Baia Mare
S.Marmatiei
Borsa
Viseu de Sus
Tg. Lapus
|
HARGHITA
Miercurea Ciuc
Odorheiu Secuiesc
Gheorghieni
Cristuru Secuiesc
Toplita
|
NEAMT
Piatra Neamt
Roman
Tg.Neamt
|
|
TULCEA
Tulcea
Macin
Babadag
|
CALARASI
Calarasi
Oltenita
Budesti
Lehliu
|
VALCEA
Rm.Valcea
Horezu
Dragasani
Balcesti
|
|
|
SATU MARE
Satu Mare
Carei
Negresti
Tasnad
|
MURES
Tg.Mures
Tarnaveni
Sighisoara
Reghin
Ludus
|
SUCEAVA
Suceava
Falticeni
Radauti
Vatra Dornei
Campulung Moldovenesc
Gura Humorului
|
|
VRANCEA
Focsani
Adjud
Panciu
Vidra
|
GIURGIU
Giurgiu
Bolintin Vale
Ghimpati
Mogosesti
|
|
|
|
SALAJ
Zalau
Jibou
Simleu Silvaniei
|
SIBIU
Sibiu
Medias
|
VASLUI
Vaslui
Barlad
Negresti
Husi
|
|
TELEORMAN
Ro;iorii de Vede
Videle
Tr. Magurele
Zimnicea
Alexandria
|
|
|
|
|
|
|
Anexa Nr. 2 c)
SituaTia Spitalelor Si secTiilor
de pneumoftiziologie
In romAnia pe eur-regiuni Si pe judeTe
|
Unitatile cu paturi de pneumoftiziologie
din Romania
|
|
Regiunea
SUD EST
|
Regiunea
SUD
|
Regiunea
SUD
VEST
|
Regiunea
BUCURESTI
Ilfov
|
Regiunea
VEST
|
Regiunea
NORD VEST
|
Regiunea CENTRU
|
Regiunea NORD
EST
|
|
BUZAU
Sectie de
pneumoftiziologie a Spitalului judetean Buzau
Sectie de pneumoftiziologie a
Spitalului municipal Ramicul Sarat
|
ARGES
Spital de pneumoftiziologie
Leordeni
Spital de pneumoftiziologie
Pitesti
Spital de pneumoftiziologie
Campulung
Spital de pneumoftiziologie
Valea Iasiului
Sectie de
pneumoftiziologie a Spitalului Penitenciar Colibasi
|
DOLJ
Spital de pneumoftiziologie
Leamna
Clinica de pneumoftiziologie
in Spitalul Clinic nr. 3 "V. Babes" Craiova
Spital de pneumoftiziologie
Poiana Mare
|
BUCURESTI
IMPMN cu
Centrul de Excelenta MDR Bucuresti
Spitalul de pneumoftiziologie
Sfantul Stefan cu Sectia de
pneumoftiziologie nr. 3: Cronici
Soseaua Alexandriei
Sectie de
pneumoftiziologie Spitalul Clinic V.Babes
Sectie de
pneumoftiziologie a Spitalului Militar Central
Sectie
de pneumoftiziologie a Spitalului Militar de
Urgenta "Prof. dr.Dimitrie Gerota".
|
ARAD
Sectie de
pneumoftiziologie a Spitalului Clinic Municipal Arad
Sectie de
pneumoftiziologie a Spitalului Orasenesc Lipova
Sectie de pneumoftiziologie
a Centrului de Sanatate Chisineu Cris
Sectie de pneumoftiziologie a Spitalului de boli cronice Sebis
Sanatoriul TB Bulci - Sectie a Spitalului Clinic Municipal Arad
|
BIHOR
Spital de pneumoftiziologie
Oradea
Sectie de
pneumoftiziologie a Spitalului orasenesc Marghita
Sectie de
pneumoftiziologie a Spitalului orasenesc Alejd
Sectie de TB Psihici a
Spitalului de Psihistrie Nucet
|
ALBA
Spital de pneumoftiziologie
Aiud
Sanatoriul TB Campeni
|
BACAU
Spital de pneumoftiziologie
Bacau
Sectie de
pneumoftiziologie a Spitalului orasenesc Moinesti
Sectie de
pneumoftiziologie a Spitalului Penitenciar Tg.Ocna
|
|
BRAILA
Spital de pneumoftiziologie
Braila
|
DAMBOVITA
Sanatoriul TB Moroieni
Sectie de pneumoftiziologie
a Spitalului orasenesc "Manastirea Dealului"
Targoviste
|
GORJ
Spital de pneumoftiziologie Runcu-Dobrita
|
Sectorul Agricol
Ilfov
Sectie de pneumoftiziologie a Spitalului Penitenciar Jilava
|
CARAS SEVERIN
Sectie de pneumoftiziologie a Spitalului judetean
Resita
Sectie de pneumoftiziologie a
Spitalului municipal Caransebes
Sectie de pneumoftiziologie "Marila" a Spitalului orasenesc Oravita
Sectie de pneumoftiziologie a Spitalului
orasenesc Moldova Noua
|
BISTRITA
NASAUD
Sectie de
pneumoftiziologie a Spitalului judetean Bistrita
|
BRASOV
Spital de
pneumoftiziologie Brasov
|
BOTOSANI
Spital de pneumoftiziologie
Botosani
Sanatoriul TB Guranda
|
|
CONSTANTA
Spital de pneumoftiziologie
Constanta cu Sectie Militara Constanta
Spital de pneumoftiziologie
Agigea
|
PRAHOVA
Spital de pneumoftiziologie
Drajna
Spital de pneumoftiziologie
Breaza
Sectie de
pneumoftiziologie a Spitalului judetean Ploiesti
Spital de pneumoftiziologie
Floresti
|
MEHEDINTI
Spital de
pneumoftiziologie Drobeta
Turnu-Severin
|
|
HUNEDOARA
Sanatoriu TB Brad
Sanatoriu TB Geoagiu
Sectie de
pneumoftiziologie a Spitalului municipal Hunedoara
Sectie de
pneumoftiziologie a Spitalului judetean Deva
Sectie de
pneumoftiziologie a Spitalului municipal Vulcan
|
CLUJ NAPOCA
Spital Clinic de pneumoftiziologie "Leon Daniello" Cluj
Sectie de
pneumoftiziologie a Spitalului municipal Dej
Sanatoriul TB Savadisla
|
COVASNA
Sectie de pneumoftiziologie
a Spitalului judetean Sfantu Gheorghe
|
IASI
Spitalul Clinic de pneumoftiziologie Iasi
Preventoriul TB
Deleni
|
|
GALATI
Spital de pneumoftiziologie Galati
|
IALOMITA
|
OLT
Spital de pneumoftiziologie Scornicesti
Sectie de pneumoftiziologie a Spitalului Municipal
Caracal
|
|
TIMIS
Sectie de
pneumoftiziologie din Spitalul Clinic
V.Babes
Timisoara
Sectie de
pneumoftiziologie copii a Spitalului L. Turcanu
Timisoara
Sectie de pneumoftiziologie
a Spitalului municipal Lugoj
Sectie de
pneumoftiziologie a Spitalului orasensc Jimbolia
Sectie de
pneumoftiziologie Spitalului orasenesc Faget
|
MARAMURES
Spital de pneumoftiziologie
Baia Mare
Sectie de
pneumoftiziologie a Spitalului orasenesc
Sighetu.Marmatiei
Sectie de
pneumoftiziologie a Spitalului orasenesc Viseu de Sus
|
HARGHITA
Sectie de
pneumoftiziologie a Spitalului judetean Miercurea Ciuc
|
NEAMT
Centrul de
Excelenta MDR-TB Bisericani
|
|
TULCEA
Sectie de
pneumoftiziologie a Spitalului judetean Tulcea
|
CALARASI
Spital de pneumoftiziologie
Calarasi
Compariment de
pneumoftiziologie a Spitalului orasenesc Budesti
Compartiment de
pneumoftiziologie a Spitalului
municipal Oltenita
|
VALCEA
Spital de pneumoftiziologie Mihaesti
|
|
|
SATU MARE
Spital de pneumoftiziologie
Satu Mare
Sectie de
pneumoftiziologie a Spitalului orasenesc Bixad
|
MURES
Spital de pneumoftiziologie
Tg.Mures
Sectie de
pneumoftiziologie a Spitalului orasenesc Sighisoara
|
SUCEAVA
Sectie de
pneumoftiziologie a Spitalului judetean Suceava
Spital de pneumoftiziologie Falticeni
Spital de pneumoftiziologie Radauti
|
|
VRANCEA
Sectie de pneumoftiziologie a
Spitalului judetean Focsani
|
GIURGIU
Spital de
pneumoftiziologie Izvoru
|
|
|
|
SALAJ
Sectie de
pneumoftiziologie a Spitalului judetean Zalau
Sectie de pneumoftiziologie
Spital Jibou
Sectie pneumoftiziologie Spital Simleu Silvaniei
|
SIBIU
Spital de pneumoftiziologie
Sibiu
Sectie de
pneumoftiziologie a Spitalului
municipal Medias
|
VASLUI
Sectie de
pneumoftiziologie a Spitalului judetean Vaslui
Sectie de
pneumoftiziologie a Spitalului municipal Barlad
Sectie de
pneumoftiziologie a Spitalului orasenesc Negresti
|
|
TELEORMAN
Spital de pneumoftiziologie Rosiorii
de Vede
|
|
|
|
|
|
|
Anexa
Nr. 3 a)
Fisa postului CTJ al PNCT
Titlul postului: Manager
judetean al PNCT
Departamentul/unitatea/sectia:
Descrierea postului
A. Sarcini/responsabilitati
Analizeaza nevoile si serviciile de
sanatate specifice, precum si resursele disponibile (personal,
aparatura, instrumentar, materiale, consumabile, intretinere etc.).
Stabileste prioritatile pentru
Programul judetean de control al TB.
Elaboreaza proiectul judetean pentru Programul
judetean de control al TB (obiective specifice, plan de implementare,
resurse umane, materiale, financiare) si il propune spre avizare.
Coordoneaza si raspunde de
implementarea la nivel judetean/de sector.
Colaboreaza cu alte institutii cu
responsabilitati in realizarea Programul judetean de control al
TB (ASPJ, CASJ, autoritati locale, organizatii neguvernamentale
cu activitate in domeniu etc.).
Organizeaza activitatea de indrumare
metodologica a TB in teritoriu (inclusiv vizite de indrumare in
teritoriu).
Organizeaza, supravegheaza si
raspunde de colectarea datelor (inclusiv cele referitoare la activitatea
laboratoarelor bK), stocarea informatiilor, prelucrarea si raportarea
acestora.
Analizeaza periodic datele colectate (lunar,
trimestrial, anual) si identifica problemele specifice pe care le
comunica UCM.
Raspunde de intocmirea Registrului judetean
de TB.
Evalueaza eficacitatea si eficienta
masurilor Programul judetean de control al TB si realizeaza
actiuni de corectie necesare.
Coordoneaza, controleaza si
avizeaza comenzile lunare de medicamente la nivelul unitatii de
profil din judet.
Organizeaza, coordoneaza si
raspunde de Programul judetean de educatie continua si
instruire a medicilor de familie, asistentilor comunitari si altor
categorii de personal in ceea ce priveste activitatile de
control al TB.
Colaboreaza cu ASJP pentru realizarea programelor
de promovare a sanatatii si educatie pentru
sanatate in domeniu.
Participa la actiunile de informare si
instruire privind PNCT la nivelul UCM.
Propune si participa la alocarea fondurilor
catre unitatile implementatoare, din toate sursele de
finantare ale PNCT la nivelul judetului.
Monitorizeaza si evalueaza
activitatile PNCT la nivelul judetului.
B. Pregatire/experienta:
- medic pneumolog specialist/primar;
- aptitudini manageriale, cursuri de management sanitar, management de
proiecte;
- autoritate profesionala in domeniul medical.
C. Performanta asteptata:
- elaborarea pana la data de 31 iulie a fiecarui an a propunerii
de proiect judetean pentru Programul judetean de control al TB (obiective
specifice, plan de implementare, resurse umane, materiale, financiare necesare)
si inaintarea spre avizare de catre UCM.
- realizarea planului de indrumare metodologica (orarul vizelor,
rapoarte de vizita);
- actualizarea continua a registrului judetean;
- incadrarea in termenele stabilite a raportarilor si comenzilor
de medicamente;
- realizarea planului de formare si instruire tehnica a MF,
asistentilor comunitari si altor categorii de personal;
- realizarea monitorizarii activitatilor din Programul judetean
de control al TB;
- evaluarea periodica a Programul judetean de control al TB si
realizarea raportului anual.
D. Solicitari speciale pentru post
- notiuni de operare calculator;
- capacitate de interpretare si analiza a datelor colectate;
- abilitati de comunicare si munca in echipa.
RELATII CU ALTE POSTURI
De subordonare:
Se subordoneaza CTN
Are in subordonare:
1. personalul angajat pentru implementarea Programul judetean de control
al TB.
De colaborare cu:
1. CPAIC a MSP;
2.reprezentantii ASJP, CASJ, CMI, CAM, CERCM, CRR;
3. medicii pneumologi din teritoriu;
4. MF, asistenta comunitara, etc.;
5. medicii din alte specialitati (din servicii ambulatorii
si spitalicesti);
6. medicii din retele paralele;
7. Medicii epidemiologi/epidemiologul-sef ASPJ;
8. Directia Sanitara de
Statistica;
9. reteaua de invatamant;
10. autoritatile locale;
11. organizatii neguvernamentale;
12. mass-media;
13. politia locala.
Anexa 3 b
Fisa postului coordonatorULUI laboratorULUI bk
Relatii ierarhice:
se
subordoneaza atat managerului organizatiei din care
face parte, cat si coordonatorului laboratorului bK ierarhic
superior. Coordonatorul
laboratorul bK judetean si al LNR se mai subordoneaza
CTJ si respectiv CTN.
Responsabilitati specifice (in functie de nivelul
laboratorului)
- participa si supervizeaza
activitatea specifica de diagnostic bacteriologic al TB: examenul
microscopic, cultura si antibiograma bK, identificarea tulpinilor din
complexul MT;
- supervizeaza completarea
corecta a documentelor, registru de laborator, formulare de solicitare a
examenului bK;
- semneaza buletinele de
analiza;
- se preocupa de procurarea
materialelor si reactivilor specifici laboratorului;
- se preocupa de
mentinerea in functiune a echipamentelor;
- participa la programarea,
monitorizarea si evaluarea activitatilor PNCT la nivel local;
- estimeaza necesarul de
materiale si aparatura, in vederea stabilirii planului de
achizitii si investitii;
- participa la efectuarea si
supervizarea controlului intern si extern de calitate al examenului
microscopic, al antibiogramei si al culturii;
- participa la actualizarea si
distribuirea ghidurilor cu tehnici de diagnostic bacteriologic al TB si a
ghidurilor privind organizarea si managementul laboratoarelor de microbacteriologie;
- asigura evaluarea anuala a
performantelor profesionale individuale ale personalului in raport cu
exigentele posturilor;
- se preocupa de perfectionarea
cunostintelor teoretice si practice ale personalului mediu din
subordine; tine evidenta formarii si
perfectionarii personalului din laborator;
- analizeaza datele ce reflecta
activitatea laboaratoarelor arondate si propune masuri de
imbunatatire a activitatii;
- participa activ la actiuni de
indrumare si control al activitatilor din teritoriu si din
tara in domeniul microbacteriologiei;
- initiaza si
participa la proiecte de cercetare locale, nationale sau
internationale care implica activitatea de diagnostic al TB;
- intocmeste date statistice referitoare
la activitatea laboratorului si le transmite laboratorului bk judetetean
si CTJ.
Responsabilitati generale:
respecta
regulamentul de ordine interioara;
respecta
confidentialitatea tuturor aspectelor legate de locul de munca,
indiferent de natura acestora;
respecta
normele PSI;
respecta
normele de protectia muncii;
respeca
circuitele functionale din laborator;
respecta
programul de munca;
respecta
codul de etica si deontologie profesionala;
indeplineste
orice alte sarcini stabilite de forul ierarhic superior;
raspunde
disciplinar, civil si material pentru toate pagubele provocate unitatii
prin executarea defectuoasa a atributiilor sau prin neexecutarea
acestora;
coordoneaza,
controleaza si raspunde de aplicarea Ordinului ministrului
sanatatii si familiei nr. 219/2002 cu
modificarile si completarile ulterioare pentru aprobarea
Normelor tehnice privind gestionarea deseurilor rezultate din
activitatile medicale si a Metodologiei de culegere a datelor pentru
baza nationala de date privind deseurile rezultate din
activitatile medicale;
impreuna
cu tot personalul laboratorului participa la aplicarea cerintelor
standardului SR-EN 17025/2005 in vederea acreditarii laboratorului si
a mentinerii calitatii pentru laboratoarul acreditat cu
modificarile si completarile ulterioare.
Anexa Nr
Formular pentru solicitare / raportare examen bacteriologic pentru
tuberculoza
Cod :
Unitatea
care solicita_____ _______ ______ ______________
Medic solicitant
(parafa)_____ _______ ______ ___________
FORMULAR PENTRU
SOLICITARE / RAPORTARE
EXAMEN BACTERIOLOGIC PENTRU TUBERCULOZA
Nume
pacient__________ ______ ____ _______ CNP
Adresa__________ ______ ____ ______________Data
nasterii __/__/___Sex M F
Cod pacient/Fisa
nr._____ _______ ______ _________
FO/Nr. registru
consultatii__________ ______ ____ _______
Recoltat de __________ ______ ____ ___La
data__/__/____ Nr. identificare produs_____ _______ ______ ______
Examenul solicitat M C ABG: HR extinsa
Scop examen Diagnostic
/Monitorizare respectiv T Categoria
de bolnav Caz Nou/Recidiva/Esec/ Abandon/Transfer/Cronic Alt produs decat sputa___________
ORGANIZATIA
.. LABORATORUL ..
REZULTATE MICROSCOPIE
(EXPRIMARE SEMICANTITATIVA)
|
Specimen
|
Rezultat
|
Pozitiv (grade) BAAR
|
|
|
|
|
|
|
|
A
|
|
|
|
|
|
|
B
|
|
|
|
|
|
|
C
|
|
|
|
|
|
Data primirii probei __/__/_____
Nr. Reg. Laborator . . . . . . . . ..
Data eliberarii rezultatului __/__/_____
Semnatura de primire
rezultat..
Procedura aplicata: Direct Centrifugare Coloratie Z-N Fluorescenta
Nu se prelucreaza Motivul . .. . . . . . . . . . . . (se trece nr.
specimenului in cauza)
EfectuatVerificat
Validat (sef
laborator)
(Semnatura si
parafa)
(Semnatura si parafa)
REZULTATE CULTURA ( EXPRIMARE SEMICANTITATIVA)
|
Specimen
|
Rezultat
|
Pozitiv
(grade)
3+ 2+ 1+ 1-30col
|
|
A
|
|
|
|
B
|
|
|
|
C
|
|
|
Data primirii probei __/__/_____
Nr. Reg. Laborator . . . . . . . ..
Data eliberarii rezultatului __/__/_____
Semnatura de primire
rezultat
Identificare : complex
tuberculosis alte micobacterii .
Procedura aplicata: Cu picatura Centrifugare
Nu se
prelucreaza Motivul . . . . . . . . . . . . .
(se trece nr. specimenului in cauza)
EfectuatVerificatValidat
(sef laborator)..
(Semnatura si
parafa)
(Semnatura si parafa)
Rezultatul se refera
numai la produsul examinat.
Acest document poate fi
reprodus numai cu acordul laboratorului emitent si numai integral.
AUTOCOPIATIVE: in 3
exemplare:
- originalul se va returna solicitantului cu rezultatul
microscopiei;
- prima copie se va returna solicitantului cu rezultatul
culturii;
- a doua copie se va pastra in arhiva laboratorului
timp de cel putin 2 ani.
Nota: Fiecare
fila a formularului de solicitare contine instructiuni de
completare a fiecarei rubrici.
Anexa Nr. 5
Recoltarea produselor biologice
Investigatia
bacteriologica are o pozitie centrala atat in diagnosticul
si monitorizarea cazurilor de TB, cat si in evaluarea PNCT, de aceea
toate etapele acesteia - de la pregatirea pacientului si recoltarea
produsului patologic pana la citirea si interpretarea rezultatelor -
trebuie tratate cu deosebita atentie.
Aspecte generale
Calitatea produselor
patologice este esentiala pentru obtinerea unor rezultate de
incredere. In acest sens trebuie sa se tina seama de
urmatoarele:
1. Recoltarea si
manipularea produselor patologice se fac astfel incat:
sa se evite contaminarea cu bacterii si
fungi a produsului patologic;
sa se evite diseminarea germenilor in mediul
ambiant;
sa se evite infectarea personalului medical
implicat.
2. Recoltarea si
manipularea produselor patologice se fac sub supravegherea unui cadru medical
instruit privind reducerea riscului de contaminare a produselor, care trebuie
sa se asigure ca s-a recoltat un produs provenit din focarul
lezional, de la un pacient corect identificat si in cantitate
suficienta pentru prelucrare in laborator.
3. Respectarea normelor
generale de recoltare si anume:
- in cazul persoanelor suspecte de TB, produsele
se recolteaza inainte de inceperea tratamentului antituberculos;
- in cazul bolnavilor aflati sub tratament,
se recolteaza produse patologice numai dupa intreruperea tratamentului
timp de 3 zile;
- repetarea examenului bacteriologic in zile
succesive (la suspectii de TB pulmonara se pot recolta pana
la 9 spute, in cazul in care primele examinari au fost negative, iar
suspiciunea de TB se mentine);
- caracteristicile recipientelor pentru
recoltarea sputei:
confectionate din material plastic, incasabil,
transparent - pentru a observa cantitatea si calitatea produsului
patologic fara a deschide recipientul;
cu deschidere larga (minimum 35 mm diametru) - pentru
evitarea contaminarii peretilor exteriori ai recipientului;
capacitate de 30-50 ml pentru sputa si
adaptata pentru fiecare tip de produs patologic;
cu capac cu filet care inchide etans recipientul;
cu posibilitatea de a fi marcate cu
usurinta.
Recoltarea
sputei spontan expectorate, in sectorul clinic. Primul pas pentru un diagnostic
fiabil este obtinerea unor produse de calitate. Recoltarea sputei:
se
efectueaza ori de cate ori se
suspecteaza diagnosticul de TB pulmonara;
se efectueaza in spatii special destinate,
acolo unde acestea exista;
se face dupa instruirea prealabila a
bolnavului privind tehnica;
se face sub supravegherea unui cadru medical
(geam/vizor la boxa de recoltare);
se respecta
masurile de control al infectiilor si conditiile optime de
pastrare a produselor patologice: ventilatie corespunzatore
(fereastra), lampi U.V., masti, frigider pentru
pastrarea probelor (pana la maximum 4 zile),
usa cu geam pentru supravegherea recoltarii.
Pacientul
trebuie instruit inaintea recoltarii, cu privire la etapele acesteia:
clatirea gurii cu apa pentru
indepartarea resturilor alimentare;
efectuarea a doua inspiratii
profunde urmate de retinerea respiratiei dupa fiecare dintre
ele timp de cateva secunde, apoi o a
treia inspiratie profunda, urmata de un expir fortat. Se
declanseaza tusea care va usura expectoratia;
depunerea sputei in recipientul/flaconul
care se tine lipit de buze;
verificarea de catre cadrul mediu a
calitatii sputei: 3-5 ml sputa cu particule purulente. Daca
aceasta nu corespunde, se repeta manevra de recoltare;
fixarea stransa a capacului prin
infiletare;
spalarea pe maini cu apa si
sapun;
se recolteaza 3 probe pentru fiecare
control bacteriologic: doua sub supraveghere medicala si una din
prima sputa emisa spontan dimineata.
In
cazul persoanelor care nu tusesc si nu expectoreaza spontan sau care
inghit expectoratia (de exemplu, femeile) se vor aplica tehnici speciale
de provocare si recoltare a sputei:
aerosoli expectoranti cu solutie
de NaCl 10%;
lavajul laringo-traheal cu ser fiziologic
steril;
tubajul gastric folosind sonde Nelaton sau
Einhorn;
aspiratul bronsic sau lavajul
bronho-alveolar prin bronhoscopie.
Trimiterea
probelor la laborator se face astfel:
impreuna cu formularul de solicitare
standardizat, completat la toate rubricile - un singur formular pentru toate
cele 3 probe, cu date de
identificare identice pe recipient si pe formular;
etichetarea flacoanelor se face cu numele
si prenumele bolnavului pe corpul recipientului, nu pe capac;
de catre persoana desemnata de
medicul de laborator, in cutii speciale din plastic, prevazute cu
despartituri pentru separarea si fixarea flacoanelor cu sputa;
- imediat dupa recoltare sau, daca nu
este posibil, acestea se pastreaza la frigider (40C), maximum
3-4 zile (pentru a minimaliza multiplicarea florei de asociatie).
Factorii care pot
influenta viabilitatea micobacteriilor trebuie cunoscuti pentru a fi
evitati, si anume:
administrarea de antibiotice cu efect antituberculos:
Rifampicina, Streptomicina;
Kanamicina, Amikacina;
Ciprofloxacina, Ofloxacina;
Claritromicina, Amoxicilina + Acid
clavulanic;
conservarea in formol sau recoltarea pe EDTA;
contactul prelungit cu sucul gastric (peste 3-4 ore);
pastrarea probelor la caldura sau
lumina;
intarzierea prelucrarii produselor patologice
(peste 5 zile);
congelarea prelevatelor.
Anexa Nr
Tehnica testarii tuberculinice
Materiale necesare efectuarii testului
tuberculinic (metoda Mantoux) sunt:
produsul
biologic - tuberculina (se verifica valabilitatea si calitatea
produsului biologic);
seringa
etansa de unica folosinta de 1 ml divizata in
0,10 ml, prevazuta cu ac special pentru injectii intradermice
(de 10 mm,
cu bizou scurt);
solutie
dezinfectanta - alcool de 75%;
vata.
Locul inocularii: de preferat,
fata anterioara a antebratului stang, treimea medie, in tegument
sanatos.
Tehnica administrarii trebuie sa
fie foarte riguroasa, dupa cum urmeaza:
verificarea
valabilitatii si calitatii produsului biologic;
dezinfectarea
tegumentului cu alcool sanitar;
intinderea
pielii de pe fata ventrala a antebratului pentru a facilita
introducerea strict intradermica a tuberculinei;
se
injecteaza intradermic 0,1 ml PPD care realizeaza de obicei o
papula ischemica de 5-6
mm cu aspect de "coaja de portocala"; aceasta
nu trebuie tamponata dupa ce s-a extras acul.
IDR corecta este confirmata de lipsa
sangerarii si de obtinerea papulei.
Citirea testului este cantitativa.
Citirea rezultatului se face intre 48 si 72
de ore (ideal la 72 ore) de la administrare, cand induratia este
maxima si reactia nespecifica dispare.
Se masoara diametrul transversal al
zonei de induratie (nu al eritemului) cu ajutorul unei rigle transparente.
Eventual se marcheaza limitele, dupa ce au fost palpate si
delimitate exact punctele extreme ale diametrului transversal. Se
recomanda ca citirea sa nu se faca dupa 72 de ore, intrucat
se subestimeaza rezultatul.
Interpretarea calitativa (tipurile Palmer) nu
mai este de actualitate.
Vaccinarea BCG induce in mod obisnuit pentru
3-4 ani o reactie care de obicei nu depaseste 10 mm. O reactie mai
intensa traduce foarte probabil infectia naturala cu MT.
Citirea si interpretarea trebuie facute
de personal cu experienta, care noteaza marimea diametrului
induratiei si data citirii.
Interpretarea testului
Reactia pozitiva: se considera reactie pozitiva o reactie inflamatorie/induratie
de peste 10 mm
la locul inocularii, care apare pana la 72 de ore de la injectare.
Induratia este reliefata, eritematoasa, delimitata net de
restul tegumentului normal.
O
reactie pozitiva semnifica numai infectia cu MT (dar
si cu M. bovis - natural sau
vaccinal) si nu poate fi argument pentru TB boala. O reactie
intensa locala nu semnifica obligatoriu prezenta bolii,
insa sugereaza mai degraba o infectie cu MT decat o
reactie incrucisata cu alte micobacterii sau cu vaccinarea BCG.
Conventional se admite ca:
reactia
sub 9 mm
semnifica alergie postvaccinala BCG (in primii ani dupa
nastere) sau infectie cu micobacterii atipice;
reactia
moderata, 10-14 mm,
sugereaza infectia cu MT;
reactia
intensa, peste 15 mm
(hiperergia), cu/fara ulceratii, flictene, nu semnifica
neaparat TB activa, ci doar probabilitatea unui risc crescut de
evolutivitate a leziunilor.
Reactia (intens) pozitiva la PPD este marker al infectiei TB, nu
certifica TB activa.
Daca rezultatul
testului a fost pozitiv, repetarea lui nu mai furnizeaza informatii
suplimentare si nu este indicata!
Virajul tuberculinic
consta in pozitivarea unei testari care succeda uneia cu
rezultat negativ si, daca nu este consecinta unei vaccinari
BCG, traduce o infectie de data recenta.
Reactia negativa (anergia) reprezinta lipsa de raspuns la injectarea ID a
tuberculinei si poate fi intalnita in mai multe situatii:
organismul
testat este neinfectat;
organismul
este infectat si se afla in faza antealergica;
organismul
este infectat, dar testul este efectuat dupa o boala
anergizanta;
stingerea
hipersensibilitatii dupa tratament sau spontan.
In cazul in care rezultatul la 2 UI PPD IC65 este
negativ, dar exista suspiciunea infectiei (copil aflat in contact
strans cu o sursa de TB activa), se poate repeta imediat testul cu 10
UI PPD IC65 in antebratul opus, dupa aceeasi tehnica, sau
la un interval de 6-8 saptamani, cu 2 UI PPD, pentru a verifica
mentinerea negativitatii.
Reactiile fals-negative pot fi determinate de:
factori
individuali;
factori
legati de produsul utilizat:
inactivarea
produsului prin: expunere la lumina si caldura,
dilutii improprii, denaturari biochimice, contaminare, adsorbtie
partiala pe peretii fiolei;
factori
umani:
tehnica
defectuoasa de administrare: prea putin produs, tamponarea energica
dupa injectare, sangerare;
erori
de citire.
O reactie
negativa la PPD
sugereaza o afectiune netuberculoasa, dar nu exclude
diagnosticul de TB.
Reactiile fals-pozitive pot fi cauzate de :
tehnica
sau citirea defectuoasa (interpretarea reactiilor nespecifice,
injectarea subcutana a tuberculinei);
alte
infectii micobacteriene atipice;
vaccinare
BCG;
reactii
incrucisate cu alti antigeni bacterieni (de exemplu, ASLO in
cantitate mare).
Incidente, accidente
Testul nu este insotit de incidente si
accidente grave. Se citeaza frecvent edemul marcat si inflamatia
produsa de introducerea subcutana a tuberculinei.
Pentru detalii, vezi Ghidul de diagnostic si tratament
al TB la copil.
Se va avea in vedere extinderea unor metode noi
pentru diagnosticul infectiei tuberculoase latente, pe masura ce
acestea vor deveni disponibile, bazate pe productia de interferon gama a
limfocitului activat de TB (IGRA), precum si PCR.
Anexa Nr.
Fisa
pentru ancheta epidemiologica Anexa Nr.
Anexa Nr.
Definitia cazului
de tuberculoza
Cazul de TB este:
bolnavul
cu TB confirmata bacteriologic sau histopatologic (HP); sau
bolnavul
care nu are confirmare, dar la care medicul pneumolog are suficiente date
clinice si paraclinice pentru a decide inceperea tratamentului antituberculos.
Orice tratament antituberculos trebuie instituit numai
de catre un medic pneumolog sau cu avizul medicului pneumolog al
teritoriului de care apartine unitatea in care este instituit tratamentul.
Cazul de TB este definit in functie de
localizarea bolii, confirmarea bacteriologica sau histopatologica
si istoricul terapeutic.
I. LOCALIZAREA TB POATE FI:
pulmonara -
daca leziunile sunt in parenchimul pulmonar, in arborele
traheo-bronsic sau in laringe.
Acestea sunt forme
contagioase, importante din punct de vedere epidemiologic;
extrapulmonara -
daca leziunile sunt in alte locuri decat cele de mai sus.
In situatia in care pacientul are o singura localizare a bolii, aceasta va fi inscrisa la
diagnostic principal si va determina incadrarea cazului in una din
categoriile de mai sus.
Cazul de TB cu doua sau mai multe
localizari, dintre care cel putin una pulmonara, va avea ca
diagnostic principal pe cel al localizarii pulmonare, iar ca diagnostic
secundar (diagnostice secundare) pe cel (cele) al localizarilor
extrapulmonare. Cazul se va inregistra ca TB pulmonara.
Daca nici una dintre localizari nu este
pulmonara, se va considera diagnostic principal cel al localizarii
celei mai grave, iar celelalte localizari vor fi inscrise ca diagnostice
secundare. Cazul se va inregistra ca TB extrapulmonara.
TB diseminata, daca are si localizare
pulmonara, se va considera cu localizare pulmonara. Se va inscrie la
diagnostic principal forma anatomo-radiologica pulmonara, iar la
diagnostice secundare localizarile extrapulmonare. In absenta
determinarii pulmonare se va inregistra ca TB extrapulmonara, se va
considera diagnostic principal diagnosticul formei celei mai grave, iar
diagnostice secundare, cele ale celorlalte determinari.
TB copilului va
fi considerata cu localizare pulmonara daca se
evidentiaza leziuni ale parenchimului pulmonar, ale arborelui
traheo-bronsic sau ale laringelui (diagnostic principal), respectiv cu
localizare extrapulmonara daca nu sunt leziuni in aceste structuri
(diagnostic principal, cel al localizarii unice sau cel al
localizarii celei mai grave). Adenopatia traheo-bronsica,
neinsotita de alte determinari, va fi inregistrata ca
diagnostic principal, iar localizarea se va considera extrapulmonara. Daca
insa la un astfel de caz rezultatul examenului bacteriologic din
sputa sau dintr-un alt produs recoltat este pozitiv, se va presupune
existenta fistulei traheo-bronsice, chiar daca aceasta nu a fost
evidentiata, iar cazul va fi inregistrat cu localizare pulmonara.
II. CONFIRMAREA
BACTERIOLOGICA SAU HISTOPATOLOGICA(definitiile ECDC):
Un control bacteriologic pentru diagnostic
inseamna examinarea a minimum 3 esantioane de produs patologic, iar
pentru monitorizarea evolutiei sub tratament, a cel putin doua.
Data fiind importanta examenului
bateriologic, se impune necesitatea obtinerii unor produse patologice cat
mai de calitate (in cazul sputei, prin instruirea prealabila a pacientului
si prin utilizarea de mijloace de provocare a expectoratiei, cand
este cazul).
Conform definitiilor ECDC pot exista 3 tipuri de caz
de TB, in functie de confirmarea diagnosticului in laborator:
1. cazul de TB
confirmat
- pozitiv la
cultura (C+) - este cel care are cel putin o cultura
pozitiva din sputa recoltata inainte de inceperea tratamentului
antituberculos, indiferent de rezultatul microscopiei;
- pozitiv la
microscopie (M+) + detectia acizilor nucleici in produsul patologic +
criterii clinice pentru TB.
Cazul de TB pulmonar pozitiv la microscopie (M+) este
cel care are la examenul esantioanelor de sputa recoltate inainte de
inceperea tratamentului pentru TB:
cel
putin doua rezultate M(+);
un
rezultat M(+= si unul C(+);
un
rezultat M(+) si aspect radiologic interpretat de specialist ca sugestiv
de TB pulmonara activa;
2. cazul de TB
probabil este pacientul
care are cel putin una dintre confirmarile de laborator de mai jos:
este
pozitiv la microscopie (M+);
au fost
detectati acizi nucleici pentru MT in produsul patologic;
are un
examen histopatologic pozitiv pentru TB.
Pentru toti pacientii suspectati de TB
extrapulmonara se vor recolta specimene specifice in functie de
localizare, pentru a fi examinate atat
histopatologic, cat si bacteriologic.
Din orice biopsie recoltata de la un pacient
suspect de TB trebuie sa se faca si un examen bacteriologic
pentru MT (bK);
3. cazul de TB
posibil este pacientul cu TB pulmonara sau
extrapulmonara care nu are nici unul din criteriile de confirmare de mai
sus, dar care este considerat de medicul pneumolog ca fiind un caz de TB
activa si la care acesta decide instituirea tratamentului
antituberculos.
III. ISTORICUL
TERAPEUTIC:
Inregistrarea unui pacient se va face conform
istoricului sau terapeutic real.
1. Cazul nou (N) este pacientul
care nu a luat niciodata tratament cu medicamente antituberculoase in
asociere pe o perioada mai mare de o luna de zile.
Chimioprofilaxia TB efectuata cu un singur
medicament sau cu doua (de ex. copii, infectati cu HIV) nu se
considera tratament antituberculos.
Cazul cu retratament este unul din
urmatoarele categorii:
Recidiva (R) -
pacientul care a fost evaluat ca "Vindecat" sau "Tratament complet" in urma
unui tratament antituberculos anterior si care are un nou episod de TB
confirmata.
Cazurile de TB
neconfirmate pot fi de asemenea inregistrate ca retratamente pentru
"Recidiva", dar astfel de situatii trebuie sa fie rare si
bine argumentate prin examene clinice si investigatii paraclinice.
Retratament pentru esec (E) -
pacientul care incepe un retratament dupa ce a fost evaluat ca "Esec"
al unui tratament anterior.
Retratament pentru abandon (A) - pacientul
care incepe un retratament dupa ce a fost evaluat ca "Aabandon" al unui
tratament anterior si este bacteriologic pozitiv sau la care medicul pneumolog decide reluarea unui nou tratament dupa abandonul celui anterior.
Cronic (C) -
pacientul care incepe un nou retratament dupa ce a fost evaluat ca
"Eesec" al unui retratament.
Anexa Nr.
Anuntarea, inregistrarea si
declararea cazurilor
ANUNTAREA
Orice caz de TB (confirmat
bacteriologic sau HP ori in cazul caruia medicul pneumolog decide
inceperea tratamentului antituberculos) va fi anuntat de catre
medicul care a diagnosticat cazul sau care a initiat tratamentul, in 48 de
ore, prin Fisa de anuntare a cazului de TB, la DPF pe al carui teritoriu
bolnavul are adresa stabila (locuieste in fapt, conform
declaratiei sale), indiferent de adresa sa legala (inscrisa in
documentele de identitate).
Bolnavul cu TB fara
locuinta va fi anuntat la DPF de care apartine zona in care acesta
declara ca isi duce existenta.
Pentru a furniza DPF toate informatiile de care
acesta are nevoie pentru inregistrarea si declararea cazului, ca si
pentru declansarea AE, in fisa de anuntare se vor completa toate
rubricile, cat mai corect. Se vor mentiona pe foaia de observatie a
bolnavului data completarii si cea a trimiterii fisei de
anuntare.
DPF va verifica, prin personalul propriu sau prin MF,
daca pacientul locuieste in fapt la adresa inscrisa in fisa
de anuntare.
INREGISTRAREA SI
DECLARAREA
Daca bolnavul locuieste la adresa data,
va fi inregistrat in Registrul de tuberculoza al DPF si in baza de
date electronica, dupa o prealabila verificare in baza de date
nationala pentru a se evita dubla raportare. Datele inscrise vor corespunde episodului de imbolnavire care este
inregistrat.
In acelasi timp, medicul pneumolog din DPF va
informa, prin scrisoare medicala, medicul epidemiolog al teritoriului
respectiv si MF la care este inscris pacientul despre existenta
cazului (focarului) de TB pentru declansarea AE. In situatia in care
pacientul nu este inscris pe listele unui MF, scrisoarea medicala va fi
trimisa MF caruia ii este arondat epidemiologic teritoriul in care locuieste
bolnavul.
Daca se constata ca pacientul nu
locuieste la adresa inscrisa in fisa de anuntare, aceasta
va fi returnata unitatii care a trimis-o, cu mentiunea
"Pacientul nu locuieste la adresa indicata".
In situatia in care pacientul a fost externat
si nu se mai prezinta la
DPF care a primit anuntarea, acesta va inregistra
si va declara cazul, va face investigatii pentru gasirea lui
si, daca nu il va gasi intr-un interval de 12 luni de la
inregistrare, il va evalua ca "Pierdut". Daca bolnavul apare in acest
interval la DPF,
fie va continua tratamentul (daca va locui in continuare la adresa la care
a fost inregistrat), fie se va opera transferul la un alt DPF in teritoriul
caruia declara ca s-a mutat.
Atat in Registrul de TB al DPF, cat si in baza de
date electronica vor fi inregistrate toate cazurile de TB, indiferent
daca sunt cazuri noi, retratamente pentru diverse situatii sau
transferuri din alte DPF, in ordinea cronologica a aparitiei lor.
Pentru fiecare caz de TB inregistrat din soft se
tipareste automat Fisa de declarare a cazului de
tubercuolza.
Fiecare caz de TB inregistrat va fi obligatoriu
si evaluat atunci cand exista toate informatiile necesare
evaluarii, dar nu mai tarziu de 12 luni de la data declararii.
Daca dupa 12 luni de la declarare pacientul
este inca in tratament, el va fi evaluat ca "Continua tratamentul"
(C) si va fi imediat inregistrat din nou in Registrul de TB in categoria
"Continuare de tratament" (K). In urmatoarele 12 - 24 luni, dupa ce
va incheia tratamentul si va avea toate rezultatele controalelor bacteriologice,
i se va stabili o categorie de evaluare finala.
INFIRMAREA
Daca dupa inregistrare se constata
ca diagnosticul de TB activa nu a fost corect stabilit, cazul
respectiv va fi infirmat, dar numai de catre medicul pneumolog din DPF in
evidenta caruia se afla pacientul.
Stabilirea noului diagnostic care face obiectul
infirmarii intr-o alta unitate decat DPF va fi anuntata DPF
prin Fisa de anuntare a infirmarii diagnosticului de
tuberculoza in spital.
Infirmarea (I) se poate opera numai intre momentul declararii
si cel al evaluarii, iar dupa inscrierea sa atat in Registrul de
TB, cat si in bazele de date electronice va fi echivalenta cu o
categorie de evaluare finala.
DECESUL UNUI BOLNAV DE TB IN SPITAL
In cazul decesului unui bolnav de TB in spital dupa
anuntarea cazului la DPF
de care acesta apartine, decesul va fi de asemenea semnalat DPF - in 24 de
ore - prin Fisa de anuntare a decesului pacientului cu
tuberculoza in spital, pentru a fi operat in evidentele TB ale
unitatii.
TRANSFERUL
De asemenea, daca un caz isi schimba
adresa dupa inregistrare pana la momentul evaluarii, se va opera
electronic transferul, iar dupa primirea confirmarii preluarii
bolnavului de cel de-al doilea DPF, se va inscrie in Registrul de TB, la
rubrica "Evaluare" "Mutat" (M) si se va trimite documentatia
medicala. DPF care primeste pacientul il va inregistra in Registrul
sau de TB, cu categoria "Transferat" (T).
Daca cel de-al doilea DPF nu confirma
primirea si pacientul nu apare la noua adresa in maximum doua
luni de la anuntarea transferului, primul DPF va evalua cazul ca "Pierdut"
(P).



Anexa Nr.
Fisa de tratament a tuberculozei


Anexa Nr.
Reactiile
adverse si interactiunea cu alte medicamente
Reactii adverse la
medicamentele antituberculoase de linia I
|
Efecte adverse
|
Medicamente responsabile
|
Atitudine
|
|
MINORE
|
|
Se continua
tratamentul, se verifica dozele.
|
|
anorexie,
greata, dureri abdominale
|
Z,R
|
Se va efectua controlul
functiei hepatice.
Se administreaza tratamentul
cu un pranz sau la culcare.
|
|
dureri articulare
|
Z
|
Aspirina
|
|
senzatia de
arsura la nivelul membrelor inferioare
|
H
|
Piridoxina 100 mg/zi
|
|
colorarea in portocaliu
a urinei
|
R
|
Se asigura
pacientul ca este un fenomen normal.
|
|
MAJORE
|
|
Se intrerupe medicamentul
responsabil.
|
|
prurit, eruptie
cutanata, petesii
|
S,H,R,Z
|
daca nu este intens si nu
influenteaza calitatea vietii, se va trata cu antihistaminice
daca este generalizat, se opreste
medicamentul responsabil si se reintroduc dupa remisiune la 2-3
zile in ordinea R, H, E si Z
in cazul aparitiei rashului petesial, se face
controlul trombocitelor; daca trombocitele sunt scazute, se
intrerupe R
|
|
surditate
(fara dop de ceara)
|
S
|
Se intrerupe S, se
foloseste E.
|
|
vertij sau nistagmus
|
S
|
Se intrerupe S, se
foloseste E.
|
|
icter, hepatita
(excluderea altor cauze)
|
H, Z,R
|
Hepatita
medicamentoasa este atestata de cresterea AST de 3 ori in
cazul asocierii simptomelor clinice (sindrom dispeptic, icter) sau cand AST
creste de 5 ori la pacientul asimptomatic.
Se intrerupe medicamentul
cauzator si se utilizeaza medicamente cu hepatotoxicitate
mica.
|
|
confuzie (suspiciune de
insuficienta hepatica acuta)
|
majoritatea medicamentelor anti TB
|
Se intrerupe
tratamentul, se investigheaza functia hepatica si
protrombina.
|
|
alterarea acuitatii
vizuale
|
E
|
Se intrerupe E.
|
|
soc, purpura,
IRA
|
R
|
Se intrerupe R.
|
Reactiile adverse se consemneaza obligatoriu pe
fisa de farmacovigilenta care se trimite la Agentia
Nationala a Medicamentului.
Toate informatiile mentionate mai sus se
gasesc sintetic in "Fisa de
tratament al bolnavului de TB" (anexa nr. 10).
Interactiunea cu
alte medicamente
Foarte rar diferitele
medicamente asociate terapiei cu antituberculoase modifica
concentratia medicatiei antiTB.
Influenta
medicamentelor antituberculoase asupra concentratiei serice a altor
medicamente
|
Medicamentul
|
Interactiunea
medicamentoasa
|
|
Izoniazida
|
influenteaza metabolizarea unor
anticonvulsivante: fenitoina, carbamazepina
creste activitatea toxica a acetaminofenului,
teofilinei
creste concentratia serica a diazepamului
|
|
Rifampicina
|
scade activitatea unor antibiotice (doxiciclina,
cloramfenicol), levotiroxinei
reduce concentratia serica a
corticosteroizilor, benzodiazepinelor, fenitoinei, digoxinei, nifedipinei,
propanololului, endoprilului, teofilinei
scade eficacitatea anticonceptionalelor orale
poate interactiona
cu unele medicamente antiretrovirale, compromitand atat tratamentul anti
TB cat si pe cel antiretroviral
|
Anexa Nr.
Fisa de
tratament pentru cazul cu MDR-TB
(Sursa: Indrumarul de supraveghere
epidemiologica a tuberculozei si de monitorizare a aplicarii
PNCT", paginile 18 - 19)
Anexa Nr.
Fisa de
evaluare a tratamentului antituberculos

Anexa Nr.
Tehnica
vaccinarii BCG
In Romania, vaccinarea BCG se va efectua cu o
tulpina evaluata periodic pentru calitatea produsului.
Vaccinul liofilizat se prezinta ca o
suspensie de 1 mg/ml BCG pe mediu Sauton, in solutie protectoare de
glutamat de sodiu 1,5%. Produsul contine aproximativ 4-5 milioane de
germeni/1g de vaccin. Vaccinarea se efectueaza numai de catre
personal mediu special instruit sub responsabilitatea medicala si
legala a medicului. Fiola vidata in care se gaseste
pulberea vaccinala se deschide sub protectia foliei existente in
ambalaj pentru a preveni raspandirea continutului la patrunderea
aerului, dupa care se suspenda in 2 ml mediu Sauton anexat. Suspensia
obtinuta, clar opalescenta, se barboteaza pana la
omogenizare si se utilizeaza in maximum 30 de minute. Fiola
contine aproximativ 20 de doze vaccinale, dar pierderile pe ac
impiedica un numar echivalent de vaccinari. Produsul neutilizat
se inactiveaza si se arunca. Pastrarea vaccinului este
obligatorie la intuneric si 4°C, in caz contrar degradandu-se si
putand conduce la esecuri vaccinale.
Vaccinarea consta in injectarea strict
intradermic a 0,1 ml (0,1 mg BCG) suspensie vaccinala, in 1/3
superioara a bratului stang, pe fata postero-externa,
dupa dezinfectia tegumentelor. Daca tehnica a fost corecta
se obtine o papula cu diametrul de 5-6 mm cu aspect de "coaja
de portocala", care nu se tamponeaza.
Contraindicatiile vaccinarii BCG a nou-nascutului:
temporare:
starea febrila, leziunile tegumentare eruptive, greutate sub 2.500g;
absolute:
infectia HIV simptomatica, imunodeficiente (congenitale,
leucemii, limfoame, neoplazii generalizate), tratamente imunosupresoare cu
corticosteroizi, agenti alkilanti, antimetaboliti etc.
Anexa Nr.
Fisa
pentru chimioprofilaxie

Anexa Nr.
Ideile principale pentru discutia
cu pacientii la diferite momente
ale tratamentului si in situatii particulare
Teme de baza de discutat la
prima intalnire cu pacientul dupa stabilirea diagnosticul de TB
Prima
intalnire cu pacientul ofera ocazia de a comunica informatii
importante despre TB si tratamentul sau. La prima intalnire cu un
pacient cu TB trebuie discutate urmatoarele teme importante:
ce
este TB;
TB
este curabila;
tratamentul
TB;
necesitatea
urmaririi directe a tratamentului;
modul
de raspandire a TB;
simptome;
modalitati
de prevenire a transmiterii;
importanta
tratamentului complet;
la ce
sa se astepte, ce este de facut in continuare;
importanta
colaborarii la controlul contactilor (familiali, de colectivitate, de
anturaj).
Teme de baza care trebuie
subliniate pe parcursul tratamentului
Educarea
pacientului este un proces continuu de-a lungul terapiei. Dupa intalnirea
initiala cu acesta, mesajele educationale trebuie transmise
continuu si intarite. Urmatoarele teme sunt considerate ca fiind
relevante:
tipul
si culoarea medicamentelor/solutiilor injectabile;
cantitatea
si frecventa administrarii;
efectele
secundare;
tratamentul
de continuare;
frecventa
si importanta examenelor de sputa si semnificatia
rezultatelor acestora;
consecintele
luarii numai unuia dintre medicamente sau ale opririi tratamentului;
ce se
intampla daca pacientul vrea sa se mute in timpul tratamentului.
Ce este de spus sau de facut
atunci cand:
Pacientul se
simte mai bine si vrea sa intrerupa tratamentul.
Trebuie
explicat ca simptomele se pot ameliora sensibil in faza initiala
a tratamentului (primele 8 saptamani).
Totusi,
daca pacientul nu continua tratamentul in urmatoarele 6 luni,
unii bacili tuberculosi pot supravietui, inducand recaderea
si dezvoltarea de microorganisme rezistente la medicatie. Chiar
daca pacientul se simte mai bine, este important sa isi continue
tratamentul.
Un pacient nou vrea sa isi ia
medicatia acasa (fara supraveghere).
Puneti
intrebari pentru a determina cauzele acestei decizii. Explicati
ca majoritatea pacientilor nou-diagnosticati sunt
spitalizati in timpul fazei intensive a tratamentului, pentru a putea fi
monitorizati cu atentie. In timpul fazei de continuare, daca
este dificila venirea la dispensar, intrebati daca exista
sprijin din partea familiei fata de tratament. Explicati ca
exista o politica ferma in a insista ca tratamentul sa fie
monitorizat direct.
Pacientul a
lipsit de la tratament doua zile in timpul fazei de continuare (a omis
doua prize din tratament).
Aflati
motivele. Incercati sa rezolvati problemele. Amintiti-i
atat pacientului cat si apartinatorilor/parintilor
despre necesitatea de a lua toate dozele pe durata tratamentului.
Recuperati priza pierduta.
Pacientul nu
vrea sa faca examenul de sputa dupa 5 luni de tratament.
Explicati
necesitatea examenului. Spuneti atat pacientului cat, si
apartinatorilor/parintilor ca este important sa
fim siguri ca tratamentul progreseaza favorabil.
Mama
copilului spune ca sotul ei,
care tuseste, nu are timp pentru investigarea TB.
Aflati
daca mama a comunicat sotului ca copilul are TB. Explicati
ca este important pentru el sa fie testat, deoarece i-ar putea
infecta si pe altii sau ar putea-o reinfecta pe mama ori pe
copil. Oferiti-va sa-l vizitati pe sot sau aranjati
cu un coleg sa il viziteze si sa ii explice necesitatea controlarii.
Mama se teme
sa spuna familiei ca copilul are TB.
Oferiti-va
sa vorbiti cu familia despre TB. Linistiti familia: copilul
nu este contagios, el fiind in tratament. Explicati modul de transmitere
si modalitatile de prevenire ale TB.
Pacientul se simte
rau din cauza tratamentului si vrea sa il opreasca.
Stabiliti
daca simptomele pacientului sunt cauzate de medicatia anti TB si
daca reprezinta efecte adverse minore sau majore ale acesteia.
Daca sunt efecte majore, opriti tratamentul si trimiteti
pacientul la DPF.
Daca sunt efecte minore, ajutati-l sa le
faca fata astfel incat sa isi continue tratamentul.
Explicati parintilor importanta tratamentului corect.
Pacientul nu are
mijloace de transport pentru a veni la dispensar
Aflati
motivele. Incercati sa conlucrati cu
pacientul/parintii in gasirea unor solutii. Cereti
sprijinul autoritatilor locale pentru a rezolva problema.
Anexa Nr.
Registrul de
laborator