URGENTE
RESPIRATORII
Dispneea:
Puncte de reper:
Dispneea se percepe
subiectiv de pacient si obiectiv de medic.
Dispneea semnaleaza
o disfunctie respiratorie sau cardio-respiratorie severa.
Dispneea se
insoteste de regula de hipoxie
Frecventa
respiratorie este fie crescuta >20/min sau exista bradipnee cu frecventa >10/min.
Hipercapnia,
detectabila clinic (tachicardie, transpiratie) semnaleaza
existenta unei insuficiente ventilatorii prin atingerea comandei sau
muschilor respiratori.
Dispnee severa: a
se elimina intotdeauna un eventual stop cardiac.
Dispnee inspiratorie +
tiraj, cornaj = obstructie a cailor aeriene superioare
Dispnee expiratorie =
obstructie a cailor aeriene distale.
Dispnee severa la
un bolnav constient care nu mai poate vorbi = gravitate maxima.
Dispnee severa la un
bolnav sub respirator : pneumotorax ?
Orice bolnav dispnei
primeste O2.
Dispnee + coma =
intubatie si ventilatie mecanica.
Monitorizare prin
puls-oximetrie (SaO2) obligatorie. Gaze sanguine : se executa
in extraspital numai daca starea clinica o permite fara
pericol.
Dispneea
consta din perceptia inconfortabila a respiratiei
datorita unei inadaptari intre comanda centrilor respiratori si
miscarea realmente efectuata. In concluzie dispneea apare in
hipoventilatie, acidoza sau hipercapnie. Insuficienta pulmonara
apare oridecateori functia respiratorie nu este capabila sa
mentina valorile normale ale gazelor sanguine in sagele arterial al
venelor pulmonare.
Se descriu
fiziopatologic 4 tipuri de insuficienta pulmonara: ventilatorie,
de distributie, de difuziune, de sunt. Cauze, fiziopatologie:
Insuficienta globalä denumitä de Rossier asa pentrucä in
aceste cazuri se observä o deviatie a concentratiei si presiunii
partiale atat a CO2 cat si a O2 (primul
creste, cel de al doilea scade) in sangele venelor pulmonare. Aci trebuie
sä mentionäm faptul cä in absenta unui sunt pulmonar sangele
venelor pulmonare prezintä aceleasi concentratii de O2 si CO2
casi cel arterial si ca in clinicä utilizäm curent pentru
analize pe aceesta din urmä recoltat pe acelas cateter care la bolnavii gravi
serveste si pentru mäsurarea sangerandä a presiunii arteriale. Acest
tip de insuficienta este identic cu insuficienta ventilatorie a
lui Knipping. Cournand o imparte in IV. restrictivä, cazurile de reducere a
marimii ventilatiei sau a suprafetii de schimb gazos prin
diminuarea anatomicä a volumului pulmonar, si IV. obstructivä, cazurile in
care existä o diminuare panä la obstructie a diametrului cäilor aeriene.
Ventilatia pulmonarä (V) reprezintä volumul de aer miscat intr-o
directie in cursul unui minut; Aerul curent (TV) este volumul de aer
miscat intr-o directie in cursul unei respiratii; V=TV*F
(ventilatia=volumul curent inmultit cu frecventa respiratorie). Cauza majorä a
IV. globale este diminuarea sub necesar a volumului ventilatiei; acest fenomen
se produce fie prin scäderea VT fie prin scäderea F fie a amandorura.
Stiut este cä VT reprezintä numai o fractiune a volumului de gaz ce
se gäseste in pulmon si cä fiecare VT inspirat gäseste in pulmon o
cantitate de gaz (volumul rezidual) in care se dilueazä. Rostul volumului
rezidual este acela de a constitui un tampon care sä diminue variatiile de
concentratie ale gazelor alveolare la pätrunderea fiecärui VT inspirator;
concentratia gazelor alveolare se mentine astfel constantä:
PCO2a=40 mm Hg (5.6%); PO2a=96-98 mm
Hg (13.15%);
PH2Oa=47 mm Hg (6.18%) (vapori saturanti la 37°)
toate la o presiune atmosfericä de 760 mm Hg;
aerul atmosferic contine 20% O2 (160 mm Hg),
0.03% CO2 (0.228 mm Hg) si 79% N (600 mm Hg). Continutul
in apä este foarte redus la temperatura ambiantä si umiditate relativä de
40-60%. In alveolä la 37° cantitatea totala de apä este 41 µl/l; cum
ventilatia este de 7 l/min (7*41=287 µl apä sunt necesari pentru saturarea
volumului de aer ce pätrunde in pulmon intr-un minut); in 24 de ore (1440 min)
sunt necesari 720 ml apä pe care aerul inspirat le preia dela organism in caile
respiratorii superioare. PaO2 alveolar este mai mic decat cel
atmosferic din cauza prezentei vaporilor de apä si a CO2.
Diminuarea V are drept consecinta o diminuare a
aportului de O2 in raport cu consumul ceeace duce la scäderea
concentratiei acestui gaz; deasemeni are drept consecintä si o
crestere a concentratiei de CO2 prin diminuarea
indepärtärii acestuia din alveolä. Este stiut cä pentru
O2 mecanismul de transfer din alveolä inspre sange este
reprezentat de un proces de difuziune; dacä conectäm tracheea la un balon de O2
si mentinem animalul de experientä in apnee, putem observa cum
volumul baonului diminuä in timp ce saturatia in O2 a sangelui
rämane constantä (Respiratie prin difuziune). Aceasta demonstreazä cä oxigenul
poate pätrunde in sange numai printr-un proces de difuziune dacä gazul
continut in cäile respiratorii este mai bogat in O2 fapt care
are implicatii practice in resuscitare in aceia cä pentru prevenirea
hipoxiei oxigenoterapia este suficientä chiar dacä bolnavul respirä minimal
(hipoventileazä); pentru CO2 insä situatia este total diferitä,
aci este neapäratä nevoie de ventilatie alveolarë pentru a se putea
realiza indepärtarea acestui gaz. Scäderea ventilatiei are ca efect direct
o crestere a PaCO2 alveolar; aceastä crestere este insä
destul de lentä intrucat CO2 produs de metabolism se acumuleazä in
volumul total de apä al organismului ceeace duce la o crestere lentä a
concentratiei si respectiv presiunii partiale. Pentru
resuscitare acest fenomen are implicatii directe fiind un argument in favoarea
prioritätii asigurärii oxigenärii sangelui; refacerea ventilatiei si
aducerea ei in domeniul valorilor normale este insä absolut necesarä pentru
asigurarea homeostaziei CO2-ului.
|
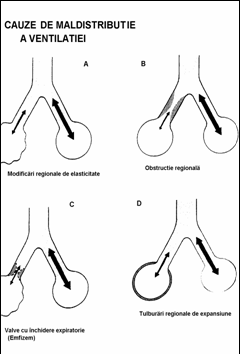
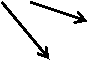
Figura Cauze de maldistributie a ventilatiei.
|
Hipoventilatia este una din cele mai frecvente cauze de
IP; in cele ce urmeazä vom trece in revistä principalele cauze de IP ventilatorie
expuse intr-o secventä mnemotechnicä: Ventilatia presupune punerea in
miscare a elementelor mobile ale cavitätii toracice (compusä din scheletul
osos, coloanä vertebralä stern si coaste, si din elementele musculare
care realizezä mobilizarea; actionarea sistemului muscular se face pe cale
nervoasä copntrolul fiind exercitat de centrii respiratori; in consecintä
vom expunecauzele IPV pornind dela centri respiratori coborand pe caile
nervoase, trecand prin placa neuro-muscularä si muschi, considerand apoi
elementele scheletului, ale continutului toracelui, ale parenchimului
pulmonar si in ultimä instantä ale cäilor respiratorii. Astfel o
malfunctie a centrilor respiratori poate fi cauzatä de traumatisme,
tulburäri circulatorii ale trunchiului cerebral, fenomenul de angajare datorat
de cele mai multe ori hipertensiunii intracraniene cu toate cauzele ei (edem
cerebral, hemoragie, inflamatie, etc.), actiunii unor medicamente
(anestezice, opiacee), actiunii unor toxine bacteriene (boltulism), etc.
toate aceste cauze pot produce atat diminuarea cat si abolirea
functiei respiratorii (apnee). Urmeazä apoi cauze care afecteazä conducerea
nervoasä in traseul medular: leuco-nevraxite, scleroza lateralä amiotroficä, poliomielita,
sectiunile medulare traumatice, anestezii spinale (An.periduralä, rachianestezie)
prost executate sau defectuos urmärite si corectate. Pe traseul periferic
transmisia poate fi interferatä de sectiuni nervoase,
poliradiculo-nevrite. La nivelul pläcii neuro-musculare blocajul transmisiei
poate fi produs de boli ca miastenia, actiunea unor medicamente cum sunt
relaxantele musculare utilizate in anestezie, tulburärile de tonicitate si
compozitie a mediului intern (hiponatremii, hipopotasemii), toxine microbiene
(bolmulism), unele toxine animale (serpi, broaste) ca tetrodotoxina. Aparatul
muscular poate fi afectat de boli specifice (miotonia) sau devine incapabil sä
realizezeze travaliul necesar unei ventilatii corecte ca in stärile de
casexie. Musculatura respiratorie poate fi sediul unor contractii de
tipul convulsiilor sau tetaniei care reduc sau anuleazä eficienta
respiratorie a contractiei lor. In fine intevin elmentele scheletului care
pot prezenta diformitäti ca scolioze, cifoze sau pot suferi modificäri
grave prin traumatisme, cele mai grave fiind traumatismele cu fracturi costale
si creere de volet costal. Aci diminuarea ventilatiei se face prin
durere si prin respiratia paradoxalä a voletului care osciland in contratimp
cu celelalte elemente ale toracelui diminuä mult din eficienta actului
respirator. Cavitätile pleurale pot fi ocupate de un continut lichidian
(transudat, exsudat, sange) care comprimä pulmonul si diminuä volumul
acestuia si implicit suprafata de hematozä. Acelas efect il au
si alte formatiuni expansive intratoracice (tumori). Parenchimul pulmonar
poate fi afectat de o serie de procese patologice care sä-i reducä din volumul
functional (boli inflamatorii, tumori, leziuni traumatice) si sä
diminue astfel eficienta actului respirator crescand totodatä ]i travaliul
respirator. Toate elementele descrise panä acum constuie cauze ce produc
diminuarea ventilatiei prin reducerea directä a volumului respirator fiind
denumite cauze restrictive.
Cauzele enumerate in continuare fac parte din categoria
cauzelor denumite obstructive intrucat relizeazä obstructii partiale
sau complecte ale cäilor respiratorii. Cauzele obstructiilor sunt variate:
edem glotic, cäderea mandibulei si limbii la bolnavi comato]i sau in faza
postanestezicä, edem de mucoasä, secretii, sange, puroi, corpi sträini
exogeni, bronhospasm (astm), incärcare lichidianä a pulmonului (edem pulmonar
hemodinamic), BPOC, tumori, corpi sträini, secretii digestive aspirate,
|
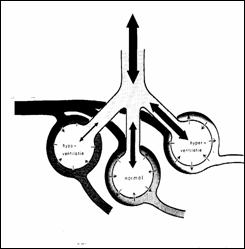
Figura Schemä demonstrand inegalitatea
ventilatiei in diverse arii pulmonare. (Comroe).
|
etc. toate aceste cauze pot actiona in segmentele
siutate deasupra sau dedesubtul carenei (bifurcatiei traheii); este stiut
cä obstructiile situate deasupra carenei sunt de gravitate maximä ele
putand sä producä rapid decompensäri ventilatorii incompatibile cu vitta;
cele situate sub carena cand sunt unilaterale sunt relativ bine tolerate
si sunt periculoase numai prin aceia cä produc complicatii in
parenchimul subjacent (atelectazii ce se infecteazä deobicei). Obstructia
respiratorie este o cauzä frecventä de letalitate in conditii de ingrijire
necorespunzätoare a bolnavilor care prezintä tulburäri ale starii de constientä
(evolutie imediatä postanestezicä sau postoperatorie, stäri de comä, somn
profund, etc.). In resuscitarea respiratorie indepärtarea obstructiilor
este premisa absolutä a posibilitätii de realizare a pätrunderii gazului
in spatiul alveolar si deci a unei ventilatii eficiente. Cauzele
obstructive actioneazä foarte frecvent in nenumärate situatii extra
cat si intraspitalicesti din care cauzä trebuiesc indepärtate si
prevenite cat mai precoce. Controlul libertätii cäilor respiratorii trebuie sä
constituie o manevrä de rutinä in toate cazurile in care se presupune sau se
detecteazä o stare de IP. Terapia IPV constä deci din masurile de
desobstructie si din ventilatie artificialä. Conditiile de
IPV se regäsesc frecvent la bolnavii gravi in situatii de urgentä in teren sau
in terapia Intensivä unde cunoasterea si aplicarea corectä si precoce
a mäsurilor de desobstructie si ventilatie artificialä este
obligatorie. Dela A si B din algoritmul resuscitärii cardio-repiratorii
panä la aparatura sofisticatä utlizatä pentru desobstructie si
ventilatie artificialä, instrumentarul utilizat in acest domeniu este divers,
simplu sau complex, in continuä evolutie si perfectionare,
constituind unul din grupul principal de instrumente utilizate in medicina de
urgentä si medicina intensivä. Utilizarea precoce a asistentei
respiratiei sau a ventilatiei controlate este una din mäsurile
obligatorii atunci cand semnele clinice si/sau analiza gazelor sanguine cer
acest lucru. Eludarea aplicärii ventilatiei artificiale atunci cand
este indicatä, anuleazä orice alt efort terapeutic aplicat bolnavului.
|
Figura Ventilatie inegalä la perfuzie
egalä; tip insuficientä de distributie.
|
A 2-a formä de IP este
cea denumitä de Rossier "partialä"
(deoarece in aceste cazuri nu se detecteazä decat hipoxie dar nu hipercapnie)
si alveolo-capilarä de Comroe.
Aceastä formä a mai fost denumitä si IP de distributie intrucat s-a
dovedit cä mecanismul de producere constä dintr-o maldistributie a aerului
in arborele bronsic. Luand in cosideratie un sistem respirator compus din
2 alveole alimentate de 2 bronsii provenite dintr-un trunchi comun; cele 2
alveole sunt egal irigate de o arterä care se bifurca; sangele este apoi preluat
de 2 vene care se unesc intr-un trunchi comun; dacä una din alveole este hipoventilatä
din cauza unei obstructii pe bronsiola aferentä, atunci aerul in aceastä alveolä
va avea o compozitie modificatä (PaO2<, PaCO2>)
sangele ce provine din aceastä alveolä nu va mai avea o saturatie normalä a
gazelor sanguine, sangele fiind usor hipoxic si hipercapnic; amestecat in proportie
egalä cu sangele provenit din cealaltä alveolä normal ventilatä, sangele in
trunchiul venos comun va fi si el usor hipoxic si hipercapnic; hipercapnia va determina
o crestere a ventilatiei care la randul ei va determina la nivel alveolar o
scädere a PaCO2 la valori sub 40 mm Hg. mai ales in alveola normal
ventilatä, valoare care va cobora panä la nivelul la care sangele provenit din
aceastä alveolä normalä, amestecat cu cel din alveola hipoventilatä (care este
ceva mai ridicat), va avea o valoare aproape de normal; (fig) oxigenul in
schimb nu va putea sä creascä in niciuna din alveole deoarece cresterea ventilatiei
nu poate modifica prea mult presiunea partialä a acestuia (in jur de 100 mm
Hg.) nici mäcar in alveola initial normal ventilatä; alveola initial hipoventilatä
care datoritä cresterii vitezii de circulatie a aerului produsä de cresterea
ventilatiei va fi paradoxal si mai putin ventilatä (crestera vitezei de
curgezre creste rezistenta in bronsiolä!) va contine un gaz din ce in ce mai
hipoxic si mai hipercapnic; consecinta va fi mentinerea
hipoxiei in sangele trunchiului venos comun; se realizeazä astfel conditiile IP
partiale (hipoxie cu normo sau chiar hipocapnie). Dacä hipoxia este foarte mare
atunci hiperventilatia este stimulatä in continuare avand ca efect o hipocapnie
extremä. Aceastä situatie se regäseste mai ales la pulmonul de soc (ARDS).
Forma aceasta de IP nu este o exceptie, ea se regaseste in
foarte multe forme de patologie pulmonarä si este datoritä acumulärii de
secretii in bronsiomlele mici care nu au un epiteliu ciliat si deobicei sunt
curätite de macrofage; in cursul a diverse procese patologice sau prin
medicamente sau toxice (nicotina) acestea nu mai pot mentine libertatea cäii
aeriene permitand secretiilor sä se acumuleze si sä creieze maldistributia aeriana
pe care am descris-o. Fenomenul de distributie este exprimat de raportul Q/V
(perfuzie/ventilatie); valoarea acestui raport este de 0.8
(Q=5l/min;V=6.2l/min); in cursul unei maldistributii de genul celor descrise
inainte, Q se mentine constant si V creste ceeace induce o scädere a raportului.
Maldistributia poate avea deci 2 tipuri: cu scädere a raportului care denota o
crestere a ventilatiei in raport cu perfuzia si cu crestere a
raportului denotand o scädere a ventilatiei in raport cu
perfuzia. Maldistributia nu este repartizatä uniform in parenchimul pulmonar si
nici amploarea ei nu este egalä; raportul nu exprimä decat o medie a situatiei
alveolare care poate prezenta situatii complect diferite mergand dela alveole
perfuzate si neventilate (atelectazie cu efect de sunt) avand un raport
Q/V=infinit si alveole ventilate sau chiar hiperventilate dar neperfuzate avand
un raport Q/V=0 (efect de spatiu mort). Terapia acestor forme de IP se face in
prima parte prin oxigenoterapie care prin cresterea concentratiei de O2
in aerul inspirat reuseste sä producä o oarecare crestere si in alveolele
hipoventilate, corectand partial hipoxia; a doua parte a tratamentului se
adreseazä indepärtärii rezistentelor in cäile respiratorii prin metode de
desobstructie ca umidificare, aerosoli sau medicatie fluidifiantä, bronhodilatatoare,
gimnasticä respiratorie cu tuse dirijatä, bronho-aspiratie, etc. Deasemeni este
utilizatä si metoda suportului respirator (asistärii mecanice a respiratiei) in
volum sau in presiune cu crearea unei presiuni crescute la sfarsitul expirului
(PEEP= positive end expiratory pressure) care are rolul de a preveni
atelectazia alveolarä si chiar de a reumfla alveole atelectatice.
cea de a 3-a formä de insuficientä pulmonarä
este cea de "difuziune", cauzatä asa
cum ii spune si numele de aparitia unei dificultäti in difuziunea gazelor din
alveolä spre singe si invers. Aceastä dificultate poate fi cauzatä de diferite
procese patologice care afecteazä pretele alveolar, in
terstitiul sau capilarul. Cel mai frecvent edemul pulmonar
este cel care prin interpunerea unui strat de apä intre spatiul alveolar si
sange (greu de trecut pentru O2 dar mai usor pentru CO2)
ingreuneazä difuziunea. In acest sens toate focarele inflamatorii pulmonare
produc acest efect ceeace face ca in toate cazurile in care apar teritorii
alveolare cu difuziune alteratä sä aparä si hipoxia. Si aceastä
formä de IP este tot de tip partial (O2 scäzut,
CO2 normal)
intrucat difuziunea mai facilä a CO2 si compensarea ce se produce
prin hiperventilarea teritoriilor alveolare rämase indemne face ca nivelul
acestuia sä nu creascä. Terapia acestor forme de IP se face prin administrarea
unui FiO2 (fractie inspiratorie de O2) crescut si prin
terapia focarului inflamator. In afara edemului pulmonar hemodinamic
(care initial este un
edem interstitial) fenomenul se regäseste in forma sa cea mai gravä in pulmonul
de soc.
7.2.4. Cea de a 4-a formä de IP este cea de "sunt". Aci se incadreazä in primul rand formele
de sunt generate de alveole hipo sau neventilate dar normal irigate. Cel mai
frecvent aceastä situatie se regäseste in conditiile in care apar focare de
atelectazie diseminate. Neventilarea unui pulmon, a unui lob sau a altui areal
mare pulmonar nu provoacä sunt intrucat in aceste cazuri hipoxia
alveolarädeclanseazä refelxul "von Euler-Liljestrand" care determinä
constrictia arterelor aferente teritoriului hipoventilat; cand insä focarele de
alveole hipoventilate nu sunt mari si sunt diseminate (coexista mici teritorii
atelectatice cu altele ventilate) acest reflex nu se mai produce si teritoriul
alveolar hipoventilat isi mentine irigatia; aceals lucru se petrece si atunci
cand se administraza o medicatie vaso-dilatatoare (Nitropru siat sau
Nitro-glicerinä).
|
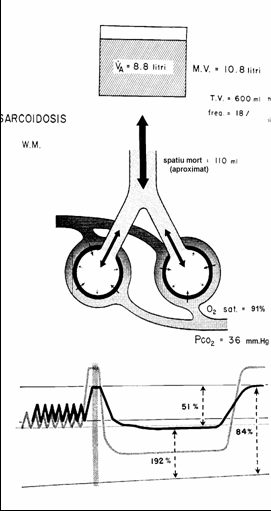
Figura Insuficientä de
difuziune in sarcoidozä.
|
O altä formä de sunt o
constituie aparitia de anastomoze arterio-venoase patologice. In pulmon casi in
buricele degetelor existä anastomoze arterio-venoase fiziologice preväzute cu
sfinctere regulatoare; aceste anastomoze se pot deschide sau se pot ectazia constituind
cauze de aparitie a suntului patologic. Tratamentul initial in aceastä formä de
IP este tot oxigenoterapia care prin crsterea PAO2 in aerul alveolar
al alveolelor ventilate, creste PaO2 in venele pulmonare dependente
ceeace produce o crestere a fractiunii solvite a O2 care la rindul
ei amelioreazä oxigenarea sangelui arterial. Tratamentul patogenic se face prin reducerea focarelor de
atelectazie (prin asistentä sau protezare respiratorie cu PEEP) si respectiv
indepärtarea segmentelor pulmonare in care s-au desvoltat sunturile patologice.
In cazurile in care
coexistä mai multe forme fiziopatologice de IP se combinä metodele de deobstructie
cu cele de protezare sau asistare mecanicä a respiratiei si crsterea FiO2
impreunä cu toate posibilitätile oferite de fizioterapia respiratorie.
Oxigenoterapia singurä nu poate ajuta un bolnav in IP ventilatorie decat
temporar dar ii poate salva viata (hipoxia omoarä in 5-6 minute), pe durate de
timp prelungite (peste 30-40 de minute) hipercapnia devine letalä! Deaceia este
bine a se cunoaste toate metodele de oxigenoterapie de urgentä care permit
castigarea timpului necesar deobstructiei, intubatiei tracheale si initierii
respiratiei mecanice. Terapia respiratorie cu toate componentele sale constitue
un capitol de maximä importantä in terapia intensiva ea fiind o premisä a
oricärei alte de forme de terapie:
Tabel 1 Principalele etiologii
observate in situatiile de urgenta si
responsabile de
anomalii ale schimburilor gazoase.
|
Hipoxemie
fara hipercapnie
|
Hipoxemie
cu hipercapnie
|
|
-Patologie a
parenchimului pulmonar: Pneumopatie,
Edemul pulmonar, cardiogen sau lezional, Atelectazie,
Contuzie pulmonara
|
-Depresia centrilor
respiratori
:
Sedative,hipnotice,morfinice,
Leziune cerebrala
|
|
-Patologie
bronsica
Astm
|
-Atingere
medulara sau nervoasa:
Traumatism medular cervical
Patologie medulara sau frenica
|
|
Patologie vasculara
pulmionara:
Emboliile püulmonare
|
-Atingerea muschilor
respirtatori:
BPOC decompensat
Astmul sever
Obstacole pe caile aeriene
Oboseala musculaturii respiratorii
Patologie musculara, miastenie, miotonie
Curare
|
|
-Patologie pleurala:
Pneumotorax,
Hemotorax,
Pleurezie,
|
|
Conduita:
Dispneea
nu este severa :
Se preia sange pentru determinarea
gazelor
Se administreaza O2
numai dupa preluarea sangelui
Se
ia anamneza generala si imediata.
Dispneea este
severa si asociata cu tachipneea: Gravitatea
situatiei va fi apreciata pe urmatoarele criterii:
Facies - aspectul de
suferinta vizibil.
cianoza apreciata
la nivelul buzelor unghiilor si mucoaselor.
stare de
constienta alterata.
miscari
respiratorii anormale : frecventa crescuta, amplitudine diminuata,
tiraj, cornaj, respiratie paradoxala, tangaj respirator.
Starea hemodinamica
asociata :
tachicardie, sau bradicardie
precedand oprirea cardiaca.
hipotensiune sau hipertensiune
Se pot prezenta 2
situatii:
bolnav in
suferinta grava respiratorie fara oprire respiratorie sau
circulatorie : se administreaza oxigen si se asista
respiratia cu balonul Ruben.
daca exists
sau intervine stopul cardiac se face masaj cardiac transtoracic.
existenta unei obstructii a cailor aeriene; se va
stabili sediul (bucals, faringiasa, laringians, tracheals) si
etiologia si se va interveni cu toate mijloacele disponibile.
existenta unui pneumotorax ! se insoteste de:
distensie toracica, diminuarea murmurului vezicular, timpanism, alterare
hemodinamica, emfizem subcutanat, Drenajul aerian se face de
urgenta cu un cateter de plasic 12-14G (ac periferic) sau cu un
dispozitiv special cu valva la nivelul spatiului intercostal 2 parasternal
la 2-3 cm.
Existenta starii de coma necesita determinarea scorului Glasgow si apoi a intubatiei
si ventilatiei.
Insuficiente respiratorii acute fara dispnee
: apar deobicei in depresiile respiratorii
centrale .
In
urgenta mentinerea functiei respiratorii este prima
urgenta si are prima prioritate dupa stopul cardiac.
Cianoza.
Puncte de reper:
Cianoza apare cand
cantitatea de hemoglobina redusa 5 g %ml.
O poliglobulie
agraveaza cianoza, o anemie o diminua.
Diagnosticul etiologic
al cianozei se bazeaza pe: anamneza, examen clinic, gazometrie
sanguina, RX, numaratoare de hematii. Se vor considera bolile
cardiace (mai ales cele congenitale) si bolile pulmonare; se vor considera
agravarile unei cianoze preexistente.
In cazul unei cianoze
localizate a considera existenta unei embolii.
In absenta unei
etiologii cardiace sau respiratorii se va considera existenta unei
methemoglobinemii si/sau sulfhemoglobinemii.
Cianoza este un semn de
gravitate.
  CIANOZA CIANOZA
     Generalizata Localizata Generalizata Localizata
  Cronica Acuta Un membru Simetric Cronica Acuta Un membru Simetric
 (hipocratism digital, Tromboza Sindrom Raynaud (hipocratism digital, Tromboza Sindrom Raynaud
 poliglobulie) Embolie poliglobulie) Embolie
Cardiopatie congenitala Insuficienta Centrala Periferica In pelerina
    respiratorie cronica Embolie, Infarct. respiratorie cronica Embolie, Infarct.
Soc, Acidoza Expunere
la frig
   Suferinta
respiratorie HIPOVENTILATIE Suferinta
respiratorie HIPOVENTILATIE
PAO2
normal PaO2
scazut COMA
Methemoglobinemie Pneumopatie
Sulfhemoglobinemie Astm acut grav
Embolie
pulmonara
Edem
pulmonar
Pneumotorax
|
Prezenta cianozei la un bolnav cu nivel normal al hemoglobinei are
semnificatia de hipoxie tisulara si implica aplicarea
oxigenoterapiei
Pulsoximetria
(SaO2). Este metoda curenta de monitorizare a gradului de
saturatie in oxigen a sangelui adica a proportiei de
oxihemoglobina in % (HbO2%). Toate monitoarele pentru medicina
de urgenta sunt dotate cu pulsoximetre, fie ca unitati
individuale fie ca module inglobate in monitoare mai mari sau in
unitati de monitorizare-terapie(defibrilare-stimulare cardiaca).
Hemoptizia
Puncte de reper:
1. A se insista:
hemoptizia majora este cu risc vital; cea minora are valoare simptomatica
2. Amploarea hemoptiziei
determina gradul de urgenta.
3. Hemoptizia este
grava prin 2 elemente: Obstructia bronsica lichidiana
si cu chiag si 2 socul hipovolemic.
4. Doua gesturi de
urgenta : liberarea cailor respiratorii si compensarea volemica
urmata de terapie vasoconstrictoare.
5. Fibroscopia este
indicata imediat ce clinica o permite. Are scop diagnostic si/sau terapeutic.
6. A se discuta embolizarea hemostatica sau
chirurgia de exereza.
7. In hemoptizia minima exista o
urgenta diagnostica pentru a evita recidiva.
HEMOPTIZIE
A se elimina origina
supraglotica
si
hematemeza
Minima Grava > 200 ml per episod
 clinica > 500 ml / 24 h clinica > 500 ml / 24 h
anamneza
RX Tratament
simptomatic
 libertatea
cailor respiratorii libertatea
cailor respiratorii
abord
venos
 Vasoconstrictor Vasoconstrictor
 Diagnostic
etiologic Tratament
curativ Diagnostic
etiologic Tratament
curativ
tuberculoza fibroscopie
bronsica + instilatie
 cancer pulmonar cancer pulmonar
bronsectazie arteriografie + embolizare
cauze rare chirurgie
|
Terapie:
In teren:
q
Desobstructia
se face si se mentine prin pozitie de drenaj postural,
adica pozitie de siguranta cu cap pozitionat decliv.
q
Oxigenoterapie
obligatorie cu masca si FiO2 >0.4.
q
Intubatia
tracheala permite o aspiratie eficienta ,
q
Intubatia
selectiva cu sonda Carlens sau White permite izolarea pulmonului
sediu al sangerarii si ventilarea bolnavului prin plamanul
neafectat.
q
Balonul
bronsic inserat bronhoscopic, permite obstruarea bronsiei principale
a pulmonului afectat.
q
Pentru
refacerea volemica se va punctiona o vena mare si se va plasa un
cateter de dimensiuni cel putin G.14-16.
In spital:
q RX-toracic este
obligator.
q Fibroscopie in scop
diagnostic mai ales pentru precizarea sediului (pulmon, lob, segment),
etiologie (cand este vizibila) si terapie (instilatie de
trombina, vasoconstrictor, electrocoagulare).
q Bronhoscopia rigida
da posibilitati mai bune de aspiratie si ventilare.
q Angiopneuografia poate
preciza mai bine sediul sangerarii si permite embolizarea
(Contraindicatii: artera spinala anterioara, ramuri esofagiene numeroase, hemoptizie
alimentata de anastomoze transpleurale sau transdiafragmatice).
q Chirurgia de
exereza (pneumonectomie, lobectomie, seghmentectomie) in extrema urgenta
si imposibilitate de hemostaza prin alte mijloace.
q Etiologie: peste 45 ani
tumori, cardiopatii (hemoptizii.minimale), in tinerete, dar nu numai, TBC.
Astm
acut grav.
Puncte
de reper:
IIncidenta
astmului mortal este in crestere in ciuda progreselor terapeutice.
Un
astm acut poate ucide in mai putin de 1 ora.
Principalii
factori de risc sunt: un astm vechi; instabil; antecedente de astm grav acut;
un tratament insuficient sau prost aplicat; absenta supravegherii prin
masurarea debitului de varf.
Prevenirea
se bazeaza pe perfectionarea tratamentului, a asistentei de urgenta,
si educarea pacientului.
Principalele
criterii de gravitate ale unei crize de astm sunt existenta unei
hipercapnii 40 mm Hg., un puls
paradoxal 20 mm Hg, imposibilitatea
de a vorbi, o criza neobijnuita sau rapid progresiva. Semne de
alarma: tulburarile de constienta, hipotensiune,
silentiu auscultator, hipoventilatie, acidoza metabolica.
Tratamentul
se bazeaza pe pe ß-mimetice prin aerosoli si apoi prin administrare
I.V. Posologia trebuie adaptata evolutiei si raspunsului la
tratament.
Corticoizii
sunt indicati in urgenta insa nu actioneaza
dcecat in cateva ore.
Mai
nou blocantii receptorilor leucotrienici par sa amelioreze
rezultatele terapeutice.
Ventilatia
asistata in presiune cu aerosolizare concomitenta (Bird) este terapia
respiratorie de electie.
Ventilatia
controlata nu se indica decat in cazuri extreme si in fata
esecului terapiei medicamentoase si instalarea unei insuficiente
ventilatorii.
Tratamentul
trebuie evaluat la intervale regulate prin determinatree debitului de varf si prin gazometrie.
Dupa
episodul acut pacientul trebuie indrumat intr-o clinica de specialitate.
Din fiziopatologie: Dispneea si obstructia respiratorie
din criza de astm sunt cauzate de spasmul musculaturii Reissessen (la nivelele
de 13-18 ale bifurcatiilor bronsice)+ edem submucos cu decolarea
mucoasei + aparitia de secretii extrem de vascoase. Se manifesta
prin dispnee expiratorie paroxistica, colaps bronsic in expir, VEMS
(volum expirator maxim pe secunda) si DEM (debit expirator maxim)
sunt prabusite, apare distensie pulmonara cu ridicarea
pozitiei respiratorii, diminuarea CV (capacitate vitala), hipoxie,
hipercapnie, acidoza, hipoventilatie prin travaliu respirator crescut
si epuizarea musculaturii, rasunet circulator major accentuat de
modificarile presiunii intratoracice, distensie ventriculara dr., dilatare cardiaca, puls paradoxal.
Factori declansati:
abuz de sedative, expunere la un alergen cunoscut sau necunoscut, oprirea unui
tratament (corticoid sau b-activ), pneumotorax (poate fi si o
consecinta), factori emotionali, infectii bronsice sau
sinusale, cauze nedeterminate, perioada de prodrom cu degradare prograsiva.
Abuzul de
ß2 mimetice in aerosoli nu este un factor favorizant al AAG. Ineficienta ß2
mimetice in aerosoli denota o proasta penetrare in arborele respirator
(secretii) si poate fi considerata ca un prodrom, frica de ß2 este
nejustificata si periculoasa caci predispune la terapie ineficienta.
|
Criterii de gravitate:
|
Criterii de gravitate
|
Semne de alarma
|
|
Clinice
|
Tulburari ale constientei
|
|
DEP < 120 l/min
|
Stare de colaps
|
|
Frecventa respiratorie > 30/min
|
|
|
Frecventa cardiaca > 140/min
|
Silentiu auscultatoriu
|
|
Puls paradoxal > 20 mm Hg
|
|
|
Cianoza
|
Respiratie paradoxala
|
|
Agitatie
|
Pauze respiratorii
|
|
Cianoza
|
|
|
Transpiratii profuze
|
|
|
Imposibilitate de a vorbi
|
|
|
Criza "neobijnuita" dupa pacient
|
|
|
Absenta de ameliorare dupa tratament
|
|
|
Biologice
|
|
|
Normo sau hipercapnie
|
sub tratament PaCO2 creste, PH-ul scade
|
|
Acidoza respiratorie
|
Acidoza metabolica.
|
|
Tratament:
In teren:
q Se incepe cu
oxigenoterapie pe masca la FiO2>0.4 cu umidificare abundenta.
q Se administreaza in
primul rand ß2 mimetice care au rapiditate de actiune,
actiune puternica bronhodilatatoare, incidenta si
amplitudine redusa a efectelor secundare, admi-nistrare facila, index
terapeutic ridicat.
q La nevoie se utilizeaza
in I.V. 0.5-1 mg/h Salbutamol la inceput, pe siringa electrica, dozele se
cresc la fiecare 5-10 min. in caz de ineficacitate pana la 5-10 mg/h,
Uneori se utilizeaza adrenalina 0.1-0.5 µg/kg/min, dozele pot fi crescute
la 0.75 µg/kg/min, adrenalina se va utiliza in caz de esec al terapiei cu
ß2 agonisti, in caz de colaps sau oprire cardiaca; se va trece
la ß2 dupa stapanirea crizei acute.
q Se pare ca administrarea
in aerosoli este mai eficace si utilizeaza doze mai reduse, efectele
cardiace sunt mai reduse, se pastreaza mai bine specificitatea ß2.
Doza este de 2*5 mg/h.
q Terapia respiratorie
trebuie inceputa cu aplicarea unui dispozitiv de "Frana expiratorie"
(dispozitiv care permite un inspir liber dar intercaleaza in expir o
rezistenta care are rolul de crestere a presiunii intrabrosice
si diminuare a gradientului de presiune parenchim/bronsie care
reprezinta determinanta colapsului bronsic si constitue una din
determinantele obstructiei bronsice.).
In spital:
q Se va continua daca
este posibil cu asistenta respiratorie in presiune + aerosoli +
frana expiratorie. Rolul terapiei respiratorii este de a preveni colapsul
bronsic precoce prin frana expiratoie, de a umidifica si fluidifia
secretiile bronsice si de a destinde spatiul alveolar
premisa a eliminarii prin tuse a secretiilor obstructive.
q midificare si
concomitent aerosoli umidifianti si lichefianti
(acetil-cisteina, bromhexin, ambroxol, alevaire).
q Intubatia sub ketamina +
relaxant, I/E 1/4, frecvente joase sub 10, la nevoie hipercapnie
permisiva, umidificare abundenta. Ventilatia controlata se
face dupa intubatie traheala, sub sedare cu benzodiazepine sau
propofol.
q Mortalitate sub
respirator mare 10-15%.
q Teofilina este mai slaba decat ß2-mimeticele
si are efecte toxice in asociatie cu aceasta. Se va evita in
urgenta.
q Corticoterapia va fi
utilizata de rutina, potenteaza efectele ß2, nu
este medicament de prima urgenta, dozele de 600-1200 mg HS de
hidrocortizon sau echivalent in 24 h repartizate in fractiuni,
q Antibioticele sunt de
utilizare rutiniera, amoxicilina sau o macrolida vor fi preferate..
 ASTM ACUT GRAV ASTM ACUT GRAV
Oxigenoterapie
  Aprecierea
gravitatii Aprecierea
gravitatii
 Lipsit de gravitate Astm
acut grav Gravitate extrema Lipsit de gravitate Astm
acut grav Gravitate extrema
 ß2-mimetice in aerosol Salbutamol 0.5 mg Adrenalina I.V.sau spray in
aerosoli Intubatie-Ventilatie ß2-mimetice in aerosol Salbutamol 0.5 mg Adrenalina I.V.sau spray in
aerosoli Intubatie-Ventilatie
 controlata controlata
Terapie
respiratorie (Frana, asistenta in presiune)
 Salbutamol I.V. 1 mg/h Salbutamol I.V. 1 mg/h
 2 mg/h 2 mg/h
4 mg/h
8 mg/h
 Epuizare
respiratorie Epuizare
respiratorie
 Adrenalina
I.V. 1 mg/h Adrenalina
I.V. 1 mg/h
 2 mg/h 2 mg/h
3 mg/h
Intubatie-Ventilatie controlata
|
q Repletia
volemica cu coloizi se va face la nevoie, cand hemodinamica este instabila
si PVC mic, aportul lichidian de cel putin 3 l/zi,
Acutizarea
unei insuficiente respiratorii cronice.
Puncte
de reper:
Insuficienta pulmonara acuta (IRA)
complicatie a unei insuficiente pulmonare cronice (IRC) are
semnificatia falimentului mecanismelor compensatoare: atentie deci la
tratament care poate sa pereturbe un "compromis anterior" facand
sa se piarda de o parte ceeace se castiga de alta.
IRA in IRC are deobicei prognostic bun cand este
tratata corect.
Diagnosticul este deobicei facil dar exista 2 curse:
trecerea pe langa o insuficienta cardiaca veche si
acceptarea unui diagnostic preexistent ca atare.
Evaluarea gravitatii se face mai ales clinic,
depinde de experienta medicului, de preferat prudenta si
internare precoce chiar pentru "nimic".
Strategia terapeutica depinde mai mult de clinica
decat de gazometria sanguina.
Un PaO2 < de 45 mm Hg comporta risc
vital coma si oprire cardiaca.
Terapia trebuie sa asigure o saturatie de 90%
fara hipercapnie periculoasa.
Printre factorii de decompensare retentia
hidro-salina la "blue-bloateri" si uscarea secretiilor la"
pink-pufferi", alaturi de infectiile respiratorii sunt cele mai
frecvente dar pneumopatiile adevarate sunt cele ma periculoase.
Pritre alti factori de decompensare emboliile pulmonare
sunt cele mai periculoase si greu de dovedit.
Ventilatia artificiala trebuie decisa in
momentul optim.
Decompensarea unei IRC este o amenintare vitala cu
teremen mediu,
Fiziopatologie
a BPOC: Rezistentele crscute caracteristice sunt cauzate de
prabusirea structurii pulmonare prin procesul de emfizem (distrugere
a septurilor alveolare) Cresterea rezistentelor expiratorii mai ales la
expir fortat (viteze mari) este caracteristica; compensarea se face
prin prelungirea expirului si deci scurtarea iinspirului, prin realizarea
cu buzele a unei "frane expiratorii" (bolnavul expira printre buzele
stranse) si prin ridicarea pozitiei respiratorii care creste
forta de recul si mentine diametrele bronsice mari; ambele
cresc travaliul muschilor inspiratori care obosesc. Se adauga in
criza scaderea de complianta prin acumulare lichidiana
pulmonara (insuficienta dr. debit mic, oligurie prin
hiper-aldosteronism) hepatomegalie, ascita
si alterarea gazometriei.
Cele 2 forme principale de BPOC prezinta 2
mecanisme diferite de decompensare:
"Blue-bloaterii" se decompenseaza
respirator mai ales prin acumulare lichidiana in cadrul cordului pulmonar
cronic pe care il prezinta. Cauzele intercurente sunt mai ales infectioase
dar decompensarea poate apare si numai ca o consecinta a insuficientei cardiace.
"Pink-pufferii" se
decompenseaza mai ales prin obstructie prin secretii uscate sau
prin deompensare cardiaca.
Diagnostic de urgenta pe semne clinice:
pentru "blue-bloateri" aspect buhait,
torace evazat, pozitie respiratorie innalta, expir prelungit,
frana expiratorie cu buzele, cianoza, raluri sibilante,
respiratie superficiala, hipoventilatie, semne nete de
insuficienta cardiaca congestiva cu edeme, ficat
marit, eventual ascita sau lichid pleural, cu hipoxie grava (SaO2<60%)
si hipercapnie severa (PCO2>60 mm Hg. uneori
depasind 100 mm Hg. )si
pentru
"pink-pufferi".aspect mai degraba uscat, cu dispnee cu frecventa
respiratorie crescuta, cu respiratie scurta si expir
prelungit, cu tuse seaca, hipoxie uneori foarte severa prin dimunarea
suprafetii de hematoza, initial hipocapnie (PaCO2<40
mm Hg.) prin hiperventilatie care devine hipercapnie la evolutie
prelungita a decompensarii prin hipoventilatie.
Terapie:
In teren:
q Oxigenoterapie,
prudenta prin sonda cu FiO2 0.4, Asistenta
respiratorie in presiune pe masca nasala, aerosoli umidifianti.
q Semne de gravitate:
scaderea SaO2 sub 60%, semne neurologice, cardio-vasculare,
insuficienta pompei respiratorii (hipoventilatie), grad variabil de
incarcare cu secretii.
q In spital strategie
terapeutica: Cazurile cu status
putin alterat se interneaza la pneumologie cele cu stare critica
la TI iar cele cu senzoriu alterat si incarcare se intubeaza
si se ventileaza.
q "Blue bloaterii"
decompensati primesc oxigenoterapia controlata FiO2 0.4; reducerea sarcinei
musculaturii respiratorii prin asistenta respiratorie cu dispozitive
speciale (Frana, CPAP;BI-PAP) aplicate pe masca nasala,
intubatie de preferinta naso-traheala, aspiratie a
secretiilor,ventilatie aistata in presiune cu frana,
CPAP;BI-PAP, urmata de cresterea FiO2 la 0.6, rolul pozitiv al
jet-ventilatiei in oxigenarea acestor bolnavi cu risc minim de volotrauma.
q Insuficienta
cardiaca se va trata energic prin perfuzie cu inotrope de
preferinta Dopamina sau Dobutamina.
q Se va administra apoi un
diuretic de tip antialdosteronic in asociatie cu un saliuretic (Aldadien
Kaliu + Saliuretic).
q Prin ameliorarea
oxigenarii ce obtine cresterea performatei cardiace si
raspuns la inotrope.
q Ameliorarea
functiei cardiace duce la cresterea perfuziei renale si prin diuretice
la eliminarea excesului de apa acumulat.
q Reducerea volumului de
apa descongestioneaza pulmonii carora le creste complianta
permitand ameliorarea functiei respiratorii spontane si in final
de multe ori indepartarea asistentei respiratorii.
q Recuperarea unor astfel
de episoade este posibila numai prin tratarea concomitenta si a
cauzei agravante alta deat insuficienta cardica si acumularea de
apa si sare.
DIAGNOSTIC
AL IRA ventilatorii
   (Hipoxemie-Hipercapnie) (Hipoxemie-Hipercapnie)
IRC cunoscuta IRC probabila IRC
dubioasa
 evaluarea gravitatii atentie
la existenta unei patologii cardiace evaluarea gravitatii atentie
la existenta unei patologii cardiace
stangi sau globale
-clinic
-gazometric
 comparativ
cu starea de baza comparativ
cu starea de baza
 nu
exista amenintare imediata semne de gravitate nu
exista amenintare imediata semne de gravitate
Internare la pneumologie Internare
la TI
    Tratament conservator ventilatie
mec. Tratament conservator ventilatie
mec.
ameliorare agravare
|
q "Pink-pufferii" vor
primi oxigen la un FiO2 in jur de 0.6.
q Terapia de hidratare se
va face atat pe cale generala prin perfuzarea unor canitati de
cel putin 2-40000 ml solutie salina iso(0.9%) sau hipotona
(0.45%) pentru un adult (sub controlul presiunii venoase) cat si prin
administrarea de aerosoli cu ser salin izoton aditionat cu mucolitice
(acetil-cisteina, ambroxol, bromhexin).
q In cazul in care tusea
nu devine productiva, dovada a ineficientei metodelor de
desobstructie aplicate, se va tenta spalatura tracheo-bronsica
efectuata pe pacient intubat tracheal. Aceasta se executa fie cu
cantitati de 20-50 ml de ser salin izoton injectate pe sonda,
fie se recurge la marea spalatura cu 200-250 ml. solutie
salina, urmata de aspiratie tracheo-bronsica. Scopul final
este de a obtine inmuierea dopurilor de mucus si eliminarea lor prin
tuse.
q Spalatura va
fi urmata de administrare de surfactant prin instilare pe sonda.
q Terapia respiratorie se
complecteaza si prin sustinere hemodinamica mai ales a
ventricolului dr. prin inotrope perfuzate (dopamina, dobutamina).
Antibioterapia de rutina va preveni evetuala infectie pulmonara sau
va combate o infectie deja installata si care este cauza
initiala a decompensarii.
Pneumopatii
infectioase
Puncte de reper:
Diagnosticul
necesita neaparat o imagine RX caracteristica de pneumopatie alveolara sau
interstitiala, in focar sau difuza.
Cautarea semnelor
de gravitate este esentiala si impune internarea in spital.
Pneumococul este
inca alaturi de viroze agentul cel mai frecvent. Genereaza o binecunoscuta
leziune localizata.
Pneumopatiile atipice au
tablou mai putin brutal si cu asociere de semne extrarespiratorii.
Nimic specific clinic sau radiologic.
Eficacitatea
antibioterapiei trebuie judecata pe defervescenta la 48-72 ore,
Ureido-penicilinele si
cefalosporinele numai pentru cazurile cu infectii de Gr.-.
Fibroscopia este
necesara de rutina.
Exista pneumopatii
comunitare extraspitalicesti si nosocomiale intraspitalicesti.
Agenti etiologici foarte variati care trebuie
identificati
Criteriile de gravitate: soc,
IRA, deshidratare, tulburari neurologice, teren imunodeprimat, hipoxie, leuccopenie,
ins.renala, rhabdomyoliza.
Terapia:
In teren
q oxigenoterapie si
monitorizare.
In spital
q terapie complexa
bazata pe antibiotice administrate dupa preluarea frotiului si a
culturilor din sputa.
q O2 pe masca cu FiO2>0.4,
q terapie respiratorie cu
expectorante si fluidifiante ale
secretiilor, antitusigene,
q terapie hemodinamica
si generala metabolica. ca in orice sepsis.
ARDS.
Este discutat pe larg in cursul de ATI. Reprezinta
mai rar o urgenta primara si mai frecvent o
complicatie care apare in cursul evolutiei intraspitaicesti
posttraumatice, postoperatorii sau septice si in cursul multor altor
stari patologice caracterizate de fenomene intense inflamatorii.
Pneumotoraxul
si acumularile lichidiene toracice.
Puncte de reper:
Examenul clinic poate
pune cert diagnosticul de P.idiopatic spontan sau posttraumatic, dar nu pe cel care complica un BPOC.
In teren: orice bolnav
dispneic si cianotic va fi examinat in vederea excluderii P sau a
acumularilor lichidiene.
Detectarea P sau a unor
acumulari lichidiene indica drenajul pleural evacuator pentru aer
(punctie sp.2 I.C. la 2 cm de stern cu ac cu ventil) sau pentru lichid
(introducerea unui dren toracic cu ventil in sp.6 pe linia axilara post.)
In spital: Se va cere
intotdeauna un RX in inspir si eventual un CT.
Se vor cauta 5 semne de
gravitate pe RX: compresia, brida, hemotoraxul, bilateralitatea, anomalii
parenchimatoase concomitente.
Aspiratie pe ac (sp.2
i.c.) se va face intotdeauna cand P este primar si idiopatic.
P.in cadrul unei
penumopatii subjacente se va drena cu tub.
Sub ventilatie
mecanica drenajul se va face inainte chiar de dignosticul RX.
In context traumatic cu
participare toracica se va examina clinic si RX toracele cu
atentie cautandu-se semnele specifice leziunilor de perete sau de parenchim
pulmonar sau a altor organe toracice.
----OOOO----