PROTOCOL DE FARMACOTERAPIE IN
TULBURAREA DEPRESIVA
Se propune un protocol de farmacoterapie pentru tulburarea
depresiva, care sa respecte principiile generale ale medicinei bazate
pe dovezi ("Evidence based medicine"). Protocolul se aplica
pacientilor peste 17 ani si are scopul sa indrume si nu sa
limiteze judecata si experienta clinicianului.
DATE EPIDEMIOLOGICE
Depresia este fara indoiala una dintre
cele mai frecvente tulburari intalnita in populatie; riscul de a
dezvolta o tulburare depresiva de-a lungul vietii este de 15%. (Lam
Raymond W., Mok Hiram, 2008) Conform OMS (Organizatia Mondiala a
Sanatatii), in prezent, tulburarea depresiva este a
patra cauza de dizabilitate iar in
anul 2020 se preconizeaza ca va ajunge pe locul doi, dupa bolile
cardiovasculare. (Sadock, 2007) Prevalenta exacta a acestei tulburari
nu este inca stabilita datorita varietatii criteriilor
de diagnostic utilizate in studiile epidemiologice, fiind estimata a fi de
5-12% la barbati si 12-20% la femei. (Kanner, 2005) Termenul
"depresie" este inadecvat deoarece acesta se refera la o singura
boala, pe cand depresia are o serie de manifestari clinice, fiind mai
potrivita sintagma "tulburari depresive".
In datele American Psychiatric Association (2000),
incidenta tulburarii depresive majore ar fi de 1 % la
barbati si 3 % la femei, varsta medie este de 40 ani pentru
ambele sexe, 50 % din cazuri debutand inainte de 40 ani, iar 10 % dupa 60
ani. Riscul genetic este de aproximativ 10-13 % pentru rudele de gradul I, cu o
rata de concordanta mai mare pentru monozigoti decat pentru
dizigoti, dar raportul nu este atat de mare ca cel constatat in tulburarea
bipolara.
Psihiatria biologica incearca
sa aduca date obiective, indicatori de tip neurobiochimic sau
structural cerebral, care sa confirme diagnosticul tulburarii
depresive pe baza evidentelor biologice. Prima incercare de evaluare
epidemiologica pe baze biologice ii apartine lui Lopez Ibor (1988),
care a corelat factorii de vulnerabilitate pentru deficitul de serotonina
cu riscul de dezvoltare a depresiei.
Datele obiective ale psihiatriei
biologice sugereaza ca neurobiochimia si neurobiologia
tulburarii depresive actioneaza pe mai multe sisteme de
neuromediatie, serotonina si disfunctionalitatea sa fiind numai
una din modalitatile etiopatogenice ale depresiei ce evolueaza
in functie de varsta pacientului pe modelul de vulnerabilitate
multifactoriala.
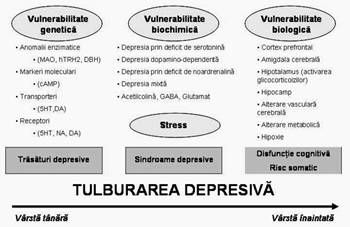
Fig. 1 Vulnerabilitatea multipla implicata in
etiopatogenia depresiei.
NEUROBIOLOGIA DEPRESIEI IN
PERSPECTIVA PSIHOFARMACOLOGIEI CLINICE
Tulburarile depresive au fost corelate cu
modificari ale structurilor cerebrale implicate in circuitele
afectiv-emotionale.
Fornixul, girusul cingulat si structurile
parahipocampale sunt responsabile de stabilitatea
emotionala/dispozitionala. Alterarea sau functionarea
defectuoasa a acestor regiuni are drept consecinta perturbarea transmiterii
informatiei la nivelul cortexului frontal si lobului temporal,
modificari obiectivate de unele studii MRI in sindroamele depresive.
Amigdala cerebrala reprezinta structura subcorticala ce se
interpune ca un veritabil releu intre talamus (amplificatorul semnalelor
senzoriale) si etajul cortical. La acest nivel se stabilesc jonctiuni
intre diferitele cai de neurotransmisie 5-HT, NA, DA.
Hipocampul stabileste legaturi stranse cu
structurile amigdaliene, exercitand un control direct asupra eficientei
neurotransmisiei. Perturbarile echilibrului intre diversele subsisteme de
neurotransmisie prezente in depresie, in special ale balantei 5-HT/NA,
conduc la alterarea semnalului de transductie a mesagerilor secunzi
(cAMP).
Mentinerea deficitului de semnal la nivel hipocampal,
amplificata de factori stresori, poate declansa mecanismele
apoptotice care au drept tinta zona hipocampica CA1/CA3, cu
consecinte distructuve ireversibile. Aceste mecanisme apoptotice pot fi
declansate si prin inadecvanta terapeutica
datorita modificarilor la nivelul mesagerilor secunzi induse de
medicatia antidepresiva pe termen lung.
Principalele modificari structurale cerebrale
prezente in depresia primara:
- ventriculomegalie (largirea ventriculilor laterali
si a ventriculului 3);
- largirea santurilor cerebrale, in special
a celor interemisferic si silvian, fenomen caracteristic pentru
vechii depresivi (Tanaka, 1992);
- atrofia vermisului cerebelos (Weinberg, 1992);
- cresterea rediodensitatii la nivelul
nucleului caudat bilateral, evidentiat in imagini CT efectuate la
vechi pacienti depresivi (Beats, 1991);
- diminuarea volumului nucleilor caudati si a
putamenului, relevata prin studii MRI (Husain, 1991; Krishman, 1992);
- alterarea structurilor subcorticale, remarcata in
studii MRI la depresivii ce au efectuat TEC (Rabins, 1991).
Tulburari functionale cerebrale relevate de
studii PET si SPECT:
- descresterea fluxului cerebral sanguin (CBF =
cerebral blood flow) si a metabolismului cerebral (CMR = cerebral
metabolic rate) in depresia majora (Bench, 1991);
- descresterea globala a utilizarii
metabolice a glucozei si lipsa diferentierii de utilizare intre
polul anterior si cel posterior cerebral (Buchsbaum, 1986);
- reducerea activitatii metabolice la nivelul
cortexului prefrontal dorso-lateral (DLPFC), mai ales in emisferul stang,
fenomen corelat semnificativ cu scorul pe scala HAM-D (Baxter, 1991);
- cresterea activitatii lobului temporal
drept (Amsterdam, 1992);
- densitate inalta a receptorilor 5-HT2 in emisferul
drept la nivel frontal, parietal si temporal (Agren, 1991).
Date biochimice de psihofarmacologie
clinica
Teoriile biochimice in etiopatogenia depresiei se
refera preponderent la modelul depresiei endogene (depresia primara
majora), prezentandu-se mai multe ipoteze, dupa cum urmeaza.
Teoriile monoaminergice
Releva
existenta unei deficiente de transmitere pe linia unuia dintre
neurotransmitatorii cerebrali, referindu-se fie la noradrenalina
(NA), fie la serotonina (5-HT). Aceste teorii privesc deficitul de
transmitatori numai in sens cantitativ, ducand la impartirea
in doua subgrupe biochimice a depresiilor endogene: prin deficit de
serotonina, respectiv de noradrenalina, dozarea metabolitilor
pentru fiecare din acesti neurotransmitatori evidentiind
nivele scazute la bolnavii depresivi.
Dopamina
(DA) a fost si ea incriminata in unele tipuri de depresie, din cauza
frecventei crescute a episoadelor depresive aparute in cursul
evolutiei bolii Parkinson. Cu toate acestea, deficienta
dopaminica poate fi evocata ca mecanism etiopatogenic numai la o
categorie limitata de depresii - depresiile dopamin-dependente (DDD).
Teoria dezechilibrului intre caile de transmitere
A fost
elaborata de Tissot - 1975, si consta in ipoteza unui
dezechilibru intre NA si 5-HT, in sensul unei hiponoradrenalinergii cu
hiperserotoninergie, provenit din actiunea competitiva la nivelul
barierei hematoencefalice a precursorilor fiecareia dintre caile
monoaminergice: tirozina pentru NA, respectiv triptofanul pentru 5-HT. Implicatiile pe care le au in
etiopatogenia depresiei diferitele sisteme de neurotransmitatori
cerebrali sunt argumentele principale ale modelelor psihofarmacologice.
Depresia
si sistemul noradrenergic
W. E.
Bunney, J. M. Davis si J. J. Schilkraut - 1965, considera deficitul
noradrenergic la nivel limbic ca mecanism de baza in declansarea
depresiei, lansand astfel ipoteza catecolaminergica a bolii depresive.
Exista
unele diferente semnificative ale markerilor biologici pentru depresia
prin deficit NA intre forma uni- si / sau bipolara. Valorile
indicatorilor biochimici ai deficitului NA au rol in predictia
raspunsului la terapia medicamentoasa.
Zarifian
si Loo - 1989, apreciaza ca intervalul de 10-15 zile necesar
aparitiei efectului terapeutic la antidepresivele triciclice
determina scaderea semnificativa a numarului receptorilor adrenergici
si constituie un argument in favoarea teoriei
hipersensibilitatii receptorilor noradrenergici in depresie.
In
depresie se evidentiaza urmatoarele anomalii ale sistemului NA:
diminuare a
eliberarii presinaptice a NA si hipersensibilitate postsianptica
adaptativa;
hiposensibilitate a
receptorilor alpha2 postsinaptici;
hiposensibilitate
presinaptica cu diminuarea modalitatilor presinaptice de
eliberare a NA, determinand hiper-NA si hiposensibilitate
postsinaptica.
Depresia
si sistemul serotoninergic
Evaluarea
activitatii serotoninice intampina dificultati
metodologice, fiind influentata de factori de variatie
nelegati de boala depresiva (talie, varsta, alimentatie,
ritm circadian si sezonier). Cu toate acestea, deficitul neurotransmisiei
serotoninergice reprezinra modelul biologico-biochimic cel mai evident
pentru depresie.
Serotonina
este implicata in etiologia depresiei pe baza urmatoarelor argumente
(Asberg si van Praag - 1984):
numar crescut
de receptori 5-HT2 in cortexul frontal la sinucigasi;
curba 5-HIAA
mult scazuta la sinucigasi;
curba
scazuta de 5-HIAA in LCR la cei cu tentative de suicid violente;
dozarea
triptofanului liber arata valori scazute la depresivi.
Din punct
de vedere biochimic, depresivii pot fi impartiti in doua
categorii, avand in vedere nivelul serotoninei:
nivel scazut -
subiecti predispusi la sinucidere violenta (marker obiectiv de
apreciere a riscului suicidar);
nivel normal.
Modelul
"deficitului serotoninic" este sustinut de argumente psihofarmacologice
clinice si experimentale:
unele antidepresive
triciclice inhiba recaptarea monoaminlor si, deci, si a 5-HT
(actiune nespecifica);
antidepresivele din
generatia a doua - zimelidina, fluoxetina - inhiba specific
recaptarea 5-HT;
administrarea pe
termen lung a antidepresivelor, fie de tip triciclic, fie din a doua
generatie, antreneaza o desenibilizare a receptorilor 5-HT2
la proba cu iprindol (Peroutka, Snyder - 1986).
Desensibilizarea
receptorilor constituie un punct comun de actiune pentru toate
tratamentele cu antidepresive. Rezulta din aceste observatii faptul
ca, fara a tine cont de receptori, administrarea
precursorilor monoaminelor nu are eficacitate terapeutica. Se impune
totodata recunoasterea rolului receptorilor pre- si
postsinaptici ca element central al modelelor psihofarmacologice.
Timpul
necesar desensibilizarii receptorilor 5-HT1A este relativ lung
(10-21 zile) si poate fi diminuat prin utilizarea unor substante
agoniste ale receptorilor de acest tip situate la nivel steato-dendritic (ex.
Pindolol).
Deficitul transmisiei serotoninergice
(5HT) este prima anomalie neurobiochimica descoperita in
etiopatogenia depresiei (Asberg si Van Praag, 1975). Alterarea
eficientei transmisiei serotoninergice a fost confirmata de studii
psihofarmacologice, neuroimagistice si post-mortem.
Studiile genetice au obiectivat riscul
de boala prin indicatori de sinteza presinaptica (valorile
triptofanului liber, transporterii serotoninici) sau postsinaptica
(receptorii 5HT) - "vulnerabilitatea genetica". (Zhang, 2005)
Nota: Putem sugera ca anomaliile
transporterilor serotoninergici cu determinism genetic pot favoriza, fie
trasaturi de personalitate (trasaturi depresive), fie
manifestari depresive (simptome depresive), confirmand ca intre
predispozitia genetica si manifestarea clinica intervin
si alti factori biologici, psihologici sau sociali (ipoteza
stressului).
Depresia
si sistemul dopaminergic
Rolul
dopaminei (DA) in depresii este sugerat de argumente farmacologice si
terapeutice:
starea
depresiva ce apare la trei zile dupa nastere, anterior
lactatiei, asa-numitul "third-day blue";
deficitul de
dopamina din boala Parkinson asociat cvasiconstant cu depresii
melancoliforme. L-dopa sau bromcriptina utilizate in tratamentul
parkinsonismului amelioreaza depresia odata cu sindromul neurologic;
administrarea
amfetaminelor produce catecolaminergie si, totodata, o eliberare de
dopamina.
Eficacitatea
unor medicamente antidepresive cu proprietati preponderent
dopaminergice - amineptina, bupropionul si nomifensina.
Depresia
si sistemul GABA-ergic
Mecanismele
GABA-ergice au fost in general ignorate in studiul tulburarilor depresive
si in cele privind mecanismele de actiune ale medicamentelor
antidepresive. Cu toate acestea, date recente au evidentiat ca aceste
mecanisme pot fi implicate in etiopatogenia depresiei (Lloyd - 1989).
In
tulburarile depresive, nivelele GABA in LCR si plasma sunt
scazute, prezentand variatii concordante cu modificarile
dispozitionale. Medicamentele GABA-ergice (progabid, furgabid)
exercita efecte terapeutice la pacientii depresivi.
Deci,
mecanismele GABA-ergice joaca un rol evident in modularea
dispozitiei, cresterea tonusului GABA-ergic, exercitand efect
antidepresiv probabil prin mediere adrenergica.
Alte mecanisme biochimice
- implicarea axei
hipofizo-hipotalamo-corticosuprarenale cu reevaluare rolului receptorilor
pentru glucocorticoizi;
- implicarea factorilor neurotrofici (BDNF - Brain Derived
Neurotrophic Factor);
- teoria neuroplasticitatii.
Modele psihofarmacologice ce pot orienta atitudinea
terapeutica
Datele recente de neurobiologie si
psihofarmacologie au permis diversificarea claselor de medicamente
antidepresive in functie de modelul biochimic al depresiei:
- Depresia prin deficit
de noradrenalina. Se caracterizeaza prin:
- aspectul clinic dominat de inhibitia psihomotorie,
insotita de slabire in greutate, deshidratare, uree
crescuta, bradicardie si tendinta la colaps;
- hipersomnie diurna, asociata cu insomnie
matinala;
- deficit cognitiv;
- EEG computerizat tip III - Matusek;
- raspuns terapeutic rapid la amfetamine,
cresterea GH la testul cu clonidina;
- limfocitele T si CD4 normale sau usor
scazute.
Raspunde la antidepresivele cu actiune
noradrenergica nespecifica (amoxapina, lofepramina,
maprotilina, viloxazina etc.) sau la cele specifice (inhibitori
selectivi ai recaptarii noradrenalinei).
- Depresia prin deficit
de serotonina imbraca doua forme clinice:
- depresia anxioasa cu:
- neliniste psihomotorie marcata, pacientul
pastreaza foarte putin patul;
- insomnie de adormire;
- hiperfagie - bulimie;
- EEG computerizat tip II - Matusek;
- testul DST negativ;
- testul TSH si TRH pozitive;
- limfocitele T si CD4 scazute semnificativ;
- celulele NK scazute.
- depresia ostila, cu
tendinta la acte antisociale, comportament suicidar recurent,
interferente alcoolice si toxicomanice cu debut precoce
anterior diagnosticului de depresie. La acestea se asociaza:
- AHC pozitive pentru boala afectiva, suicid,
alcoolism, comportament antisocial;
- EEG computerizat tip I - Matusek;
- testul DST negativ;
- limfopenie cu celule polinucleare mult crescute;
- limfocite T si CD4 cu tendinta la
scadere.
Aceasta forma poate raspunde la AD
serotoninergice de tip clomipramina, trazodona, inhibitori selectivi
ai recaptarii 5-HT (SSRI), IMAO, antidepresive "duale" (mirtazapina,
venlafaxina).
- Depresia prin deficit
de dopamina se manifesta prin:
- depresie inhibata, cu somn agitat si treziri
multiple pe timpul noptii;
- albirea precoce a parului;
- semne extrapiramidale discrete;
- testul DST ±;
- ameliorarea la substante dopaminergice
(bromcriptina, piribendil);
- limfocitele T normale.
Terapeutic, raspunde numai la antidepresivele
dopaminergice (amineptina si nomifensina), sau la cele alternative
(bromcriptina), precum si la cele specifice (bupropion).
- Depresia prin deficit
de acetilcolina imbraca un aspect polimorf, instabil si
variabil de la un moment la altul, dar insotit intotdeauna de deficit
cognitiv, obiectivabil la teste psihometrice. Terapeutic, se vor evita
antidepresivele cu actiune anticolinergica in favoarea SSRI,
IMAO si a antidepresivelor lipsite de efect colinergic de tip
trazodona, tianeptina, antidepresive "duale", la care se pot
asocia precursori de Ach.
- Depresia prin deficit
GABA (Lloyd - 1991), pare a fi forma ce se coreleaza cu
modificari ale structurilor cerebrale evidentiabile la
investigatiile neuroradiologice, lezionalitatea cerebrala
datorandu-se activitatii crescute compensatorii a acizilor
aminati excitatori (AAE) cu rol citotoxic. Aceasta forma de
depresie se caracterizeaza prin rezistenta terapeutica
la AD clasice, raspunzand la substante GABA-ergice asociate cu
antidepresivele din noua generatie si moleculele antipsihotice
atipice, iar in ultima instanta la TEC.
- Depresiile mixte
- depresia prin
deficit 5-HT / NA, caracterizata clinic printr-un polimorfism
simptomatologic, cu predominenta elementelor ostile si a
comportamentului suicidar recurent, la care se asociaza:
- testul DST pozitiv;
- testele TSH si TRH pozitive;
- limfocitele T normale sau crescute
- raspuns terapeutic la AD "duale"
(mirtazapina, venlafaxina, nefazodona) sau inhibitori
selectivi ai recaptarii 5-HT / NA.
- depresie prin
deficit 5-HT si / sau NA asociata cu hiperactivitatea DA prezinta
aspectul unei depresii cu simptome productive/delirante, care se
amplifica la testul cu bromcriptina. Raspund selectiv la
antipsihotice atipice de tip CLOZ-like: Olanzapina, Clozapina, sau
benzamide de tip "discriminant" - Sulpirid, Amisulprid asociat cu
antidepresive.
CLINICA TULBURARILOR DEPRESIVE
Stare mintala caracterizata prin
simtaminte de tristete, singuratate, disperare,
scaderea stimei de sine si autoreprosuri; semnele asociate
includ inhibitia psihomotorie sau, uneori, agitatia, scaderea
contactelor interpersonale si simptome vegetative cum ar fi insomnia
si anorexia (Kaplan, 2001).
Clasificare
Clasificarile recente ICD-10 (1992) si
DSM-IV (1994) cuprind o serie de criterii specifice (de includere si
excludere) pentru toate incadrarile nosologice, precum si un sistem
multiaxial de inregistrare. Astfel, in ICD-10 s-a renuntat la dihotomia
clasica "endogen" si "psihogen", delimitand tulburarea depresiva
in functie de trei grade de severitate - usoara, medie si
severa, cu sau fara simptome somatice si/sau psihotice
congruente sau incongruente cu dispozitia.
Incepand cu DSM-IIIR, s-a renuntat la termenul de
"affective disorder", care a fost inlocuit cu cel de "mood disorder", introdus
de Gillespie in 1926. Termenul de "tulburare de dispozitie" din DSM
abordeaza aceeasi tematica ca si cel de "tulburare
afectiva", dar prin el se face o delimitare mai precisa a diferitelor
forme de depresie.
|
ICD-10
|
DSM-IV
|
|
F.32.0 - episod depresiv usor
F.32.1 - episod depresiv
mediu
F.32.2 - episod depresiv
sever fara simptome psihotice
F.32.3 - episod depresiv sever cu simptome psihotice
congruente sau incongruente cu dispozitia
F.32.8 - alte episoade depresive (atipice, mascate)
F.32.9 - episod depresiv
fara precizare
F.33.0 - tulburare
depresiva recurenta, episod actual usor (caracterizata
prin aparitia repetata de episoade depresive in absenta
episoadelor maniacale)
F.33.1 - tulburare
depresiva recurenta, episod mediu
F.33.2 - tulburare depresiva recurenta, episod
actual sever fara simptome psihotice
F.33.3 - tulburare
depresiva recurenta, episod actual sever cu simptome psihotice
congruente sau incongruente cu dispozitia
F.33.4 - tulburare
depresiva recurenta actualmente in remisiune
F.33.8 - alte
tulburari depresive recurente
F.33.9 - tulburare
depresiva recurenta fara precizare
|
Episod depresiv
major
296.2x - tulburare
depresiva majora, episod unic
296.3x - tulburare
depresiva majora recurenta
Specificanti
usor, moderat, sever cu/fara elemente
psihotice
cronica
cu elemente catatonice
cu elemente melancoliforme
cu elemente atipice
cu debut post-partum
in remisiune partiala/totala
cu/fara remisiune totala interepisodica
cu pattern sezonier
|
In cadrul DSM-IV,
sectiunea tulburarilor de dispozitie este divizata in 3
parti. In prima parte sunt descrise episoadele dispozitionale.
Acestea nu poseda propriul lor cod diagnostic si nu pot fi
diagnosticate ca entitati separate; totusi ele servesc ca puncte
de sprijin pentru diagnosticul de tulburare. Partea a doua cuprinde seturile de
criterii pentru tulburarile de dispozitie (tulburarile
depresive, tulburarile bipolare, tulburarile dispozitionale
datorate unei afectiuni medicale generale, tulburarile
dispozitionale induse de substante psihoactive). Seturile de criterii
pentru majoritatea tulburarilor dispozitionale necesita
prezenta sau absenta episoadelor dispozitionale din prima
sectiune. In partea a treia se fac precizari referitoare fie la cel
mai recent episod dispozitional, fie la evolutia episoadelor
recurente.
Simptomatologie
Simptomele tipice ale tulburarii depresive sunt:
- dispozitie deprimata pentru cea mai mare
parte a zilei, aproape in fiecare zi, neinfluentata de
circumstante, prezenta continuu cel putin in ultimele doua
saptamani.
- pierderea interesului sau a placerii in
activitati care in mod
normal erau placute.
- astenie, fatigabilitate.
Simptome aditionale intalnite frecvent in
tulburarea depresiva sunt:
- pierderea increderii in sine;
- sentimente de vinovatie, de culpabilitate,
de autorepros;
- ganduri recurente de moarte sau sinucidere sau
orice comportament de tip suicidar;
- diminuarea capacitatii de concentrare
(indecizie, sovaiala);
- modificarea activitatii psihomotorii in
sensul agitatiei sau inhibitiei psihomotorii
- tulburari de somn, de exemplu insomnie,
hipersomnie, somn superficial, neodihnitor;
- modificari ale apetitului in sensul
scaderii sau cresterii poftei de mancare, cu modificari
corespunzatoare de greutate (cel putin 5% fata de
greutatea din luna precedenta)
Alte simptome intalnite in
tulburarea depresiva sunt:
- constipatia care este o consecinta
a sedentarismului, inhibitiei psihomotorii sau este un efect secundar
al antidepresivelor
- cefalee accentuata matinal sau in urma unor
situatii stresante
- dureri osteoarticulare, mai ales la nivelul
membrelor inferioare sau la nivelul coloanei dorso-lombare
- modificari de instinct sexual cu
scaderea marcata a libidoului.
Simptomele somatice (Tabelul nr. II) ale sindromului
depresiv sunt: pierderea interesului sau a placerii in
activitati in mod normal placute; lipsa reactiei
emotionale la circumstante si evenimente externe placute;
trezirea matinala cu 2 ore mai devreme decat de obicei; agravarea
matinala; dovezi evidente si obiective de lentoare sau agitatie
psihomotorie; scaderea marcata a apetitului, pierdere in greutate
(frecvent definite ca 5% din greutatea corporala sau mai mult, in ultima
luna), scaderea marcata a libidoului. De obicei, acest sindrom
somatic este luat in considerare daca sunt prezente cel putin 4 simptome
de acest tip.
Sindromul somatic
conform ICD-10
- pierderea
interesului sau a placerii in activitati in mod normal
placute;
- lipsa reactiei emotionale la
circumstante si evenimente externe placute;
- trezirea matinala (cu 2 ore mai devreme
decat de obicei);
- exacerbare matinala;
- dovezi evidente si obiective de lentoare sau
agitatie psihomotorie;
- scaderea marcata a apetitului;
- pierderi in greutate (frecvent definite ca 5% din
greutatea corporala sau mai mult, in ultima luna);
- scaderea marcata a libidoului.
Simptomele considerate "somatice" pot fi numite
si "melancolice", "vitale", "biologice" sau "endogenomorfe". Acest sindrom
somatic poate fi inregistrat si codificat (utilizand cel de-al 5 lea
caracter) de cei care doresc sa o faca, insa totodata poate
fi ignorat in stabilirea diagnosticului.
Dispozitia intr-un episod
depresiv sever este descrisa de catre persoana respectiva ca
fiind o dispozitie deprimata, trista, disperata sau ca
"fara chef". Uneori este descrisa ca dispozitie
iritabila sau anxioasa. In episoadele deosebit de severe aceasta
dispozitie depresiva capata conotatii somatice, fiind
descrisa ca dureroasa, mai severa decat cea mai intensa
durere fizica. Dispozitia
deprimata din cadrul unui episod depresiv este relatata ca fiind
diferita calitativ de tristete sau de doliu. Exista cazuri in
care dispozitia depresiva este negata, dar poate fi
evidentiata prin interviu. Unii pacienti au un prag scazut
pentru plans, altii in schimb prezinta o scadere a
reactivitatii emotionale iar altii pun accentul mai curand
pe acuzele somatice (cefalee, dureri epigastrice, dureri precordiale care nu au
substrat organic) decat pe descrierea sentimentelor de tristete.
Pierderea
interesului sau placerii si anhedonia sunt aproape intotdeauna
prezente, chiar si in absenta dispozitiei depresive.
Subiectii relateaza restrangerea sferei de interese, se simt mai
putin interesati de hobby-uri, nu mai simt nici o placere pentru
activitatile care anterior imbolnavirii erau considerate
relaxante, distractive. Pacientii isi pierd interesul atat pentru
ambianta cat si pentru propria persoana, inclusiv
igiena, tinuta fiind in consecinta neangrijita.
Pacientii depresivi sunt indiferenti fata de orice, chiar
si fata de activitatea sexuala, isi pierd interesul
erotic, ceea ce duce la mari disfunctionalitati si in final
la conflicte maritale. In cazuri extrem de severe, pacientii isi
pierd sentimentele fata de partener, fata de copii,
asa numita anestezie psihica dureroasa. Bolnavul se plange
ca nu se mai poate bucura, induiosa, intrista, ca nu-si mai
poate manifesta sentimentele fata de persoane apropiate, pacientul
suferind, chiar de o maniera dureroasa, deoarece nu mai poate rezona
afectiv. Acestei stari de paralizie emotionala i se pot asocia
depersonalizarea, derealizarea.
Fatigabilitatea, energia
scazuta, extenuarea, scaderea randamentului,
dificultati in initierea unor actiuni, sunt simptome
relatate de catre pacientul depresiv cu toate ca
activitatile pe care le efectueaza nu necesita multa
energie. In episoadele depresive severe, chiar si sarcinile zilnice, cum
ar fi spalatul, imbracatul dimineata sau mancatul sunt epuizante
si par a necesita un efort considerabil. In formele severe pacientul
descrie un sentiment de greutate in membre, ca si cum ar fi de plumb sau
ca si cum s-ar deplasa prin apa.
Apetitul este de obicei
redus, majoritatea subiectilor afirma ca se straduiesc sa
manance sau, in formele severe acestia descriu mancarea ca fiind
fara gust. In formele de depresie atipica apetitul este uneori
crescut; pacientii pot dori compulsiv anumite alimente cum sunt dulciurile
sau alti hidrati de carbon. Cand modificarile de apetit sunt
severe poate fi observata fie o pierdere a greutatii, fie o
crestere a acesteia. Hiperfagia, alaturi de bradikinezie pot duce la
obezitate si sindrom metabolic. Ambele tipuri de modificare a
greutatii pot avea impact asupra imaginii si stimei de sine.
Ritmul somn-veghe este perturbat: cea
mai comuna tulburare de somn fiind insomnia. Depresivii au de
regula insomnie mediana (se
trezesc in cursul noptii si apoi au dificultati in a
readormi) sau insomnie terminala,
(se trezesc cu cateva ore mai devreme decat este ora obisnuita
si nu mai pot readormi) . Atunci cand este prezenta si
anxietatea, poate sa apara insomnia initiala, de adormire,
(pacientul adoarme abea dupa o jumatate de ora, o ora
dupa ce se aseaza in pat). In formele de depresie atipica,
indivizii pot prezenta hipersomnie nocturna sau diurna.
Modificarile
psihomotorii includ agitatia sau lentoarea. Agitatia este rar
intalnita in depresie si se manifesta prin incapacitatea de a
sta linistit, mersul de colo-colo, frantul mainilor, frecarea
tegumentelor, a hainelor sau a altor obiecte, tricotilomanie. O stare de
agitatie extrema numita raptus melancolic poate sa apara
brusc, la pacientii aparent linistiti. Lentoarea este
considerata unul dintre simptomele principale ale depresiei,
manifestandu-se in vorbire, in gandire sau in miscarile corpului.
Astfel este prezenta bradilalia, bradipsihia si bradikinezia. Lentoarea
psihomotorie poate ajunge la intensitate extrema in cazul episoadelor
depresive severe, manifestandu-se prin stupor sau catatonie (in cazul
episoadelor depresive cu elemente catatone). In acest caz pacientul este
incapabil sa indeplineasca pana si necesitatile
primare. Lentoarea psihomotorie poate fi evaluata cu precizie de
catre o scala dezvoltata de Daniel Widlocher si colaboratorii
sai, scala numita Salpêtrière Retardation Scale.
Sentimentul de
inutilitate sau de culpa include aprecieri negative asupra propriei valori care
nu corespund realitatii sau ruminatii in legatura cu
erori minore din trecut. Sentimentul de inutilitate sau de culpa poate fi
de intensitate deliranta (cand un individ este convins ca este
raspunzator de "nenorocirile" lumii). Pacientul poate prezenta
hiperprosexie pentru evenimentele negative ale vietii cu hipoprosexie
pentru evenimentele pozitive, alimentandu-si astfel ideile prevalente negative.
Ideile suicidare. Gandurile de moarte
se refera atat la ideile prevalente de inutilitate, cand pacientul
nu-si mai gaseste rostul, gasind moartea o solutie
posibila si o alternativa rezonabila (fara
planuri specifice sau intentionale), cat si la planurile suicidare
bine construite (modalitate, loc, timp) cu pregatirea activa a
suicidului. In depresiile de intensitate severa, chiar daca gandurile
de suicid sunt permanente, adesea pacientul nu dispune de energia necesara
pentru a le duce la bun sfarsit. Perioada cu risc maxim de suicid este
perioada initiala a terapiei antidepresive: energia ameliorandu-se
mai rapid comparativ cu dispozitia depresiva si ideile
prevalente de inutilitate, pacientul este capabil sa duca la bun
sfarsit planul sau suicidar.
Multi subiecti acuza deteriorarea capacitatii de a
gandi, de a se concentra sau de a lua decizii. Secundar scaderii
capacitatii de concentrare a atentiei apare hipomnezia, drept
urmare cei care desfasoara activitati intelectuale sunt adesea
incapabili sa realizeze performantele anterioare. La elevi,
scaderea notelor poate demonstra concentrarea redusa a atentiei. La
varstnicii cu episod depresiv major, dificultatile mnezice pot fi
acuza principala, ceea ce face posibil stabilirea dignosticului eronat de
dementa. Aceste tulburari cognitive se remit dupa
tratamentul antidepresiv.
Tulburari ale
instinctului sexual. Scaderea dorintei sexuale apare atat la femei cat
si la barbati, sub forma de frigiditate, respectiv
impotenta; tulburarile pot avea consecinte maritale.
Aditional, femeile pot prezenta amenoree. Frecvent, depresia este gresit
considerata o consecinta a tulburarilor sexuale,
pacientii urmand tratamente hormonale, temporizandu-se astfel tratamentul
antidepresiv. Un numar mic de pacienti diagnosticati cu depresie
atipica, prezinta cresterea dorintei sexuale, chiar comportament de
tip compulsiv.
Simptomele psihotice apar in cadrul
episoadelor depresive severe si sunt reprezentate indeosebi de ideile
delirante si mai putin de halucinatii. Ideile delirante pot fi
congruente cu dispozitia (idei delirante care sunt in
concordanta cu tema depresiva) sau noncongruente cu
dispozitia (idei delirante care nu sunt in concordanta cu tema
depresiva), iar halucinatiile pot fi de orice natura.
Simptomele somatice de tipul cefalee,
dureri abdominale, dureri lombare, plapitatii, dureri genito-urinare,
parestezii, etc, apar in cadrul depresiei mascate, dominand tabloul clinic.
Diagnosticul
conform ICD-10 si DSM-IV
Elemente de diagnostic
pozitiv
Dispozitie: depresiva,
iritabila sau anxioasa.
Manifestari psihologice asociate: lipsa de
incredere in sine, stima de sine scazuta, deficit de concentrare,
pierderea interesului fata de activitatile obisnuite,
expectatii negative, idei legate de moarte si sinucidere.
Manifestari somatice: inhibitie
psihomotorie (sau agitatie), anorexie cu pierdere in greutate (sau
crestere in greutate), oboseala, insomnie (sau hipersomnie),
anhedonie, pierderea dorintei sexuale.
Simptome psihotice: deliruri de devalorizare
si pacat, de referinta si persecutie, de
modificare negativa a sanatatii, de saracie,
halucinatii depresive.
Criterii de excludere: absenta unei
conditii somatice si/sau cerebrale, precum si posibilitatea
inducerii simptomatologiei de catre o substanta
psihoactiva.
Evaluare
Pentru evaluarea standard a depresiei se
utilizeaza urmatoarele scale:
- Hamilton Depression Scale (HAM-D);
- Montgomery-Asberg Depression Rating Scale (MADRS);
- Global Assessment Scale (GAS);
- Clinical Global Impressions (CGI).
- Se mai utilizeaza evaluarea cognitiva.
Evaluare clinica
- istoria familiala si antecedente
heredocolaterale;
- istoria psihiatrica, istoricul tratamentului
(probleme de complianta, responsivitate la tratament, durata
tratamentului;
- factori de rezistenta somatici (anemie
feripriva, hipoproteinemie, disfunctie tiroidiana),
adictie si consum de alcool, lipsa suportului socio-familial.
Probleme de diagnostic
diferential
- tulburare depresiva datorata unei
conditii medicale generale;
- tulburare depresiva indusa de substante;
- doliu;
- tulburare schizoafectiva;
- schizofrenie;
- tulburari de personalitate;
- tulburare de adaptare cu dispozitie depresiva;
- tulburari primare ale somnului;
- tulburari anxioase cu depresie.
Evolutie
Durata minima naturalp a unui episod depresiv
este evaluata la 3-9 luni. Se recunosc:
- episod depresiv unic;
- 1-3 episoade depresive pe parcursul vietii;
- episoade multiple;
- episoade depresive in cadrul tulburarii bipolare
tip I, II si III. In acest context, remarcam tendinta de
viraj dispozitional de tip hipomaniacal sau maniacal sub
medicatie antidepresiva, in special antidepresive triciclice
si antidepresive din noua generatie, cu actiune duala
(tulburare bipolara tip IV).
In cadrul
evolutiei episodului depresiv sub tratament se recunosc urmatoarele
faze: acuta, de raspuns terapeutic, remisiune, recadere si
recurenta.
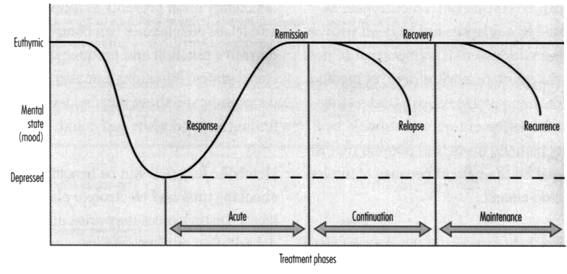
Fig. 2 Evolutia
episodului depresiv (dupa Malhi si Bridges, 1998)
Perspectiva biologica demonstreaza
diferente semnificative intre primul episod de depresie si depresia
cu episoade multiple. Primul episod depresiv este asociat unui deficit
predominent presinaptic al unui singur neuromediator, responsivitatea
terapeutica fiind dependenta de adecvanta terapeutica. Prin
adecvanta terapeutica se intelege alegerea unui
antidepresiv cat mai apropiat de modelul etiopatogenic al bolii.
Inadecvanta terapetuica este o sursa importanta de
remisiuni incomplete cu recidive si complicatii somatice
potentiale sau cu rezistenta terapeutica. Un aspect de risc
particular este reprezentat de tendinta la viraj dispozitional.
Primul episod depresiv are urmatoarele
caracteristici biologice:
- Sinapsa cu plasticitate conservata;
- Alterari ale unei singure linii biochimice;
- Conservarea structurilor hipocampice;
- Risc cardiovascular minim;
- Nivel cortizolic in limite normale.
Depresia cu episoade multiple implica:
- Sinapsa displastica;
- Alterari structurale hipocampice;
- Risc cardiovascular inalt;
- Hiperactivitate cortizolica ce amplifica
comorbiditatile somatice.
Nota: Conditiile de stres de tip PTSD
modifica integrarea si adaptarea la conditii noi (coping
modificat prin brutalitatea schimbarii statutului) amplifica
hipercortizolemia, perturba imunitatea, creste riscul cardiovascular
si de alteari neurostructurale, in special asupra sistemelor
cerebrale implicate in cognitie.
Organizarea simptomatica complexa a
depresiei cu raporturile de comorbiditate este influentata
semnificativ de numarul de episoade si calitatea remisiunii (fig. 3)

Fig. 3 Diagrama
simptomatica in functie de numarul de episoade
COMORBIDITATI
SOMATICE SI PSIHIATRICE
Depresia si AVC
S-a evidentiat o prevalenta
a tulburarii depresive de 23% (18-28%) la patru luni dupa accident
vascular cerebral (The Perth Community Stroke Study - PCSSI): 15% (11-19%)
depresie majora si 8% (5-11%) depresie minora. Nu s-a gasit o
diferenta semnificativa pe sexe si nici intre pacientii la
primul AVC sau cu AVC recurent. La instalarea accidentului 9% dintre
barbati si 13% dintre femei aveau depresie diagnosticata.
Dupa un an, 56% dintre barbati (40% depresie majora si
16% minora) si 30% dintre femei (12% majora si 18%
minora) erau inca depresivi. (Leff, 1990)
Depresia si bolile cardiovasculare
Comorbiditatea depresiei cu bolile cardiovasculare nu
este intamplatoare, ci este foarte probabil ca ele sa aiba in comun o
vulnerabilitate genetica. Au fost raportate valori ale prevalentei
depresiei majore intre 17% si 27% la pacientii spitalizati cu
afectiuni ale coronarelor, depresia fiind considerata un factor de
risc pentru boli coronariene si stroke, prin mecanisme ce implica
factori de psihostress, dismetabolici, dar si neurobiochimici, stress
oxidativ si scaderea nivelului de dopamina ce favorizeaza spasmele
vaselor mici (Meltzer, 1995)
Depresia in schizofrenie
In contrast cu progresele terapeutice,
rata comportamentului suicidar in schizofrenie ramane inalta, cu o
tendinta de crestere permanenta, suicidul finalizat fiind
estimat initial la 7% (Johnston, 1986), apoi la 13% (Caldwell, 1990)
si actualmente la 18% (Sinclair, Baldwin, 2004), in timp ce tentativele
suicidare sunt estimate la 20-40% (Meltzer, Okaili, 1995).
Prezenta suicidului in evolutia
pacientului cu schizofrenie a determinat si reconsiderarea
simptomatologiei depresive in cadrul acestei entitati nosologice,
depresia devenind o tinta importanta a strategiilor terapeutice.
Catamneza efectuata de Siris (1995), pe 30 de studii, estimeaza rata
depresiei ca fiind variabila intre 7% si 65%, cu o medie de 25%. Leff
(1990) a considerat depresia din schizofrenie ca fiind o depresie de tip
secundar cu 4 submodele de tip psihopatologic:
- depresia ca si simptom reactiv la ameliorarea
simptomelor psihotice pozitive (constientizarea bolii si
implicit a gravitatii acesteia);
- depresia secundara pierderii capacitatii
de comunicare, direct proportionala cu retractia
autista si pierderea independentei eului;
- depresia ca si simptom psihotic acut si
independent, evoluand dupa episodul acut.
- simptomatologia prodromala de tip depresie
"atipica.
Utilizand Calgary Depression Scale for
Schizophrenia si Quality of Life Scale - Brasil a fost investigata
prevalenta depresiei in schizofrenie si factorii de risc
asociati, inclusiv calitatea vietii. Depresia majora a fost
prezenta la 56% dintre pacientii cu schizofrenie. In cazul
pacientilor cu o calitate a vietii scazuta, exista trei
factori asociati depresiei: prezenta simptomelor de schizofrenie,
numarul de medicamente administrate si lipsa activitatilor
casnice. (Cardoso, 2007)
Depresia in Boala Alzheimer
Modelul neurobiologic al bolii Alzheimer
este complex, avand o puternica fundamentare explicativa de tip
neurodegenerativ. Daca simptomatologia clinica a bolii a fost
evaluata corect inca de la prima descriere, stadializarea si
evolutia bolii au fost in permanenta o tinta a
cercetarilor clinice, neurobiologice, neuropsihologice si
neuroimagistice, reusindu-se o stadializare in functie de
intensitatea elementelor deteriorative, in concordanta cu
modificarile anatomo-patologice (Braak, 1999). Recunoasterea unei faze
prodromale a bolii, descrierea sindromului Mild Cognitive Impairment (MCI)
si confirmarea faptului ca 50% din pacientii cu MCI, in
urmatoarele 16 luni intrunesc criteriile de diagnostic pentru boala
Alzheimer, reactualizeaza importanta diagnosticului precoce, existand
suficiente date care sa sugereze posibilitatea unor evaluari
obiective, corecte, bazate pe markeri neurobiologici, neuroradiologici si
neurobiochimici.
Importanta evaluarii depresiei
in prodromul si evolutia bolii Alzheimer a fost determinata de
recunoasterea faptului ca tulburarea depresiva reprezinta
un important factor de risc pentru dezvoltarea maladiei, atunci cand este
situata prodromal si un factor ce precipita deteriorarea
cognitiva cand apare pe parcursul evolutiei bolii. Semnificatia
tulburarii depresive in boala Alzheimer poate fi asociata si riscului cardiac si
vascular-cerebral, intensitatea depresiei fiind direct proportionala
cu riscul de stroke.
Depresia este cea cea mai frecventa
tulburare psihopatologica non-cognitiva, atat in fazele prodromale
cat si pe parcursul bolii Alzheimer. Prevalenta tulburarii este
estimata in general intre 30-50% (Olin, 2002), iar pentru perioadele
incipiente si stadiul mediu de evolutie intre 15-24% (Powlishta, 2004).
PROBLEME
DE DIAGNOSTIC
Diferentierea
gradelor de severitate a episoadelor depresive
Dispozitia depresiva variaza de la o zi
la alta, este adesea neinfluentata de circumstante, dar poate
totusi prezenta o variatie diurna caracteristica. In unele
cazuri, anxietatea, suferinta si agitatia psihomotorie pot
domina depresia, iar schimbarea dispozitiei poate fi mascata de
tulburari aditionale cum ar fi: iritabilitatea, consumul excesiv de
alcool, comportamentul histrionic, exacerbarea simptomelor fobice sau obsesionale
preexistente sau a preocuparilor hipocondriace. Pentru stabilirea
diagnosticului de episod depresiv, indiferent de gradul de severitate, este
necesara o perioada de minimum 2 saptamani, putand fi
acceptate si perioade mai scurte de timp, daca debutul este rapid iar
simptomele neobisnuit de severe.
Diferentierea gradelor de severitate a
episoadelor depresive (usor, moderat, sever) a fost impusa de
necesitatile terapeutice.
Episodul depresiv usor se caracterizeaza prin
simptome depresive de intensitate redusa, tabloul psihopatologic fiind
dominat de anhedonie. Astfel, pacientul prezinta o dispozitie
depresiva de intensitate redusa, (accentuata matinal),
fatigabilitate, lentoare psihomotorie, scaderea capacitatii de
concentrare a atentiei care au drept consecinta scaderea
randamentului profesional. Apare o inhibitie a instinctelor, respectiv
scaderea apetitului si libidoului si insomniile de trezire.
Episodul depresiv usor poate trece frecvent neobservat atat de catre
pacient cat si de catre anturajul acestuia, de cele mai multe ori
fiind pus pe seama oboselii. Acest tip de episod depresiv nu necesita
internare, subiectii cu episoade depresive usoare sunt intalniti
mai frecvent in asistenta
primara.
Criterii de diagnostic pentru Episodul depresiv
usor (F32.0)
Dispozitia depresiva, pierderea interesului
si a placerii, fatigabilitatea crescuta sunt simptomele tipice
ale depresiei. Pentru un diagnostic cert sunt necesare cel putin 2 din
cele 3 simptome tipice si cel putin inca 2 din simptomele
comune. Nici unul din simptome nu trebuie sa aiba o intensitate
deosebita. Durata minima a intregului episod este de aproximativ 2
saptamani. Subiectii diagnosticati cu episod depresiv au
unele dificultati in a-si indeplini activitatile
profesionale si sociale obisnuite.
Codificarea episodului depresiv usor presupune si un
al 5-lea caracter care se refera la prezenta sau absenta
simptomelor somatice:
- Episod depresiv usor fara simptome
somatice (F32.00) cand criteriile pentru episodul depresiv usor sunt
intrunite si nu este prezent nici unul din simptomele somatice sau
sunt prezente doar cateva din ele.
- Episod depresiv usor cu simptome somatice (F32.01)
cand criteriile pentru episodul depresiv usor sunt intrunite si 4 sau
mai multe simptome somatice sunt deasemenea prezente (daca sunt
prezente numai 2 sau 3, dar ele sunt neobisnuit de severe, poate fi
justificata utilizarea acestei categorii).
Episodul depresiv moderat se caracterizeaza
printr-o dispozitie depresiva mai intensa decat cea a episodului
depresiv usor, intreaga simptomatologie fiind sesizabila atat de
catre pacient cat si de catre anturaj. Pacientul relateaza
singur, fara a fi intrebat, dispozitia trista si
restrangerea sferei de interese atat fata de preajma cat si
fata de propria persoana; se asociaza bradilalia,
bradipsihia, bradikinezia, fatigabilitatea, trezirea matinala.
Inhibitia instinctelor este mai accentuata comparativ cu episodul
depresiv usor: apare inapetenta cu scaderea in greutate,(
pacientul fiind indemnat sa se alimenteze), scaderea libidoului cu
frigiditate si impotenta. Ideatia este centrata de
ideile prevalente cu continut depresiv (de autodevalorizare,
autodepreciere, incurabilitate) care insa nu sunt de intensitate
deliranta.
Sindromul somatic este in general prezent, simptomele
somatice fiind mai intense decat in cazul episodului depresiv usor.
Depresia moderata asociaza frecvent cu anxietatea, simptomele celor
doua entitati fiind de obicei intricate.
Depresia mascata a aparut ca
si concept in urma cu aproape 20 de ani, fiind descrisa de
catre Kielholtz in cadrul episodului depresiv moderat. Aceasta
entitate include acele forme ale depresiei care se manifesta prin simptome
inselatoare, care camufleaza simptomele depresive si care
se remit in urma tratamentului antidepresiv. Tabloul clinic al acestui tip de
depresie este dominat de simptome somatice, cele mai frecvente fiind durerile
abdominale intense cu caracter colicativ saltant, constipatie,
inapetenta, scadere ponderala. Alte simptome asociate sunt:
cefaleea, durerile lombare, palpitatiile, durerile genito-urinare,
crampele si furnicaturile. Acest tip de pacienti sunt mari
consumatori de servicii medicale, prezentandu-se la medici de diverse
specialitati, in urgenta, ajungand doar in final la
psihiatru, substratul organic fiind absent.
Criterii de diagnostic pentru Episodul depresiv
moderat (F32.1)
Pentru un diagnostic cert sunt necesare cel putin
2 din cele 3 simptome tipice, mentionate anterior, si cel putin 3
(preferabil 4) din simptomele comune. Multe simptome pot prezenta un grad mai
mare de severitate, fapt neesential, daca este prezenta in general o
gama larga de simptome. Durata minima a intregului episod este
de 2 saptamani. Un subiect cu un episod depresiv moderat va avea de
obicei dificultati importante in a-si continua
activitatile sociale, profesionale sau domestice.
Al 5-lea caracter poate fi utilizat si in acest
caz pentru a specifica prezenta simptomelor somatice:
- Episod depresiv moderat fara simptome somatice
(F32.10) cand criteriile pentru episodul depresiv moderat sunt
indeplinite, iar simptomele somatice lipsesc sau sunt de mica
intensitate.
- Episod depresiv moderat cu simptome somatice (F32.11)
cand criteriile pentru episodul depresiv de severitate moderata sunt
indeplinite, si 4 sau mai multe simptome somatice sunt prezente
(daca sunt prezente numai 2 sau 3 simptome si sunt neobisnuit de severe, poate fi
justificata folosirea acestei categorii).
Episodul depresiv sever, fara simptome
psihotice se caracterizeaza prin dispozitie depresiva intensa
acompaniata in special de tulburari ale activitatii
motorii. Activitatea motorie poate fi modificata fie in sens pozitiv
(agitatia psihomotorie), fie in sens negativ (lentoarea psihomotorie care
poate evolua pana la stupor). Stuporul depresiv se caracterizeaza prin
imobilitate completa sau aproape completa in care subiectul pare
intepenit, este lipsit de reactie la anturaj, si are o
mimica impietrita care exprima durere sau anxietate. Se
insoteste frecvent de refuzul pacientului de a comunica si de a
se alimenta (greutatea corporala scade dramatic). Agitatia psihomotorie
din starile depresive se mai numeste
"raptus melancolic", apare
brusc, fara motiv, la bolnavi aparent linistiti anterior.
Este o stare de neliniste extrema care poate include
violenta, uneori loviri, omucideri sau impulsiuni de autoliza.
Instinctele sunt extrem de perturbate, libidoul,
instinctul alimentar si cel de conservare fiind inhibate. Ritmul
somn-veghe este grav modificat, pacientul prezentand insomnii mixte severe (de
adormire, de trezire si ale mijlocului noptii). Dispozitia depresiva
este maxima dimineata, la trezire, cand poate sa apara
tentativa de autoliza in maniera de raptus suicidar.
Asemenea episodului depresiv moderat, si episodul
depresiv sever se poate asocia cu anxietate de intensitate severa, riscul
suicidar fiind ridicat. Pacientul cu episod depresiv sever este incapabil
sa faca fata cerintelor sociale, profesionale si
familiale, prezentand o scadere marcata a calitatii
vietii.
Criterii de diagnostic pentru episodul depresiv sever,
fara simptome psihotice (F32.2)
Pentru stabilirea unui diagnostic de certitudine,
toate cele 3 simptome caracteristice episodului depresiv moderat vor fi
prezente si in plus, 4 sau mai multe simptome comune, unele avand
intensitate severa. Daca simptomele importante, cum ar fi
agitatia sau lentoarea sunt marcate, pacientul poate fi refractar sau
incapabil sa descrie alte simptome in detaliu. Episodul depresiv
dureaza de obicei cel putin 2 saptamani, dar daca
simptomele sunt deosebit de severe, cu debut foarte rapid, diagnosticul poate
fi stabilit si la o durata a episodului sub 2 saptamani. In
timpul episodului depresiv sever este foarte putin probabil ca pacientul
sa-si continue activitatile sociale, profesionale sau
domestice.
Sindromul somatic, este intotdeauna prezent in
episodul depresiv sever si in consecinta nu va exista cel de-al
5-lea caracter pentru codificarea acestuia.
Episodul depresiv sever, cu simptome psihotice se mai numeste
depresie deliranta deoarece simptomul dominant este delirul care se
asociaza cu halucinatiile si impreuna domina tabloul
clinic. Delirul este congruent dispozitional atunci cand sunt prezente
idei delirante micromanice cu continut depresiv: de
culpabilitate/vinovatie, autodevalorizare, autodepreciere,
incurabilitate, inutilitate si delirul hipocondriac. Delirul incongruent
dispozitional, include idei delirante cu continut paranoid (de
relatie, persecutie, prejudiciu, urmarire). Ideile delirante de
persecutie sunt considerate congruente dispozitional doar atunci cand
tema acestora porneste de la o premiza depresiva. Riscul
suicidar este prezent si in acest caz, tentativa suicidara fiind
realizata sub imperiul trairilor delirant halucinatorii. Criterii
de diagnostic pentru Episodul depresiv sever, cu simptome psihotice (F32.3)
Un episod este depresiv sever cand intruneste
criteriile mentionate anterior, pentru F32.2, si delirurile,
halucinatiile sau stuporul depresiv sunt prezente. Delirurile implica
de obicei ideea de pacat, saracie sau dezastre iminente, a
caror responsabilitate poate fi asumata de pacient.
Halucinatiile auditive apar de obicei sub forma unor voci
defaimatoare sau acuzatoare iar cele olfactive sub forma de
mirosuri de murdarie, putrefactie sau de carne in descompunere.
Lentoarea psihomotorie severa poate evolua spre stupor. Daca e
necesar, delirurile sau halucinatiile pot fi specificate ca fiind
congruente sau incongruente cu dispozitia. "Incongruent" se refera la
delirurile si halucinatiile neutre afectiv: de ex. deliruri de
referinta fara nici un continut de culpabilitate sau
acuzare, sau voci vorbind pacientului despre evenimente ce nu au
semnificatie emotionala deosebita.
Deficitul
cognitiv in depresie - aspect epidemiologice:
Prevalenta deficitului cognitiv mediu
in depresie are valori cuprinse intre 25% si 50%, cu mult mai mare decat prevalenta
deficitului cognitiv mediu la pacienti fara depresie (3% - 6%).
O implicatie clinica
importanta este aceea ca deficitul cognitiv mediu sau un alt tip de
deficit cognitiv prezent pe durata unui episod depresiv poate persista si
dupa ameliorarea simptomatologiei depresive. (Potter, 2007)
Depresia
unipolara si bipolara
Divizarea depresiei in cele doua categorii pare a fi
dependenta de factori de vulnerabilitate genetica si
biologica. Datele studiilor epidemiologice au variatii importante,
fiind influentate si de componente etnice, culturale, sociale.
Studiile de psihofarmacogenetica au confirmat riscul de
viraj dispozitional la administrarea de medicamente psihotrope. Cu atat
mai dificila este aceasta dihotomie traditionala
nozografica, cu cat influenta factorului biologic cerebral este
dependenta de unele comorbiditati ce pot fi asociate
tulburarii depresive initiale: factorul vascular, metabolic, traumati
si toxic. Depresia este estimata in practica curenta la nivelul
asistentei primare, la 20% din totalul pacientilor cu suferinte
psihiatrice. Experienta noastra sugereaza ca 30% din
pacientii depresivi fac la un moment dat al evolutiei un viraj
dispozitional, devenind depresii bipolare.
Variatiile etnice pot fi corelate
semnificativ cu diferente genetice in diferite populatii, explicand
valori epidemiologice diferite si confirmand indirect fundalul
neurobiologic. Astfel, studii efectuate asupra populatiei chineze au
estimat valori ale prevalentei de 0.4% pentru tulburarea bipolara
si 1.4% pentru depresia unipolara majora. Pentru
prevalenta au fost sugerate rate de 2.3% pe un an pentru depresia
unipolara, comparativ cu ratele incidentei
anuale de 2.5% pentru episodul maniacal si 10.3% pentru depresia
majora. (Kessler, 1994)
Pentru estimarea ratelor in tulburarea
bipolara si depresia majora s-au folosit sondaje epidemiologice
pe zece tari: Statele Unite, Canada, Puerto Rico, Franta, Germania de
vest, Italia, Liban, Taiwan, Coreea, si Noua Zeelanda.
Exista o variatie larga a ratelor pentru depresia majora pe
toata durata vietii: 1,5% in Taiwan, pana la 19% in Liban.
Ratele anuale pornesc de la 0,8% in Taiwan pana la 5,8% in Noua
Zeelanda. Pentru tulburarea bipolara, ratele lifetime variaza
intre 0,3% in Taiwan si 1,5% in Noua Zeelanda. (Weissman, 1996)
Tabelul II Clasificarea episoadelor depresive
dupa severitate
|
Episod
depresiv
|
Criterii
ICD-10
|
Criterii
DSM-IV-TR
|
|
Usor
|
Doua simptome tipice
Doua simptome comune
|
Dispozitie
depresiva sau pierderea interesului si placerii+4 simptome
aditionale (1)-(9)
Deteriorare
sociala si profesionala minora
|
|
Moderat
|
Doua simptome tipice
Trei
sau mai multe simptome comune
|
Dispozitie depresiva sau pierderea interesului si
placerii+4 simptome aditionale (1)-(9)
Deteriorare
sociala si profesionala moderata
|
|
Sever
|
Trei simptome tipice
Patru
sau mai multe simptome comune
|
Dispozitie depresiva sau pierderea interesului si
placerii+4 simptome aditionale (1)-(9)
Deteriorare
sociala si profesionala majora
|
Dupa Lam R.W., Mok H.,
Depression, Oxford University Press, 2008, p. 29
Nota: In aprecierea intensitatii
episoadelor depresive, psihiatria biologica atrage atentia asupra
imprevizibilitatii amplificarii simptomatologiei in
conditiile evolutiei perturbate, fie de factori de stres, fie de
vulnerabilitate biologica si biochimica. Opinia noastra
este de a trata depresia cu aceeasi seriozitate, indiferent de
aparenta intensitatii.
STRATEGIILE
TERAPEUTICE MEDICAMENTOASE IN TULBURAREA DEPRESIVA
In cadrul evolutiei depresiei se recunosc
urmatoarele etape:
Factorii
de risc pentru episod depresiv, recadere, recurenta se grupeaza in:
- Factori socio-demografici: mediu social defavorabil,
handicapul social si discriminarea sociala si nivel
socio-cultural redus, statutul marital (persoanele necasatorite
prezinta o frecventa de 4 ori mai mare decat cele
casatorite);
- Factori predispozanti somatici: aparitia sau
persistenta unor tulburari somatice sau a unor conditii
somatice ce pot limita eficacitatea terapeutica;
- Factori precipitanti: psihostresul social, consumul
de substante psihoactive sau psihodisleptice.
Obiective
terapeutice generale:
- Reducerea simptomelor
depresive, a anxietatii si a disfunctiei cognitive;
- Obtinerea remisiunii
complete;
- Prevenirea recaderilor,
recidivelor, recurentei si persistentei;
- Siguranta si
tolerabilitatea cu evitarea efectelor adverse si a riscurilor
terapeutice, inclusiv a indexului terapeutic;
Nota: Rscul major al
evolutiei depresiei este determinat de componenta suicidara, cel mai
frecvent suicidul fiind efectuat cu medicatia prescrisa.
- Asigurarea
neuroprotectiei cu conservarea eficientei sinaptice si
evitarea modificarilor structurale cerebrale.
MEDICATIA
ANTIDEPRESIVA
Generalitati
Criteriile necesare unui antidepresiv ideal ar trebui,
dupa Frank - 1991, sa permita controlul Responsivitatii,
Remisiunii, Recaderii, Recurentei.
Dupa Baldwin - 2003, antidepresivul ideal ar
trebui sa indeplineasca urmatoarele criterii:
- eficacitate:
- in toate tipurile clinice de tulburare depresiva;
- in depresia usoara, moderata si
severa,
- obtinerea remisiunii in episodul acut;
- la toate grupele de varsta;
- instalare rapida a efectului;
- raport optim cost / eficienta.
- acceptabilitate (complianta):
- doza unica zilnica (monodoza);
- efecte adverse minime;
- influenta minima asupra
activitatii profesionale / habituale;
- buna toleranta in afectiuni
organice si somatice;
- lipsa de interactiuni medicamentoase;
- siguranta vitala la over-dose.
Principalele clase de
medicamente antidepresive
Antidepresive din prima
generatie - triciclice si tetraciclice (imipramina,
clomipramina, amitriptilina, doxepina, nortriptilina,
maprotilina, mianserina).
Efecte psihofarmacologice - inhibitori ai
recaptarii presinaptice pentru 5-HT si NA, capacitate de blocare
puternica a receptorilor postsinaptici 5-HT (amine tertiare) si
a receptorilor NA (amine secundare).
Efecte adverse:
- efecte anticolinergice (retentie urinara,
constipatie, cresterea tensiunii intraoculare, producerea
si accentuarea deficitului cognitiv);
- efecte antihistaminergice (sedare, crestere in
greutate);
- efecte secundare blocadei receptorilor -NA
(sedare, hipotensiune ortostatica);
- efecte cardiotoxice (prelungirea intervalului Q-T, bloc
atrio-ventricular, saturarea membranei cu elevarea segmentului ST,
aritmii, moarte subita);
- efecte neurotoxice (stari confuzionale, delirium,
miscari dezordonate, convulsii);
- efecte secundare speciale, riscul decesului la
over-dose, avand un index terapeutic extrem de scazut, riscul
virajului hipomaniacal sau maniacal.
Contraindicatii:
tulburari cardiace, infarct miocardic recent,
antecedente cu EKG modificat si/sau tulburari de ritm cardiac;
- glaucom;
- adenom de prostata;
- antecedente care sugereaza bipolaritatea;
- Antecedente de comportament suicidar, indicele toxic al
medicatiei din prima generatie fiind foarte apropiat de indicele
terapeutic.
Datorita non-specificitatii
psihofarmacologice a efectelor secundare si a riscurilor de administrare,
aceste medicamente antidepresive se recomanda a fi utilizate numai la
persoane tinere, perfect sanatoase, care sa dispuna
anterior instituirii tratamentului de o evaluare cardiologica (clinic
si EKG), neurologica (clinic si EEG), hematologica,
oftalmologica si urologica. Dupa instituirea tratamentului,
pacientii necesita reevaluari la interval de 3-6 luni.
Tabel III Proprietati psihofarmacologice in
vitro pentru antidepresivele conventionale
|
Nivel
presinaptic
Inhibitia
recaptarii
|
Nivel
postsinaptic
Afinitate
pentru receptori
|
|
NA
|
5-HT
|
DA
|
Alpha1
|
Alpha
2
|
H1
|
MUSC
|
5HT2
|
D2
|
|
Amitriptilina
|
|
|
|
|
|
|
|
|
|
|
Clomipramina
|
|
|
|
|
|
|
|
|
|
|
Doxepin
|
|
|
|
|
|
|
|
|
|
|
Imipramina
|
|
|
|
|
|
|
|
|
|
|
Maprotilina
|
|
|
|
|
|
|
|
|
|
|
Mianserina
|
|
|
|
|
|
|
|
|
|
|
Nortriptilina
|
|
|
|
|
|
|
|
|
|
Antidepresive din a doua
generatie
Inhibitorii
selectivi ai recaptarii serotoninei - SSRI (fluoxetina,
fluvoxamina, paroxetina, sertralina, citalopram, escitalopram).
Efecte psihofarmacologice
- Dispun de proprietati relativ selective pentru
inhibarea recaptarii la nivel presinaptic pentru sertotonina.
Efecte secundare:
- digestive (greata, voma) datorate
activarii serotoninergice a receptorilor 5-HT3
presinaptici;
- agitatie psihomotorie si cresterea
semnificativa a anxietatii in depresiile non-serotoninice;
- akatisie, parkinsonism;
- sedare, ameteli (10-20 %), disfunctie
sexuala la barbati si femei;
- sindrom de discontinuitate;
- sindrom serotoninergic;
- fenomene extrapiramidale la persoanele cu
vulnerabilitate;
- convulsii.
Contraindicatii:
- antecedente convulsivante;
- parkinsonism.
Inhibitorii de recaptare a noradrenalinei - NRI
(reboxetina)
Actiune psihofarmacologica
- proprietati relativ selective pentru inhibarea
recaptarii la nivel presinaptic pentru noradrenalina.
Efecte secundare:
- activarea NA poate determina cresterea
anxietatii si insomnie.
Contraindicatii:
- depresiile non-adrenergice;
- anxietate marcata.
Inhibitori ai
recaptarii noradrenalinei si dopaminei - NDRI
(bupropionul)
Actiune psihofarmacologica
- proprietati relativ selective pentru inhibarea
recaptarii la nivel presinaptic pentru NA si DA in doze
terapeutice, aducand un beneficiu in depresia dopamino-dependenta
(10-12% din totalul depresiilor).
Efecte secundare:
- potenteaza riscul proconvulsivant;
- rare tulburari digestive;
- insomnie.
Contraindicatii:
pacientii cu antecedente de hipertensiune
arteriala, convulsii si comportament suicidar.
Inhibitori ai
recaptarii serotoninei, noradrenalinei - NSRI (venlafaxina, duloxetina, minalcipran)
Actiune psihofarmacologica
- dispun de proprietati relativ selective pentru
inhibarea recaptarii la nivel presinaptic pentru 5-HT, NA in
functie de doza (venlafaxina).
Nota: Venlafaxina in doze mari (peste 225 mg)
influenteaza nivelul de dopamina fiind din acest punct de vedere
un model de flexibilitate terapeutica. In plus, toate antidepresivele din
aceasta categorie par a avea cea mai rapida actiune in
tulburarile depresive severe.
- Duloxetina si minalcipranul influenteaza
semnificativ fibromialgia.
Efecte secundare:
- cresterea tensiunii arteriale;
- interferenta cu citocromul P-450;
- rare tulburari digestive.
Contraindicatii:
pacientii cu antecedente de hipertensiune arteriala
ce necesita stricta monitorizare;
pacienti cu algii persistente in care suferinta
organica de risc nu a fost precizata.
Antidepresive NaSSA (mirtazapina,
trazodona)
Actiune psihofarmacologica
- mecanism dual, inhibitor presinaptic de recaptare a
serotoninei si actiune postsinaptica asupra receptorilor
5-HT2 si 5-HT3, cu efecte digestive minime,
ameliorand disfunctia sexuala.
Efecte secundare:
- risc de viraj hipomaniacal si maniacal.
Nota: Trazodona dispune de efecte asemanatoare
mirtazapinei, fiind antidepresivul din noua generatie cu modelul
psihofarmacologic cel mai apropiat de antidepresivele triciclice, dar este
lipsit in totalitate de efecte anticolinergice. In plus, amelioreaza
calitatea somnului si imbunatateste semnificativ EEG
de somn. Efectele sale digestive ii limiteaza utilizarea la pacientii
cu sensibilitate gastro-intestinala.
Antidepresive cu actiune
modulatoare serotoninergica (tianeptina) si
serotoninergica/melatoninica (agomelatina)
Tianeptina este un antidepresiv de tip serotoninergic cu mecanism
special, realizand o ranforsare globala a transmisiei 5-HT. Ca si
calitati speciale, este singurul antidepresiv ce nu prezinta
interferente cu citocromul P-450, putand fi utilizata in asociere cu
alte clase de medicamente in situatia depresiilor ce insotesc
tulburari somatice. Are actiune neuroplastica, majoritatea
studiilor confirmand ameliorarea semnificativa a volumului hipocampal.
Agomelatina este un agonist melatoninergic (receptorii
MT si MT ) si un antagonist al receptorilor
5HT2C. Studiile de afinitate indica faptul
ca agomelatina nu are niciun efect asupra recaptarii de monoamine
si nici o afinitate fata de receptorii alfa si beta
adrenergici, histaminergici, colinergici, dopaminergici si ai
benzodiazepinelor. Agomelatina intensifica eliberarea dopaminei si
noradrenalinei in cortexul frontal si nu influenteaza
concentratiile extracelulare de serotonina. Agomelatina este
metabolizata in principal de catre citocromul P450 1A2 (CYP1A2) (90%)
si de catre CYP2C9/19 (10%).
Contraindicatii: Hipersensibilitate la substanta
activa sau la oricare dintre excipienti; insuficienta
hepatica (ciroza sau boala hepatica activa);
utilizarea concomitenta a inhibitorilor puternici de CYP1A2
Efecte adverse:cefalee, ameteli, greata, diaree, dureri la nivelul
abdomenului superior hiperhidroza,
fatigabilitate, anxietate
Nota:
Au fost semnalate cresteri >3 ori limita superioara
a valorilor normale ale ALAT si/sau ASAT
Clasificarea
psihofarmacologica a antidepresivelor
Antidepresive cu
actiune predominant presinaptica (unimodale):
actiune asupra
unui singur neurotransmitator (single target):
- SSRI: fluoxetina, fluvoxamina, sertralina, paroxetina,
citalopram, escitalopram;
- NRI: reboxetina.
actiune
multipla (multiple target):
- SNRI: venlafaxina, duloxetina, minalcipran
- NDRI: bupropion
- Antidepresive cu
actiune pre- si postsinaptica (duale) noradrenergica
si serotoninergica:
triciclice:
o
imipramina;
o
clomipramina;
o
trimipramina;
o
nortriptilina;
o
amitriptilina;
o
doxepina.
tetraciclice:
o
mianserina;
o
maprotilina.
- Antidepresive cu
structura ciclica "atipica" (non-triciclice,
non-tetraciclice, non-IMAO):
o
buspirona;
o
trazodona;
o
tianeptina;
o
agomelatina.
o
mirtazapina.
Tabelul IV
Actiunea psihofarmacologica selectiva a antidepresivelor din a doua generatie
|
Serotonina 5-HT
|
Noradrenalina NA
|
Dopamina DA
|
|
Bupropion
|
|
|
|
|
Fluoxetina
|
|
|
|
|
Fluvoxamina
|
|
|
|
|
Mirtazapina
|
|
|
|
|
Paroxetina
|
|
|
|
|
Reboxetina
|
|
|
|
|
Sertralina
|
|
|
|
|
Trazodona
|
|
|
|
|
Venlafaxina
|
|
|
|
Legenda: ++++ - inalta; +++ - moderata; ++ -
slaba; + - foarte slaba; 0 - nula
Indicatiile
utilizarii medicamentelor antidepresive
Analiza
semiologica a depresiei si a modificarii simptomatologiei depresive
de catre medicatia antidepresiva a permis precizarea impactului
terapeutic al acesteia, asupra continutului si formelor clinice de
depresie:
dispozitia sau timia depresiva, exprimata prin
tristete vitala, durere morala, autoacuzare, comportament suicidar,
proiectie negativa a viitorului, ruminatii morbide cu idei
recurente de moarte. Este vorba despre actiunea timoanaleptica,
antidepresivele fiind capabile de a creste tonusul dispozitional
si chiar de a realiza virajul spre euforie sau manie;
inhibitia psihomotorie, cuprinzand dezinteresul pentru efectuarea
oricaror activitati. Este vorba despre actiunea
dezinhibitorie sau stimulanta, psihotonica;
anxietatea, asupra careia actioneaza antidepresivele cu
efect anxiolitic sau sedativ.
In
functie de semiologia depresiei
depresia astenica, raspunzand la
antidepresive psihotone, predominent noradrenergice sau duale (mirtazapina,
venlafaxina);
depresia inhibata
(akinetica), asociind disfunctie cognitiva, are drept
cauza disfunctia noradrenergica sau dopaminergica,
sensibila la antidepresive noradrenergice si dopaminergice;
depresia anxioasa, cu risc suicidar
crescut, deseori corelata cu deficitul serotoninergic, ce beneficiaza
de tratament cu antidepresive serotoninice;
depresia ostila, asociata cu
factori de comorbiditate (adictie, agresivitate, impulsivitate, suicid
violent), datorata unui deficit 5-HT.
Antidepresivele sunt utile in forme particulare de
depresie:
depresia
mascata si echivalentele somatice depresive;
depresia copilului,
unde administrarea antidepresivelor trebuie facuta cu
prudenta si controlul atent al efectelor secundare;
tulburarea
depresiva si anxioasa a varstnicului;
depresia
alcoolicului, in care se recomanda folosirea cu precadere a noilor
antidepresive (fluoxetina, Prozac), cu rezultate promitatoare
si mai ales a tianeptinei (Coaxil, Stablon), singurul antidepresiv ce nu
interfereaza cu citocromul P 450;
Actiunea terapeutica a antidepresivelor
depaseste, insa, vastul cadru al depresiilor:
este de semnalat in primul rand
eficienta lor in tulburarile anxioase si, in particular, in
cazul atacului de panica, cu bune rezultate in 70-90 % dintre cazuri in
cursul unui tratament de 6-8 saptamani, in doze mai mici decat cele
prescrise in tratamentul depresiei pure. Rezultatele sunt mai putin convingatoare
in ceea ce priveste anxietatea de anticipare si conduitele de evitare
obsesivo-compulsive;
efectele dezinhibitorii sunt utile in
tratamentul schizofreniei cu simptome negative si al sindromului
postneuroleptic, in tulburarea obsesivo-compulsiva si
dezvoltarile hipocondriace, eficacitatea lor fiind insa
inferioara utilizarii antipsihoticelor atipice in schizofrenia cu
fenomene negative;
efectul sedativ reduce tensiunea
anxioasa si actioneaza asupra tulburarilor somnului;
actiunea la nivel central este
implicata in tratamentul sindroamelor neurologice de tipul narcolepsiei,
maladiei Parkinson, cefaleei si migrenei, sindroamelor dureroase de
origine centrala, indicatie preponderenta pentru aminele
tertiare, SSRI, antidepresivele "duale", tianeptina. Un rol deosebit
il ocupa depresia post stroke;
in domeniul patologiei psihosomatice
antidepresivele si-au dovedit actiunea benefica in boli
digestive, enurezis, ejaculare precoce, sindroamele dureroase de natura
canceroasa;
anumite antidepresive de tipul viloxazinei
si minaprinei exercita un efect dezinhibitor asupra
activitatii sexuale;
depresiile secundare, mai ales cele
asociate cu comorbiditate somatica;
sindromul de stres posttraumatic.
Observatii importante:
A. Medicamentele
triciclice si tetraciclice nu au specificitate psihofarmacologica de
actiune, raspunzand partial criteriului adecvantei
terapeutice; au un puternic efect anticolinergic, eficacitatea terapeutica
fiind obtinuta la doze inalte cu un index terapeutic redus.
Determina efecte secundare severe si riscuri majore in administrarea
in ambulatoriu (intoxicatie voluntara cu risc letal inalt prin
cardiotoxicitatea remarcabila si indexul terapeutic foarte
scazut).
Medicamentele tri- si tetraciclice nu pot fi, in
general, administrate in monoterapie si monodoza, necesitand asocieri
(de cel putin doua medicamente) cu anxiolitice si tranchilizante
sau antipsihotice, asocieri ce cresc semnificativ riscul autolitic.
In episodul acut de boala terapia trebuie
initiata obligatoriu in spital si supravegheata in
conditii de spitalizare 30-45 zile (costuri foarte ridicate).
Terapia de intretinere (minim 6-9 luni)
amplifica riscul pentru efecte secundare ale medicatiei antidepresive
triciclice si tetraciclice, necesitand pe durata administrarii
monitorizare cardiologica (clinic + EKG), oftalmologica,
urologica, neurologica.
Medicatia nu poate fi administrata la
persoane in varsta, cu disfunctii sau riscuri cardiovasculare,
hepatice si renale, epilepsie, depresie post-stroke, depresie in boala
Parkinson sau alte afectiuni organice cerebrale, cu disfunctie
sexuala (cu exceptia clomipraminei), cu risc pentru glaucom, in
sarcina si perioada de alaptare.
Antidepresivele tri- si
tetraciclice pot fi administrate la pacienti de varsta
tanara, fara riscuri somatice sau organice cerebrale,
pacienti ce prezinta siguranta supravegherii si
monitorizarii terapiei.
In sfarsit,
prezinta risc inalt de viraj maniacal, ceea ce impune asocierea unui
timostabilizator (acid valproic, carbamazepina, litiu etc.).
B. Noua generatie
de antidepresive cu actiune predominent presinaptica sau duala
(mirtazapina) are mecanisme de actiune specifica si
raspunde criteriului adecvantei terapeutice in totalitate, precum
si modelului antidepresivului ideal (dupa Frank si Baldwin):
- pot fi administrate in monodoza si monoterapie
asigurand un control eficient atat al depresiei, cat si al
asocierilor comorbide - anxietatea si tulburarile de somn;
- index terapeutic inalt;
- nu au efecte secundare cu risc vital;
- complianta net superioara.
Astfel, pot fi administrate la pacienti in
varsta cu suferinte somatice precum si in in depresia
post-stroke si in forma anxioasa.




