METABOLISMUL
LIPIDIC
Lipidele sunt un grup de
compusi organici care contin in structura lor acizi grasi
(A.G.), liberi(A.G.L.) si esterificati cu glicerol in T.G.,
fosfolipide si colesterol.
Rolul lipidelor:
energetic: 1g lipide elibereaza 9,3 cal;
structural,
participa la structurarea membranelor celulare si a
mitocondriilor;
de sustinere a unor organe;
termo si electroizolant;
solvent si vehicol pentru unele
substante insolubile in apa ca vitaminele A,D,E,K, lipocromi;
in sinteza de
P.G., tromboxan, leucotriene din acizi grasi precursori.
Dupa
absorbtia lor la nivelul intestinului subtire ajung in sange (80 % pe
cale limfatica, restul sanguina), de unde pot fi depozitate in
tesutul adipos sub forma de lipide de rezerva, depozitate
temporar in ficat sau supuse proceselor de beta oxidare la nivelul
tesuturilor.
Dupa repartitia lor din
organism, lipidele pot fi:
de constitutie prezente la nivelul
structurilor celulare sub forma de lipoproteine;
de depozite sub forma de grasimi
neutre dispuse in tesutul adipos(sursa importanta de energie);
de transport - lipidele plasmatice si
umorale.
Acizii grasi
A.G. 15-25 mg/dl
AG
reprezinta 2% din totalul lipemiei; turnover-ul este foarte rapid cu timp
de injumatatire de 2' - 3'. Fondul plasmatic de A.G.L. cuprinde
cel putin 10 acizi grasi ca: palmitic, oleic, linoleic, stearic,
arahidonic, palnitoleic.
Sursa
de A.G. este alimentara(ac. linoleic si arahidonic) si
endogena, sintetizati in ficat pe seama hidratilor de carbon
(H.C.) sau a proteinelor.
Hiperlipacidemia
reprezinta excesul de A.G.L peste 15 mg/dl, 0,4-0,6 mEq/l. Apare prin
lipoliza intensa din: stress, alcoolism cronic, frig, fumatul prin
activarea lipolizei, in hipertiroidism prin exces de tiroxina se
potenteaza actiunea lipolitica a catecolaminelor prin
activarea adenilciclazei pe o parte iar pe de alta parte se inhiba
fosfodiesteraza.
Trigliceridele
(T.G. )50-150 mg/dl
Sunt
grasimi neutre, esteri ai glicerolului cu A.G. Contin trei molecule
de AG (stearic, oleic, palmitic) si una de glicerol. Peste 90 % din lipidele
tesutului adipos sunt T.G. TG circula in plasma ca lipoproteine
(chilomicroni si VLDL). In cantitate mare produc ser lactescent. In 12 ore
de post TG alimentare dispar din circulatie. Formarea lor are loc la nivel
hepatic si adipocitar in perioada de post cat si din
reesterificarea monogliceridelor intestinale postprandial. Deci testarea lor a
jeun indica nivelul TG endogene.
Fosfolipidele
180-250 mg/dl
Sunt lipide ce
contin una sau mai multe molecule de A.G., un radical de acid fosforic
si o baza azotata (colina, serina, etanolamina).
Au
rol in: structura membranelor biologice, mielina(sfingomielina); solubilizarea
colesterolului din bila; mentinerea in suspensie a lipidelor din
plasma; formarea chilomicronilor
si a lipoproteinelor. Cele mai frecvente sunt: lecitine, cefaline,
sfingomieline. Tromboplastina contine colina.
Colesterolul 150-220 mg/dl
Se
gaseste in forma libera in special in tesuturi si
sub forma esterificata (esteri de A.G.) mai ales in lipoproteinele
plasmatice. Rolul colesterolului: intra in structura membranelor celulare
si a organitelor intracitoplasmatice alaturi de fosfolipide; in
structura lipoproteinelor serice; in sinteza acizilor biliari (sinteza acidului
colic util sintezei de saruri biliare necesare digestiei si absorbtiei
grasimilor); la sinteza hormonilor adrenali (hidrocortizon,
aldosteron); la sinteza hormonilor
sexuali (estrogeni, androgeni); depozitarea lui in stratul cornos al pielii,
creste rezistenta ei la substante solubile in apa cat
si la evaporarea apei prin piele; slab furnizor de energie prin A.G.
eliberati din functia esterificata.
Sursele de
colesterol
1. Sursa exogena
aportul prin dieta obisnuita de 0,6 g/zi. Alimente bogate in
colesterol sunt: creierul(3000 mg/100 g aliment); galbenus de ou 1700
mg %; rinichiul 350 mg %; untul 300 mg %; ficatul 250 mg %; grasimea de porc 100 mg %.
2.
Sursa endogena de 1g/zi este reprezentata de colesterolul sintetizat
in microzomii hepatocitelor, celulele pielii si intestinului, CSR,
testicul, ovare, artere, tesut adipos. Sinteza porneste de la acetil
- coenzima - A rezultata din metabolismul proteinelor, glucidelor sau
lipidelor sub actiunea enzimei hidroximetilglutaril - coenzima A -
reductaza - HMG - CoA reductaza.
Exista
o corelatie stransa intre sursa endogena si cea
exogena de colesterol astfel ca daca creste aportul exogen
de colesterol este inhibata sinteza hepatica prin intermediul HMG -
CoA - reductaza.
Nivelul colesterolului depinde de: aport;
sinteza endogena; metabolizare
si consum. Ficatul are rol principal in degradare si eliminarea C.
Eliminarea
se face prin: transformarea in acizi biliari; excretie de steroli neutri
in fecale; transformare in hormoni steroizi (sexuali, SR) si inglobarea in
membrana celulelor sau in lipoproteine.
Lipoproteinele
(L.P.)
Lipidele
plasmatice se pot combina cu anumite proteine (apoproteine) si devin
solubile in mediul apos sub forma de macromolecule lipoproteice (L.P.).
L.P. transporta lipidele de la
locul de absorbtie (intestin) si sinteza (ficat) la periferie
dar si transportul invers al colesterolului spre ficat pentru catabolizare
si excretie. L.P. prezinta un miez hidrofob format din T.G.
si esteri de colesterol si un invelis hidrofil format din
colesterol liber, fosfolipide si apolipoproteine (A.P.L.).
Fig.VI.1. Structura unei
LP
Apoproteine:
prin metode chimice si imunologice au fost identificate mai multe
tipuri ca: AI, AII, AIV, B48, B 100, CI-III, E2-3-4.
Tipuri
de L.P. in functie de densitatea lor.
Chilomicronii - densitate 0,98 g/ml,
sursa: intestin, contin apoB48,
AI, C, E.
Componente:
proteine 2 %; lipide totale 98 % (T.G. 86 % colesterol si esteri 4 %),
Originea exogena din lipide alimentare.
Preetalipoproteinele (very-low-density)
VLDL
Densitate 1,006 g/ml,
contin apo B 100, E, C. Sursa
endogena din sinteza hepatica. Componente: proteine 10 %; lipide
totale 90 %(T.G. 60 %, colesterol si esteri 19 %, F.L. 21 %).
Transporta cca. 15 % din L. Plasmatice; dau caracter lactescent serului.
IDL 'intermediar - density - lipoproteins'.
Densitate
1006-1019, contin apo B100, provin din catabolizarea VLDL la LDL.
Beta lipoproteine 'low density'
L.D.L.
Densitate
1019 - 1063; contin apo B100.
Sursa
endogena: sinteza hepatica si intestinala; prin catabolizarea IDL. Componente: proteine
20 %; L.T. 80 %; T.G. 10 %; colesterol
si esteri 60 %; F.L.30 %.
4a. Lipoproteina (a) Lpa-subclasa de
LDL formata din LDL legat de o glicoproteina similara
plasminogenului.
Alfa lipoproteinele 'high
density' HDL, sunt L.P. cu densitate mare.
Densitatea 1,063 - 1,21;
contin apo AI, AII, CII, CIII, E
Sursa
endogena: sinteza hepatica si intestinala.
Subfractiuni
HDL1, HDL2, HDL3 Transporta cc.20 - 30
% din lipidele plasmei; are rol in metabolizarea colesterolului.
Metabolismul L.P. plasmatice parcurge mai
multe etape:
1. Sinteza si excretia de L.P.
'native': chilomicroni in
intestin; VLDL in ficat si HDL in
intestin si ficat.
2. Formarea L.P. mature sau finale in
urma schimburilor de apoproteine si lipide intre L.P. din circulatie:
se deosebesc de cele native prin variatii fine ale continutului
lipidic si apoproteine.
3. Catabolismul in 'cascada
enzimatica' a chilomicronilor si VLDL mature sub actiunea
LPL, enzima ce hidrolizeaza
T.G. rezultand A.G.L. ce vor fi introdusi in tesuturile consumatoare.
4. O parte din IDL se transforma in
LDL iar cealalta parte este preluata de artere, muschi, ficat
si catabolizata.
5.
O parte din L.D.L. bogate in colesterol esterificat vor patrunde in
tesuturile extrahepatice unde cedeaza esteri de colesterol. Colesterolul
liber care paraseste tesutul este acceptat pe HDL unde este
esterificat prin LCAT.
Metabolismul
LP se caracterizeaza printr-un mare dinamism, ele asigurand o
repartitie armonioasa dupa necesitati a capitalului
lipidic fie spre ficat, fie spre celulele consumatoare. Exista teritorii
cu rol de formare a L.P.: ficat, intestin si teritorii cu rol de consum de
catabolizare: tesut adipos, musculatura(striata, neteda)
si ficat. Intre ele se interpune imensa suprafata a endoteliilor
vasculare cu rol activ datorita prezentei L.P. - lipoproteinlipazei -
ubicvitar raspandita (mai
putin creierul). Enzimele implicate in metabolismul L.P. sunt: L.P.lipaza,
lipaza hepatica(LH); LCAT, lipaza
adipolitica.
Sub
actiunea enzimelor L.P. bogate in T.G. devin mai mici
imbogatindu-se in esteri de
colesterol si asigurand o captare tisulara eficienta a A.G.L.
inainte de catabolizarea finala.
Toate etapele metabolice sunt controlate
de prezenta HDL care actioneaza ca un reglator cheie uleic asigurand:
dozarea
cantitativa a penetrarilor impiedecand suprasaturarea celulara
cu lipide datorita afinitatii HDL pentru receptorii LDL (o
molecula HDL leaga 4 receptori LDL si ii blocheaza, pe cand
o molecula LDL leaga doar un receptor).
datorita
continutului bogat in apo CII, cofactor LPL asigura hidroliza T.G.
prin transferul acestuia pe chilomicroni si VLDL;
prin
continutul in apo A I, contribuie la esterificarea colesterolului pe care
il exporta prin apo D(proteina de transfer a esterilor de colesterol).
transporta
surplusul de colesterol din tesuturi, furnizeaza colesterol pentru
sinteza de hormoni SR si favorizeaza sinteza prostaciclinei, a P.G.
cu rol antiagregant si vasodilatator; efect antiaterogene;
avand molecula
mica contribuie la exocitarea lipidelor prin penetrarea in spatiile
interendoteliale pe care le epureaza.
2. Hiperlipoproteinemiile(HLP)
I.
HLP primare sunt afectiuni
ereditare clasificate de Friederickson astfel:
Dupa
aspectul fenotipic, respectiv aspectul macroscopic al serului,
ultracentrifugare si electroforeza(metode de separare) si examen
biochimic al serului (lipide totale, COL,T.G.).
|
Fenotipul
|
Aspectul
biochimic
|
Separare prin
ultracentrifugare
|
|
I.
|
Hiper
TG
|
Hiperchilomicronemie
|
|
IIa
|
Hiper
Col
|
Hiper-LDL
|
|
IIb
|
Hiper
Col+TG
|
Hiper LDL+VLDL
|
|
III
|
Hiper
Col+TG
|
Hiper IDL
|
|
IV
|
Hiper
TG
|
Hiper VLDL
|
|
V
|
Hiper
TG
|
Hiper Chilo+VLDL
|
|
VI
|
Hiper
Col moderat
|
Hiper HDL
|
Mecanismul genetic de transmitere a determinat
clasificarea HLP in afectiuni monogenice si poligenice.
Afectiuni monogenice
|
Afectiuni multifactoriale
|
|
Deficit
de lipoprotein-lipaza
|
Hipercolesterolemia
poligenica
|
|
Deficit
de apo CII
|
Hipertrigliceridemia
sporadica
|
|
Prezenta
fenotipului apo E2
|
Hiper-a-lipoproteinemia
familiala
|
|
Deficit
al receptorilor LDL
|
|
|
Hipertrigliceridemia
familiala
|
|
|
Hiperlipoproteinemia
familiala
Combinata
|
|
Hipertrigliceridemiile
Hipertrigliceridemiile apar
atunci cand L.P. bogate in T.G.(chilomicronii si VLDL) cresc singure sau combinate(respectiv tipurile I,
IV, V).
Hiperchilomicronemia primara (HLP tip
I).
Este determinata de un
defect genetic cu transmitere autosomal dominanta de lipoproteine,
lipaza sau apo CII. Mecanismul este reprezentat de scaderea
catabolismului chilomicronilor si
acumularea lor in plasma la peste 12 ore de la un pranz bogat in lipide.
Clinic se
manifesta prin: crize repetate de pancreatita
acuta(chilomicronii sub actiunea lipazei pancreatice sunt degradati
incomplet, astfel ca T.G. si F.L.
elibereaza acizi grasi si lizolecitina ce pot incita
autodigestia pancreasului); hepatosplenomegalia; xantoame si
xantelasme(acumularea de chilomicroni in histiocite); lipemia retinalis(aspect
palid al vaselor retiniene prin aspectul cremos al sangelui cand TG > 2000 mg/dl).
Simptomatologia este ameliorata de restrictia lipidica.
Paraclinic: la
4° ser lactescent; la ultracentrifugare cresc chilomicronii(tip I); T.G.
crescute; colesterol normal; administrarea de heparina (activator al
lipoproteinlipazei) indica scaderea activitatii de clarifiere
a serului; electroforeza apoproteinelor - apo CII scazut:
Hipertrigliceridemia
familiala are doua forme.
forma severa (mixta,
endogena si exogena);
forma moderata (endogena).
HLP
familiala combinata
Este
caracterizata de cresterea: LDL, VLDL, sau ambele(tip IIb). Pare a fi
transmisa genetic dupa model semidominant; prezinta risc
aterogen.
Paraclinic:
cresterea raportului apo B/colesterol; ser opalescent; TG si Col
crescute; electroforeza: benzi beta si prebeta distincte si
intense.
Disbetalipoproteinemia (HLP tip III) reprezinta 5 % din HLP.
Este caracterizata de acumularea in plasma de IDL rezultate din
catabolismul partial VLDL si chilomicroni restanti.
Clinic: xantoame
cutanate "xanthoma striata palmaris"; xantoame tuberoase la cot si
genunchi; ASC precoce: artere, coronare,
carotide, abdominale, periferice.
Paraclinic: ser
lactescent; TG si Col crescute ; electroforeza: banda beta
larga; prezente IDL si chilomicroni
restant; evidentierea homozigotilor E prin teste genetice.
Hipercolesterolemiile
primare
- Hipercolesterolemia familiala
Este o boala
genetica cu transmitere autosomal dominanta realizand fenotipul HLP
IIa. Se datoreaza unui deficit pe receptorii celulari pentru IDL si
LDL si unei mutatii in molecula de apo b 100 astfel ca
particulele de ILD sau HDL continand apo b100mutanta nu mai
sunt recunoscute si captate de receptorii normali. Sunt aproximativ 150
mutatii alelice si boala apare
intr-un raport de 1/500 persoane. Consecinta este blocarea catabolismului
LDL si cresterea sintezei endogene de colesterol prin anularea
mecanismului de feed-back negativ astfel ca nivelul colesterolemiei poate
ajunge la 600 - 800 mg/dl.
Clinic: xantoame
datorita acumularii Col in histiocite; xantelasme; arc cornean (Col.
in cornee).
Paraclinic: ser clar; colesterol crescut; TG normale; la
electroforeza fenotip II a cu intensificare b;
evidentierea numarului redus de receptori pentru LDL pe fibroblaste
cutanate sau pe limfocite.
- Hipercolesterolemia familiala
combinata
Este
determinata de o combinatie a mai multor defecte minore a proteinelor
implicate in absorbtia colesterolului, sinteza de acizi biliari, sinteza
Col., sinteza sau catabolismul LDL.
- Hiperproteinemia
Lp(a) este
o afectiune familiala caracterizata de cresterea
expresiei genei care controleaza sinteza Lp(a). Se asociaza cu
deficitul hormonal din menopauza si creste riscul aterogen.
- HiCper a - lipoproteinemia
Este caracterizata
de : cresterea HDL, cresterea moderata a colesterolului, realizeaza fenotipul VI. Este o boala
monogenica transmisa autosomal dominant.
HDL creste
dupa consum de alcool, estrogeni, efort fizic. S-a observat cresterea
longevitatii si risc scazut ASC .
Hiperlipoproteinemiile secundare
Tipul
I in: diabetul
zaharat insulinopriv; alcoolism cronic; A.S.C pancreatita cronica.
Tipul
II este caracterizat de crestere betaL.P.
(colesterol) pre betaL.P. (T.G. endogene), apare in: hipotiroidism, S.N., icter
mecanic.
Tipul
III cu
beta larga, cresc Col. si T.G. endogene, apare in colestaza
si icter mecanic.
Tipul
IV , cresc
betaL.P (T.G. endogene), apar in: diabet zaharat; pancreatita; alcoolism cronic;
glicogenoze; S.N.; hipotiroidism.
Tipul
V: cresterea
chilomicronilor (T.G. exogene); cresterea prebetaL.P (T.G. endogene),
apare in: alcoolism cronic; diabet zaharat decompensat; pancreatita.
3.Ateroscleroza
Denumirea de ASC
deriva din limba greaca, cu adresa la ingrosarea intimei
arteriale "sclerosis"(indurare si acumulare de lipide(athere, terci).
OMS
defineste ASC ca "un complex de modificari ale intimei arteriale,
secundara acumularii locale de lipide, glucide complexe, sange,
depuneri de calciu, producand modificari ale mediei".
ASC este una din cele
mai frecvente afectiuni, heterogena, care se afla in primele
cauze de morbiditate si mortalitate. In tarile dezvoltate
reprezinta substratul cardiopatiei
ischemice si a afectiunilor vasculare cerebrale.
Afecteaza vasele
din inima, SNC, circulatia periferica(claudicatie),
rinichi. ASC nu cuprinde vasul in totalitate, ci anumite segmente(coronara
descendenta anterioara, regiunea proximala a arterei renale,
bifurcatia carotidelor), se dezvolta in timp indelungat, are
evolutie discontinua si se complica cu stenoza vasului,
ectazie si boala anevrismala.
Initierea ASC
Acumularea
si modificarea LP bogate in TG si Col prin legarea de constituentii
matricei extracelulare(molecule de proteoglicani, exces de heparan sulfat
Recrutarea
leucocitelor si formarea celulelor spumoase. In timpul
formarii ateromului se acumuleaza monocite si limfocite prin
intermediul moleculelor de adeziune si a receptorilor exprimati pe
suprafata celulelor endoteliale. Dupa aderarea la endoteliu prin
receptorii VCAM-1, monocitele si limfocitele penetreaza endoteliul
si se localizeaza in intima. Fagocitele mononucleare se diferentiaza
in macrofage care vor deveni celule spumoase incarcate cu lipide.
Transformarea
fagocitelor mononucleare in celule spumoase necesita absorbtia de
particule LP prin endocitoza mediata de receptori care pot fi
specifici LDL sau receptori macrofagici de eliminarea reziduurilor responsabili
de endocitoza LP modificate cat si receptorii pentru LP oxidate si
VLDL.
Pe masura ce
leziunile intimei se extind o parte din celulele spumoase sunt distruse, cel
mai probabil prin apoptoza. Moartea fagocitelor produce in interiorul
leziunii un miez necrotic bogat in lipide. Leucocitele fagocitare, endoteliile
vasculare si celulele musculare netede pot produce ROS cu urmatoarele
efecte: moduleaza cresterea celulelor musculare netede; pot anihila
radicalii de NO.
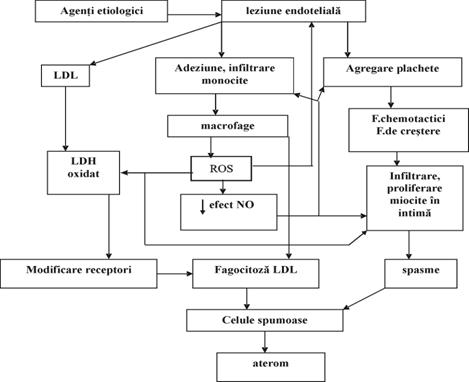
Fig.VI.2.Formarea ateromului
Factori
care influenteaza initierea ateromului
Endoteliul
vascular. Primul factor incriminat este o microleziune
endoteliala care ii creste permeabilitatea si permite trecerea L.P. din sange in spatiul
subendotelial; A.G. sunt foarte iritanti si au efecte citotoxice pe
endoteliu; celulele musculare netede contribuie la ingrosarea placii
ateromatoase si ingustarea lumenului;
H.T.A.
actioneaza prin: rupturi ale celulelor endoteliale prin
modificari de hemodinamica; proliferarea microfilamentelor
contractile din media vaselor la nivelul celulelor endoteliale; deschiderea
jonctiunilor dintre C.E. prin aparitia microedemelor endoteliale;
aderarea plachetara ca urmare a perturbarilor de reodinamica;
Substante
vasoactive: angiotensina, catecolaminele, histamina, serotonina,
modifica intima endoteliala.
Hipoxia produce solutii de continuitate la
nivelul jonctiunii endoteliale si creste aterogeneza intr-un
mediu hiperlipemic.
Complexe Ag-Ac produc
microleziuni fie direct fie prin substante active eliberate; efecte mai
mari la cei cu dezechilibre lipidice.
Trombocitele elibereaza
amine ce cresc permeabilitatea vasculara; interactiunea
trombocito-endoteliala este esentiala in procesul de
aterogeneza; prin microleziune plachetele vin in contact cu masa de
colagen subendotelial, agrega si initiaza formarea unui
microtrombus care acopera endoteliul.
Vasul raspunde prin
proliferarea celulelor musculare netede (factori de crestere, factori
mitogeni) pe care se depun lipide si se organizeaza un tesut
complex cu structura fibroasa; treptat se adauga noi straturi de
mase lipoproteice si se organizeaza ateromul; administrarea de
antiplachetare si antiagregante impiedica agregare si
proliferarea musculara neteda
Fumatul prin hipoxie
creste permeabilitatea endoteliilor; prin nitriti, cianuri si
CO; prin stimulare simpatica de catre nicotina;cresterea
viscozitatii plachetelor;
Sedentarismul.
Stressul declanseaza reactii
simpatoadrenergice care mobilizeaza grasimile din depozite
(lipokineza) si inhiba degranularea mastocitelor
producatoare de heparina;
Sexul masculin si cel feminin la
menopauza(estrogenii au efect favorabil),
Agenti
infectiosi ca herpesul si clamydia, reactii imune sau autoimune.
Lipidele si
derivatii lipidici: lipidele in concentratii mari pot deveni
agresive; corpii cetonici maresc aterogeneza prin dezintegrarea
endoteliala a arterelor si prin microtraumatismele produse asupra
lor;
Colesterolul
este constant crescut in ASC; depinde de varsta, sex; este in relatie directa cu hormonii
sexuali, ASC. Un rol important in ASC il au L.P.
Intre
ASC arterelor coronare si nivelul
plasmatic al HDL este o relatie de inversa
proportionalitate, explicata prin implicarea HDL in transportul
centripet al colesterolului. HDL are efect antiaterogen si prin efect
antioxidant si de inhibare a agregarii L.P. aterogene.
Glucidele. Bolnavii cu ASC
prezinta modificari ale metabolismului glucidic. Alimentatia
bogata in H.C. creste colesterolul si T.G. ASC este
frecventa la obezi si diabetici.
La bolnavii cu ASC s-a
constatat cresterea fibrinogenului si a inhibitorului activarii
plasminogenului- PAI-1; niveluri crescute de homocisteina. Prin deficit de
metilen tetrahidrofolat reductaza creste riscul de ASC(o crestere de
5μmol/l echivaleaza cu o crestere a colesterolului de 20mg/dl).
Evolutia si complicatiile
ateromului
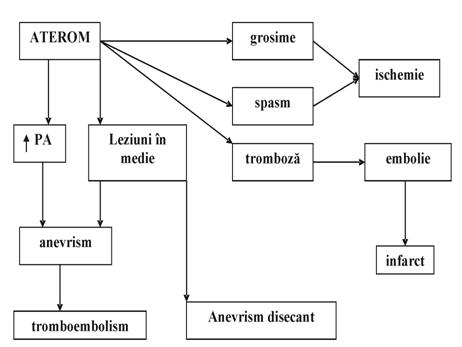
Fig.VI.3.
Evolutia ateromului
Prezenta placii de aterom
determina:
ingustarea
lumenului vascular ce poate produce ischemie coronariana sau
periferica manifestata prin claudicatie intermitenta;
indurarea
peretelui si formarea de trombi de unde se pot produce embolii periferice;
anevrisme arteriale(largire localizata
a peretelui) prin cresterea presiunii sau disecant cand este afectata
si intima;
un anevrism rupt poate determina soc
hemoragic, tamponada cardiaca sau insuficienta aortica;
tromboza la nivelul anevrismului sau embolie in
alte teritorii.




