HEPATITA ACUTA VIRALA CU
VIRUS C (HVC)
Etiopatogenie
Este o hepatita
acuta cu transmitere parenterala,sexuala,verticala,rar
nozocomiala si un potential ridicat de cronicizare,cirogen sau
de transformare maligna hepatica. HVC reprezinta 80-90% din hepatitele posttransfuzionale.
VHC este o particula sferica de ARN monocatenar cu
polaritate pozitiva,inconjurat de o anvelopa,ce circumscrie capsida
glicoproteica si genomul viral. Diametrul virusului este de cca 50nm.
VHC face parte din genul Flavivirus, familia Togaviridae.In
sange circula sub doua forme: o forma libera, extrem de
contagioasa si o forma cuplata cu macromolecule
lipoproteice sau cu Ac-mai putin contagioasa. Catena de ARN
contine un cadru deshis de citire( Orf ), flancat de doua
regiuni genomice, notate cu 5' si 3'.
Regiunea 5' contine gene structurale,codante pentru
capsida si anvelopa- regiunea structurala
Regiunea 3' contine proteine implicate preponderent in
replicarea genomului- genele NS2,NS3,NS4,NS5- regiunea genetica
nonstructurala. Dintre proteinele anvelopei, doua, E1 si
E2/NS1 sunt extrem de importante pentru atasarea VHC la membrana celulelor
gazda, la nivelul unui receptor specific, numit CD81 si generarea
reactiva de Ac E1/E2 evidentiabili pentru diagnosticul serologic al
bolii.
Replicarea
virala este controversata. Virusul se ataseaza de
receptorul membranar celular-CD81- ce se gaseste pe
suprafata multor celule din organism, inclusiv a hepatocitului, prin
glicoproteina virala de suprafata- E2. Dupa atasare
VHC penetreaza in celula, modifica pH-ul intracelular alterand,
astfel,conformatia proteinelor de anvelopa care fuzioneaza cu
membrana endozomala. ARN-ul incepe sa fie reprodus in citoplasma
hepatocitului, actionand ca un ARNm pentru traducerea noilor proteine
virale, care vor parasi ulterior, dupa asamblare,
celula-gazda infectand alte celule.Proteina de miez,"core", ramane in
citoplasma celulei, dar VHC nu se integreaza in genomul
celulei-gazda. Enzima de replicare virala - ARN-polimeraza-ARN-dependenta,
actioneaza la nivelul capatului terminal al catenei de ARN viral
si va asigura sinteza unei a doua catene virale, complementare, dar
cu polaritate negativa, realizand,dupa o serie de etape, noi copii
ale VHC infectant initial. Duplexul de ARN-ul genomic nou-format este
asamblat si impachetat intr-o noua particula virala si
va parasi celula-gazda. Hepatocitele reprezinta rezervorul
principal de virus, dar acesta poate fi identificat si in alte celule,
spre ex. limfocite. Exista multiple variante virale de VHC, atat in
plasma,cat si in hepatocite, variante numite "quasispecii virale", ce
reprezinta, in ultima instanta, mutante virale, fata
de care organismul dezvolta un raspuns imun specific. Din
pacate, sub presiunea continua a efectorilor imuni,VHC raspunde
prin selectarea unor noi mutante virale, agresive. VHC se detecteaza in
sange la 2-4 saptamani dupa infectare, cu mult inaintea
aparitiei/detectarii AcVHC(de la 6 saptamani-luni)
Raspunsul imun in infectia cu
VHC este reprezentat atat de Ac VHC cat
si mediat-limfocitar. In fazele
timpurii infectia pare sa fie autolimitata, astel incat VHC nu
poate fi detectat in sange mult timp, deci diagnosticul serologic efectuat in
faza acuta a infectiei este rar, pozitiv.
Raspunsul limfotoxic celular CD8+ este viguros si se dirijeaza contra
unor epitopi ai VHC, activarea fiind policlonala. In ciuda
raspunsului imun umoral, viremia persista, Ac indusi
actionand mai ales fata de glicoproteina de membrana E2.
Variantele virale selectate sub presiunea RI pot uneori antagoniza efectorii
imuni, fapt prezent in hepatitele cronice cu VHC. Infectia cu VHC poate
deveni persistenta, mai ales la gazdele nonimunodepresate,sugerand
existenta unor mecanisme ce permit evadare virusului de sub presiunea
efectorilor imuni. Multiplicarea exagerata a glicoproteinelor virale, mai
ale a celor membranare, blocheaza efectul Ac, dereglind homeostazia
hepatocitului si pe cea a limfocitelor, mai ales in etapa traducerii ARNm.
In complexul lant de mecanisme imune activate de VHC, proteinele virale se
pot lega de de o serie de efectori imuni( TNF-alfa, receptorii limfotoxinici
B,etc,) modulind semnalul de traducere a sintezei proteinelor virale si
protejand,astfel, celulele infectate de actiunea distructiva a
TNF-alfa, conservand virusul in interiorul hepatocitului si prepetuand
persistenta infectiei virale cu efectele sale citopatice distructive, de
la cronicizare si pana la ciroza hepatica sau inducand
carcinogeneza hepatica.In ciuda raspusului puternic al limfocitelor T
citotoxice, viremia perrsista ,iar eliminarea virusului este foarte
redusa, fapt ce nu si-a gasit inca explicatii clare,
probabil fiind ca VHC sa foloseasca o strategie complexa pentru
a eluda RI.
Genotipurile virale au o distributie
geografica si etnica particulara unele din ele favorizand starea de
portaj viral, cronicizarea,transformarea cirogena sau carcinogeneza
hepatica. Clasificarea cea mai
uzitata cuprinde cel putin 11 genotipuri notate cu cifre arabe(1-11),
fiecare avand subtipuri notate cu litere mici,a,b,c,.Ex: genotip:1a,2b,etc.
Genotipurile virale
asigura eficacitatea sau rezistenta la terapia hepatitelor cronice cu
VHC fata de IFN+ Ribavirin.-Ex. genotipul 1b. Se cunosc peste 70 de
subtipuri. Genotipurile 1b si 2 favorizeaza inducerea leziunilor
histologice cronice si carcinogeneza.
Progresiunea bolii
Hepatitele acute cu VHC
sunt rareori depistate in fazele incipiente, testele de evidentiere a Ac
antivirali pozitivandu-se tardiv. Dupa inoculare, pacientul este mult timp
asimptomatic, dar purtator de virus,deci contagios. Coinfectia cu VHB
poate accelera progresia bolii, in timp ce persistenta concomitentei
cu virusul hepatitic GB(G) nu afecteaza maniera evolutiva.
Coinfectia cu HIV induce crestera viremiei VHC si accelereaza
evolutia spre ciroza. Anumite fenotipuri HLA se asociaza cu
diverse tipuri de evolutie a bolii. Activitatea raspunsului celular
limfotoxic(CTL) se coreleaza cu valorile crescute ale ALAT/ALT si cu
scorul inflamator histologic hepatic, sugerand implicarea CTL in dezvoltarea
distructiei hepatocitare, prin apoptoza sau/si prin eliberarea
de citokine proinflamatorii. 80-85% din persoanele infectate cu VHC se
cronicizeaza intr-un interval de timp de 20-22 ani, din care aprox. 25%
vor dezvolta o hepatita cronica persistenta si 75% o HC
activa. Ciroza hepatica se asociaza cu genotipul 1b de virus
si se dezvolta i proportie de10-20% din cazurile de HC. 1-5% din
cei infectati cu VHC evolueaza spre carcinom hepatocelular.
Hepatita acuta cu VHC
Durata perioadei de
incubatie se poate extinde, in medie, pana la 7
saptamani(studii posttransfuzionale), fiind intermediara intre
cea a HVA si HVB. ARN-VHC poate fi detectat in ser dupa 2
saptamani de la expunere si este urmata de cresterea
nivelului seric al transaminazelor,ALT si AST, de obicei la valori mai
joase decat in HVB sau HVA ± cresterea nivelului bilirubinei.
Simptomatologie:
astenie, greturi, jena
dureroasa in hipocondrul drept, urmate de hipercromia urinilor si,
variabil, icter. Simptomele nu pot face distinctia cu hepatitele de alte
etiologii.
Hepatita C
fulminanta
Frecventa formelor
fulminante de HCV este discutabila.Infectia cu VHC a fost
asociata cu forme fulminante in 40-60% din cazurile de hepatite nonA,nonB
in Japonia, dar este rara in Europa de Vest. Aceste diferente nu
si-au gasit inca o explicatie clara dar pot fi
datorate unor factori de risc ai gazdei, a prezentei unor tulpini virale
extrem de agresive sau a unor mutante virale sau ambelor cauze. S-au semnalat
cazuri de evolutie fulminanta in infectia cu HAV, grefata
la pacienti cu hepatopatii cronice cu VHC.
Hepatita cronica
cu VHC
Aproximativ 85% dintre
pacientii cu infectie acuta cu VHC dezvolta o viremie
persistenta. Totusi, doar 1 din 6 pacienti cu hepatita
acuta virala simptomatica sunt VHC pozitivi. Infectia cu
VHC persista zeci de ani, timp in care se constata fluctuatii
ale nivelelor transaminazelor, independent de simptomatologie( astenie
neuromusculara, stare de rau general), testele serologice pt VHC
fiind constant pozitive. In aceste cazuri examenul histopatologic al
tesutului hepatic poate demonstra grade variate de inflamatie/
fibroza portala, necroza sau alte modificari sugestive
pentru o hepatita cronica.
Carcinomul hepatic
Este o complicatie
tardiva a infectiei cu VHC, mai frecventa la cei ce au
progresat spre stadiul de ciroza hepatica. Frecventa carcinomatozei
este mare in Japonia si Italia, unde se instaleaza de obicei
dupa o evolutie a infectiei VHC de peste 20 ani.
Manifestari
extrahepatice a infectiei cu VHC
HVC este strins
asociata cu: crioglobulinemia mixta, glomerulonefrita
membranoproliferativa, porfiria cutanata tarda. In ciuda unor
concentratii mari a crioglobulinelor circulante din infectia cu VHC,
vasculitele imune sunt rare.
Patogenia acestor
determinari nu este clara.
Infectia cu VHC
mai poate fi asociata cu : ulceratii corneene, sindrom Sjögren,
lichenul plan, fibroza pulmonara idiopatica. La femei cu HCV cronica
se pot evidentia autoAc tiroidieni, tiroidite Hashimoto, hipotiroidism.
Diagnosticul de
laborator se bazeaza pe detectia Ac fata de peptidele
recombinante ale VHC. Tehnicile folosite sunt de tipul: EIA,ELISA,RIBA,
Detectarea VHC se face in plasma si ser prin tehhnici de RT-PCR sau
bADN, cantitativ sau calitativ. In caz de serologie pozitiva testele
trebuie repetate, iar serologiea negativa se poate explica in perioada de
inceput a seroconversiei(titruri de Ac reduse) si trebuie repetata cu
o tehnica mai sensibila.
Terapia actuala
a HVC cronice se face cu IFN/pegylat + Ribavirin
Profilaxia -
sunt in stadiul de experimentare umana- faza I, mai multe vaccinuri.
Virusul
hepatitei F
Prezenta
unor cazuri de hepatita virala acuta cu transmitere
digestiva, nonA-nonB, a emis ipoteza privind posibila existenta
a unui virus cu tropism hepatic si transmitere neparenterala. In
1994 ipoteza a fost partial probata, particula virala a fost
vizualizata dar nu exista inca confirmari asupra inducerii
bolii clinice. Numele de "F" vine de la "French virus". Diametrul viral este de
27-37nm,contine ADN si poate fi transmis la maimute. Nu
exista dovezi clare privind patogenitatea sa si chiar prezenta
sa la om.
Hepatita
cu VHG
Existenta sa a fost banuita in anul
1967 la un chirurg care a facut o hepatita clinica dar lipsita de markerii serologici
clasici. Prin pasaje seriate ale serului infectat la tamarine, s-a
produs boala experimentala la aceste animale.Initial virusul a fost
denumit GB dupa numele pacientului. In 1995 au fost izolate din serul
tamarinilor doua particule virale inrudite, denumite GBV-A si GBV-B.
Un virus asemanator a fost depistat si in serul unor persoane
sanatoase din Africa de Vest si denumit GBV-C. Aproape
concomitent, o echipa de cercetatori din Atalanta a izolat un nou
virus numit VHG, din serul unor pacienti cu hepatita acuta
non-A,non-C . Ulterior s-a demonstrat ca GBV-C si VHG sunt tulpini
diferite ale aceluiasi virus.
Astazi sunt
recunoscute 3 virusuri : GBV-A, GBV-B si GBV-C sau, generic, VHG. Primele
doua virusuri sunt caractersitice primatelor, iar VHG - omului. Toate
variantele apartin familiei Flaviviridae si prezinta un grad
mare de similitudine moleculara.
VHG este un virus ARN
ce contine 9392 nucleotide. ARE un singur cadru deschis de lectura
care codeaza o poliproteina, de 2800 aminoacizi, din care
rezulta prin clivare, proteinele structurale si functionale.
VHG nu are capsida
si prezinta 2 proteine structurale importante, E1 si E2.
Exista mai multe genotipuri virale; ex.: 1-Africa de Est, cu subtipurile
1asi1b si genotipurile- 2-SUA si 3 -Asia.
Clinica
VHG produce in
majoritatea cazurilor forme usoare de hepatita acuta. Formele
severe sau fulminante au fost descrise intr-un numar redus de cazuri(
tulpini agresive sau mutante). In 10-20% din cazuri se dezvolta
infectii persistente ( ARN detectabil in ser peste 1 an). Exista
viremii cu durata de peste 15 ani, neinsotite de crestera transaminazelor.
Este posibila dezvoltarea unor forme de hepatita cronica, dar
mai putin decat in infectia cu VHC.
Coinfectia cu
VHC,produce hepatite cu evolutie mai severa. Exista forme
clinice aparute la prostituate, virusul transmitindu-se si pe
cale sexuala. Contaminarea se poate face si vertical,
posttransfuzional, parenteral,hemodializa.
Hepatitele cu virusul TT
(TTV)
Virusul TT a fost izolat in anul 1997 de catre
Okamoto si col. Din serul unui bolnav japonez cu hepatita acuta
posttransfuzionala nonA-nonG. Denumirea virusului provine atat din
abrevierea "Transfusion Transmitted Virus",cat si de la initialele
bolnavului: TT.
Etiologie
TT este un virus AND,
monocatenar,circular,compus din 3800 perechi de baze, fara
anvelopa. Initial a fost inclus in familia virusurilor Papova,
constatandu-se apoi ca nu apartine structural nici unei alte clase de
virusuri, decat, poate familiei Circoviridae.. Exista o mare
heterogenitate a secventelor genomului viral, care se pot produce la
acelasi individ pe parcursul infectiei. Ca urmare, initial s-a
presupus ca exista peste 6 genotipuri distincte, dar ulterior au fost
certificate 2 genotipuri, notate cu 1 si 2, fiecare dintre ele avand cate2
subtipuri, notate cu a si bc. VTT a fost detectat in serul
si tesutul hepatic al unor pacienti cu hepatite virale acute sau
cronice, frecvent postransfuzionale, prin tehnica PCR, dar si in bila
si fecalele pacientilor cu viremie inalta. Afectarea hepatica
pare ca este o localizare secundara in cursul unei viremii sistemice,
la fel ca in infectia cu CMV sau V. Epstein-Barr.
Este mult
raspandit in Japonia si Coreea de Sud . In Anglia VTT a fost detectat
in si proportie de 10% la
populatia aparent sanatoasa, existand un mare numar de
purtatori de virus, dar si in serul unor pacienti cu
hepatita fulminanta.
Virusul SEN
Virusul SEN a fost
recent izolat din serul unui pacient infectat cu HIV-1.Este un membru al
superfamiliei de virusuri TTI si deci este membru al familiei Circoviridae.
Este un virus AND, monocatenar,contine 3800 nucleotide.Numele provine de
la initialele pacientului HIV+ de la care a fost izolat.
Se transmite
predominant parenteral prin transfuzii de sange si unele derivate de sange
si prin administrarea I.V. de droguri cu siringi infectate.Se discuta
daca produce boala clinica acuta,studii recente japoneze din anul
2003 au demonstrat coinfectia cu VHC+ SENV la unii pacienti cu
hepatita acuta simptomatica. In cateva cazuri de hepatita
cronica cu VHC+SENV terapia cu IFN a dat rezultate foarte slabe, existand
ipoteza ca asocierea etiologica virala confera
rezistenta la terapia cu IFN+Ribavirin. Prin tehnica PCR, SENV a fost
vizualizat si in tesutul hepaticilor cu infectie cronica.
Poate persista pana la 12 ani in flacoanele de sange infectat din centrele
de transfuzie. Discutabil, poate cauza hepatite cronice.
Se cunosc pana
acum 4 tipuri de SENV, notate cu majuscule, de la A -H.
SINDROMUL
IMUNODEFICIENTEI DOBANDITE / SIDA / AIDS
AIDS (Aquired Immune Deficiency Syndrome) sau SIDA (Syndrome de l'
immunodeficience aquise) a fost descris in urma cu aprox.21 de ani, in
urma cu 18 ani identificandu-se agentul etiologic - HIV- virusul
imunodeficientei umane
Etiologie
HIV 1 si 2 fac parte din familia Retroviridae, numite asa pentru ca in
replicarea lor, aceste virusuri folosesc enzima RVT-
reverstranscriptaza ce transcrie, in maniera inversa,
genomul viral de ARN - in ADN. Familia Retrovirusurilor e formata din 3
subfamilii:
ONCOVIRINAE - virusuri
oncogene si neoncogene
LENTIVIRINAE - inductori
ai unor actiuni lent-degenerative ale SNC.
SPUMAVIRINAE - se pare
nepatogene pt. om
Cele 4
retrovirusuri umane se impart in doua grupe:
Virusurile umane T-limfotrope HTLV-1
si HTLV-2, care induc
leucemia cu celule T a adultului si mielopatia asociata HTLV1,
respectiv leucemia cu celule"paroase".
Virusurile
ce produc SIDA
HIV1- cel mai raspandit
pe glob, cu mai multe subtipuri si
- HIV2
-mai putin patogen predominant in Africa de
Vest, dar izolat si in
Europa,America de S, SUA,Canada. Din punct de vedere a structurii secventiale
a nucleotidelor ce compun molecula de ARN a HIV, s-a constatat ca
exista regiuni hipervariabile, mai ales la nivelul glicoproteinelor de
anvelopa-gp120, care fac ca doua tulpini de HIV sa nu fie
niciodata identice,chiar daca provin de la aceeasi persoana.
Aceste forme derivate dintr-un
anume virus dar care difera intre ele prin domeniile variabileale
secventei de nucleotide se numesc "QUASISPECII" si sunt rezultatul
mutatiilor suferite de acidul nucleic al virusului
maticial/initiall(erori de transcriptie) si a unui turn-over
viral crescut.
Analiza secventelor genomice nucleotidice ale HIV1 a permis
clasificarea izolatelor in 3 grupuri :
M(major) -
cu 10 subtipuri, notate de la A-J. In
Romania predomina subtipul F, dar sunt multe tulpini cocirculante
N(new) -
cel putin 3 subtipuri- tulpini africane,
descoperite initial in Camerun, care au permis explicarea filiatiei
HIV uman ,ca provenind prin mutatii si adaptari multiple, de la
virusurile similare/simiene, ale maimutelor-SIV, specia Pan troglodytes
troglodites
O/outlier)
- cu virusuri extrem de diferite, izolate predominant din Africa Centrala
Morfologia virala
In microscopia electronica HIV apar ca
virioni sferici, cu diametru de cca. 80-130 nm, prevazuti cu
anvelopa, ce circumscrie o capsida centrala, cu simetrie
icosaedrica, inconjurata de o matrice proteica si avand un
nucleoid central, asemanator unei bare.
Anvelopa este formata din 2 straturi lipidice si o membrana
interna, din care pleaca spre exterior doua glicoproteine extrem
de importante pentru fixarea HIV la membrana celulei-tinta: gp
120,externa,cu forma butonata/maciucata- ce adera de
receptorul CD4 al celulei-gazda si gp 41,transmembranara,cu rol
in fuziunea virusului cu membrana celulei-gazda. Poate incorpora Ag HLA de clasa I si II.
Capsida contine
elemente importante pentru constructia si replicarea HIV:
proteina majora p24
genomul ARN-monocatenar cu polaritate/sens
pozitiva,dublu spiralat,diploid
Enzimele virale:
RV-reverstranscriptaza,
- integraza(asigura integrarea genomului HIV in cel al gazdei),
proteaza(asigura sinteza
proteinelor structurale, constitutive ale HIV si a celor nonstructurale,
implicate in replicarea virala si mutatiile virale. Capsida este
circumscrisa de :
Matricea proteica-proteinele
p17/18, asociate cu o alta proteaza virala.
CICLUL BIOLOGIC AL HIV SI PATOGENIA INFECTIEI
Ciclul de viata al HIV respecta, in general,
etapele evolutiei infectei virale clasice: atasare/aderare de
membrana gazdei, fuziune/penetrare, decapsidare, replicare, asamblarea
componentelor virale, maturarea si eliberarea noilor virioni din
celula-gazda.
Aderarea HIV la
suprafata celulei-tinta se face astfel: gp120 prezinta un
tropism selectiv pentru receptorul major al gazdei- Molecula CD4.
Acest receptor se gaseste pe suprafata multor
celule din organism: limfocite T, macrofage, celulele dendritice si
celulele Langerhans din piele, celulele microgliale din encefal, celule
dendritice din sange si ganglionii limfatici, celule colorectale si
celule cervicale uterine, precursorii monocitari, celule din plaman, cord,
ficat, glande salivare, ochi, prostata. Celulele-tinta
principale sunt limfocitele T helper si macrofagele- efectori ai
raspunsului imun.
In afara receptorului CD4, atasarea si fuziunea
HIV se face la nivelul altor 2 co-receptori
celulari numiti,"coreceptori HIV": receptorii chemokinici :
- CCR5- receptor ß chemokinic si
- CXCR4( fuzina)- receptor
α-chemokinic. Lignzii pentru acesti receptori sunt
chemokinele. Acesti coreceptori sunt distribuiti selectiv pe
suprafata anumitor celule in evolutia infectiei, producandu-se,
in timp, o comutare a virusurilor de tip CCR5 spre virusurile CXCR4/ X4.
Fuziunea cu membrana
externa a gazdei implica gp41 virala transmembranara.
Dupa fuziune, virusul trece in citoplasma celulei- "internalizarea HIV", disparand temporar- perioada de "eclipsa."Decapsidarea permite eliberarea HIV in citoplasma
celulara sub forma moleculei de ARN.
Sintetizarea catenei de ADN viral, pornind de la
ARN cu ajutorul Reverstranscriptazei virale/RT. Se obtin, in final, copii/duplexuri
de lanturi de ADN, care se recurbeaza la nivelul capetelor, numite
LTRs/ long terminal repeats = secvente repetitive lungi/ care vor forma
molecule circulare de ADN, prin actiunea RT. Virusul nou format se
indreapta spre nucleolul celulei, patrunde in acesta,folosind enzima
HIV- integraza pentru a se integra in genomul gazdei, sub forma de
provirus.In acest timp se pot produce
erori de transcriptie care, necorectate, vor induce aparitia de
mutante virale.
Asamblarea noilor componente virale foloseste ca matrita provirusul
integrat si are loc la nivelulmembranei celulei-gazda, folosind
proteine ale gazdei ca material de constructie. Astfel HIV isi va
reface anvelopa virala cu gp si incorporarea Ag HLA, maturandu-se.
Maturatia HIV se face cu ajutorul proteazelor virale care sectioneaza
lantul de protein-nucleotide virale nefunctionale, eliminandu-le ca
EXONI, si realipind capetele ram ase dupa sectionare, prim
mecanismulde "splicing" = clivaj-jonctiune.
Eliberarea virionilor din celula
gazda se face prin impingerea membranei celulare spre
exterior-spatiul extracelular, ca un deget de manusa,
realizindu-se un "mugure" extern- "mecanismul de
immugurire". Alteori, membranele celulelor infectate fuzioneaza intre ele si HIV este
transferat, ca o stafeta, dintr-o celula in alta, fara a
stimula celulele inductoare de Ac din sange sau mediul extracelular.
Notiuni de
epidemiologie
AIDS
evolueaza in ultimii ani intr-o maniera epidemica, numai in anul
2000 fiind infectati pe glob 4,7 milioane de oameni(cazuri noi). La ora
actuala sunt peste 50 milioane de persoane cu HIV/SIDA, cazurile cele mai
numeroase fiind in Africa( peste 70% din infectati) si Asia; in
Europa, Spania detine varful actual de morbiditate, fiind urmata de
Italia. A crescut ingrijorator numarul
de cazuri din Federatia Rusa si Ucraina. Romania raporta in
finele anului 2000, 7847 de cazuri de infectie cu HIV.
Sursa de infectie o reprezinta omul infectat si produsele sale biologice:
sange,produse din sange, lichid seminal, secretia colului uterin, laptele
matern infectat,LCR.. Saliva, desi poate contine HIV nu este
considerata infectanta
|
Categorii imunologice
Nr.CD4/mm3
|
Categorii
|
Clinice
|
|
|
A
asiptomatic
|
B
Simptomatic
|
C
Conditii
indicatoare
|
|
>500
|
A1
|
B1
|
C1
|
|
A2
|
B2
|
C2
|
|
<200
|
A3
|
B3
|
C3
|
Tabel 2. Clasificarea clinico-virologica a infectiei HIV
la adolescenti/adulti
|
|
|
Parametrii
|
imunologici
|
LTCD4
|
|
<1000
|
<200
|
<14
|
Total limfocite/mm3
|
Numar
|
% din
totalul
limfocitelor
|
|
|
|
> 2000
|
> 500
|
|
|
A2
|
B2
|
C2
|
|
|
|
|
A3
|
B3
|
C3
|
|
|
|
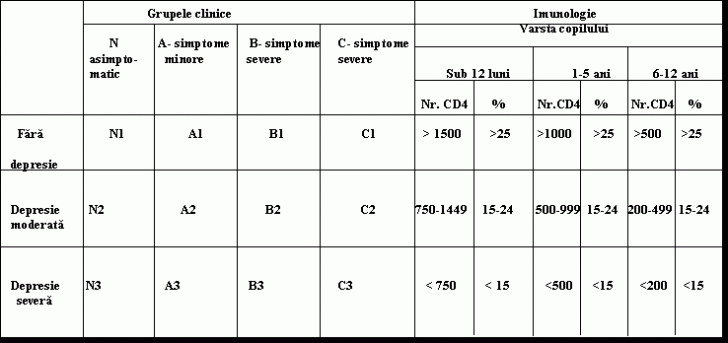
Copii infectati cu HIV sau
expusi perinatal se clasifica in 4 grupe clinice, mutual exclusive,
pe baza simptomelor, semnelor sau entitatilor clinice asociate cu
infectia HIV
Grupa N: asimptomatici
Grupa A : simptome minore, boala
usoara: limfadenopatie, hepatomegalie, splenomegalie, dermatita,
parotidita, IACRS,repetate sau persistente, sinuzita, otita
medie
Grupa B : simptome moderate, boala medie: anemie<8g/dl, neutropenie<
1000/mm3,trombocitopenie<100.000/mm3, cu durata
≥ 30 zile. Insumeaza o serie de boili:
- meningita bacteriana, pneumonie, septicemie
candidoza orofaringiana persistenta,
cardiomiopatie
infectie cu VCM, cu debut inainte de varsta de 1
luna
diaree cronica/recurenta, hepatita
stomatita cu VHS, bronsita cu VHS
leiomiosarcom
pneumonie interstitiala limfoida
nefropatie,
nocardioza
febra>1
luna
toxoplasmoza, varicela diseminata
Grupa C -simptomatologie/boala severa,
cuprinde oricare din manifestarile clinice inscrise in definitia de
caz :
infectii bacteriene multiple ,severe.
candidoza respiratorie
coccidioza diseminata
criptococcoza, criptosporidioza si
izosporidioza cu diaree persistenta>1 luna
encefalopatia HIV
infectii cu VHS>1 luna,ulcerative
histoplasmoza diseminata
sarcom Kaposi, limfom cerebral primar, limfom Burkitt
Tuberculoza diseminata, inf. cu Myc. Atipice
Pneumonie cu Pn. Carinii
Toxoplasmoza cerebrala
Sindrom casectizant.
Raspunsul
imunitar la infectie si alte examene de laborator
Imunitatea
umorala
Primii Ac ce apar sunt fixatori de complement. Ei se titreaza prin tehnica ELISA sau Western-blot
si sunt dirijati contra proteinelor structurale virale.
Ac p24/25 apar in primele
saptamani de infectie si scad viremia plasmatica din
primoinfectie. Disparitia lor semnifica agravarea infectiei.
Ac neutralizanti pot inactiva antigenele virale, dar in
timp titrul lor scade si nu pot anihila replicarea virala. In
practica sunt necesare 2 determinari ELISA(teste de depistare)
pentru serodiagnosticul HIV, efectuate la interval de aprox.2 luni si
urmate de confirmarea prin tehnica Blot.
Imunitatea ADCC se dezvolta fata de gp120 sau
gp 41. O viremie mare,asociata cu activitate ADCC crescuta se
coreleaza cu depletia rapida de CD4.
Imunitatea celulara a fost
deja descrisa
Scaderea
progresiva a CD4 <200 cel/mm3 se asociaza cu
aparitia infectiilor oportuniste sau cu reemergenta acestora.
Incarcatura/sarcina virala =VL exprima logaritmic sau numerar cantitatea de HIV/ ml de
sange. Cresterea VL, insotita de scaderea CD4 sunt
indicatori de evolutie grava a infectiei cu HIV. Raportul CD/CD8
este in mod normal supraunitar. Atunci cand acesta scade < 1, prin reducerea
numaratorului fractiei(nr.CD4) semnificatia este agravarea
evolutiva a infectiei. Orice proba ELISA initial reactiva
pentru un kit de analiza trebuie repetata cu un alt tip de kit pentru
a se evita erorile. Reactiile ELISA
fals+ se pot datora Ac MHC de clasa II-a, prezentei unor
autoAc,sau unor boli hepatice. Reactiile fals negative apar in hipo sau
agamaglobulinemie
Testele
de confirmare sunt: imunoamprentele,
radioimunoprecipitarea(RIA) si imunofluorescenta. Exista metode
alternative de confirmare a infectiei; determina Ac HIV din
saliva sau urina.
Diagnosticul
virusologic identifica si
cuantifica direct produsele virale. Tehnicile utilizate sunt:
izolarea virusului- din
plasma si celulele mononucleare din sange prin
cocultivarea -in vitro-a limfocitelor
pacientului cu limfocite periferice provenite de la persoane
sanatoase: Rezultatul parvine, insa, tarziu ,dupa cca 5
saptamani.
detectarea Ag p24 =
prin reactie de tip ELISA(captura), din sangele infectatilor
HIV,unde se gaseste liber sau cuplat in complexe imune(CIC).
Extragerea din CIC creste de 5 ori sensibilitatea metodei.
Amplificarea genica
-PCR(polymerase chain reaction) poate utiliza tehnici calitative- DNA-PCR sau cantitative
- ARN-PCR
La ora actuala se folosesc 3 metode standard de
determinare a viremiei plasmatice:
- RT-PCR, bDNA(branched), si
NASBA(nucleic acid sequence based ampification). Au aparut si tehnici"ultrasenzitive", cu
prag de detectie intre 20-50 copii virale/ml de sange.
Examenul hematologic din
SIDA poate arata:
- trombocitopenie imunologica sau indusa
medicamentos
Anemie. Este
modificarea hematologica cea mai frecventa- 18% la asimptomatici
si 50% la simptomatici.Este o anemie normocroma,
normocitara si
agenerativa
Leucopenia centrala-
prin deficit de granulopoieza si periferica prin Ac
antineutrofilici sau anomalii
calitative ale neutrofilelor
Alte modificari: cresterea nivelului seric al
ßmicroglobulinei, cresterea nivelului seric al neopterinei si IFN
-gama, cresterea nivelului seric al TNF-alfa si IL-6, cresterea
IgA
Terapia infectiei cu HIV
A. Terapia ARV
Sunt mai multe tipuri de terapie ARV:
- HAART- regim terapeutic inalt activ, ce
foloseste 3 tipuri de ARV, care reduce VL la pacientii "naivi"(cei
care nu au mai fost supusi la terapie ARV) ce au <50 de genocopii/ml de
sange
- Terapia
de salvare- folosita la
pacienti cu esec terapeutic anterior
- Terapia
de intensificare-
adaugarea in regimul terapeutic a unor noi agenti ARV, pe langa
regimul existent in scopul reducerii la minimum a VL(efect de potentare"booster")
- Mega, giga -terapia HAART= terapie de salvare
continand mai mult de 6ARV asociate.
Inhibitorii de reverstranscriptaza virala
care in
functie de enzima inhibata sunt
- nucleozidici NRTI/: Zidovudina, ddC, ddI,3TC, Abacavir ,
- nucleotidici: Adefovir,Tenofovir
- nonnucleozidici/ NNRTI/ : Nevirapina,
Delavirdina, Efavirenz
2.Inhibitori de proteaza virala (IP): Indinavir, Ritonavir, Saquinavir, Nelfinavir,
Amprenavir.
4. Inhibitori de integraza virala
5. Inhibitori de intrare ai HIV
inhibitori
de fuziune - Fuzeon(Roche)
-
inhibitori de receptori CD4
- inhibitori
de coreceptori (CCR5/CXCR4)
Introducerea
terapiei asociate HAART in 1966 a avut un efect spectacular asupra
eficientei acesteia. Din pacate au inceput apoi sa apara o
serie de efecte indezirabile, consecutive terapiei HAART si,mai neplcut, o
serie continua de mutante virale, multe din ele extrem de rezistente la
ARV, fapt ce obliga la schimbarea tot mai frecventa a componentelor
terapiei HAART, crescand exagerat raportul cost/eficienta. La noi in tara terapia HAART se indica atunci cand CD4<
350 celule/mm3. La asimptomaticii cu
CD4> 350 /mm3 inceperea
terapiei se face cand sarcina virala este>30.000 copii/ml (testata
prin bDNA) sau >50.000 copii/ml(testata prin RT-PCR). Monitorizarea terapiei se face prin determinarea la 3 luni a
nr.CD4 si la cca 6 luni a VL.
B.Terapia imunologica se aplica cu scopul de a realiza reconstructia
imunologica atunci cand nr., de celule CD4 scade sub 200/mm3.
Se folosesc ca
imunomodelatori IFN-alfa si IL-2. S-a mai folosit Isoprinosina,
Imuthiol etc.
C.Terapia
alternativa/complementara


